268例眼科手术病人危急值分析及管理对策
2020-06-16
眼科各类手术因术程短、病人全身情况稳定、创伤小、术后恢复快等优势,已进入日间手术时代[1],但在高效、便利的同时,也对病人安全管理提出了更高的要求。危急值是指与正常参考范围偏离较大、可能危及生命的检验结果[2]。及时识别异常的术前检查结果对降低麻醉风险、减少术后并发症有重要意义[3]。目前关于眼科病人围术期检验危急值的报道较少,本研究通过对268例眼科手术病人围术期的检验危急值结果进行分析,为眼科手术病人的安全管理提供参考。
1 资料与方法
1.1 一般资料
通过病案检索系统收集广州市某三级甲等综合医院 2017年5月—2019年4月眼科手术病人检验危急值报告共268例,包括病人性别、年龄、诊断、检验项目、检验方法、危急值等数据,男143例(53.4%),女125例(46.6%),年龄(66.0±14.6)岁,病人术前诊断详见表1。
表1发生危急值病人术前诊断分布情况(n=268)
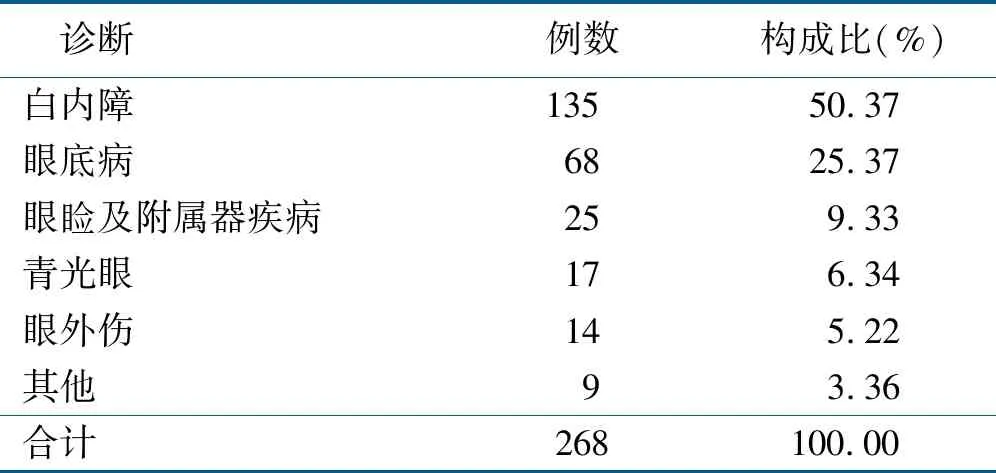
诊断例数构成比(%)白内障 135 50.37 眼底病 6825.37 眼睑及附属器疾病259.33 青光眼 176.34 眼外伤 145.22 其他 93.36 合计 268100.00
1.2 方法
将危急值数据导入SPSS 22.0系统进行统计分析,采用频数、百分比对分类或计数资料进行描述,采用χ2检验对计数资料进行比较,采用Bonferroni法进行多重比较,以P<0.05为差异具有统计学意义。
2 结果
2.1 眼科268例手术病人危急值报告情况
眼科268例手术病人危急值报告共涉及五大类检验项目,各项目危急值的具体发生情况见表2。
表2眼科手术病人危急值项目分布频数表(n=268)

危急值项目报告危急值[例(%)]累计百分比(%)干预(例)Syp-TP阳性127(47.39)47.39电解质异常69(25.75)73.13 低血钾55(20.52)24 低血钙10(3.73)0 低血钠4(1.49)0葡萄糖异常44(16.42)89.55 低血糖31(11.57) 高血糖13(4.85) 7血常规异常15(5.60) 95.15 血红蛋白值异常6(2.24) 血小板计数异常6(2.24)5① 白细胞计数异常3(1.12)心肌标志物异常7(2.61)97.76 高敏肌钙蛋白值异常6(2.24)6② 肌酸激酶值异常1(0.37)凝血酶原时间延长6(2.24)100.00
注:Syp-TP为梅毒螺旋体抗体。
①表示因危急值停手术;②表示因危急值延长住院日。
2.2 不同诊断的眼科手术病人危急值项目分布比较
心肌标志物异常在青光眼病人中的分布频次所属的子集与在白内障病人中分布的子集不相交,差异有统计学意义,其余诊断的病人间危急值项目分布频数差异无统计学意义。不同诊断的眼科手术病人危急值项目分布比较见表3。

表3 不同诊断的眼科手术病人危急值项目分布比较 (n=268) 单位:例
注:2单元格(5.55%)的期望数低于5,最小期望数为3.51;a,b表示危急值项目个类别的子集,其列构成比在0.05的水平上差异无统计学意义。
2.3 不同年龄的眼科手术病人危急值项目分布比较
凝血指标异常危急值项目在年龄≥65岁的老年病人中的分布频次所属子集与小于65岁的病人不相交,差异有统计学意义。不同年龄的眼科手术病人危急值项目分布比较见表4。

表4 不同年龄的眼科手术病人危急值项目分布比较 单位:例
注:0单元格的期望数小于5,最小期望数6.25;a,b表示危急值项目个类别的子集,其列构成比在0.05的水平上差异无统计学意义。
3 讨论
3.1 出现危急值的眼科手术病人术前诊断分布
从表1可见, 白内障以50.37%的占比居于首位,其次为眼底病,表1中危急值的诊断分布顺位与张晶等[4]对眼科住院病人疾病构成的分析结果基本一致,因此,眼科手术病人危急值项目在不同诊断病人中的发生频次高低与眼科疾病谱构成有关。
3.2 眼科手术病人危急值项目的构成
从表2可看出,Syp-TP阳性、电解质异常和血糖异常的累计构成比达89.55%,是眼科围术期最主要的危急值类别,提示在审核术前检查结果时应重点关注感染标志物、电解质和血糖值对手术的影响。①Syp-TP阳性。既往报道显示,Syp-TP阳性的检出率随病人年龄增长而增高[5-6],可解释本研究的结果,老年病人Syp-TP阳性可能为某些全身疾病导致的假阳性,也可能与野游史有关[7]。由于眼科手术病人住院日短或为日间手术,应在出院时指导病人至相应专科进行梅毒的治疗。②电解质及血糖异常。表2显示,本研究眼科手术病人血清电解质危急值涉及钾、钠、氯,均为低值异常,血糖危急值中近3/4为低值异常,其中31例复查电解质正常而测指尖微量血糖均正常,考虑与病人采血前禁食时间过长有关。有文献报道,为保证检验结果的“准确性”,绝大多数病人有保持空腹采血的就医理行为[8],这一现象在眼科手术病人中也较为普遍。而世界卫生组织指南中,并未建议病人静脉采血前必须保持空腹[9],部分临床检验项目不会受到日常饮食的影响,饮食后的检验结果是能够应用于术前、临床诊断中的[10]。因此,建议眼科手术术前检验项目可采取非空腹的方式采血。③危急值对眼科手术的影响。表2显示,本研究出现上述主要构成项目危急值的眼科手术病人在得到初步干预后手术均正常进行,而出现血小板计数异常和肌钙蛋白值异常的病人则出现停手术或延长住院日等影响,提示非主要构成项目危急值虽然发生频次较低,但对病人全身状况甚至生命的威胁更大,一旦出现就应立即联合相关学科进行会诊或转科处理。
3.3 危急值在不同诊断的眼科手术病人间的构成
从表3显示,青光眼病人围手术期出现心肌标志物异常的频次高于白内障病人。牛露芳[11]通过对眼科手术病人C反应蛋白的监测,判断病人术后身体应激反应的时间为12 d左右,且双眼手术的应激反应时间长于单眼手术。有研究显示原发性急性闭角型青光眼病人表现为A型性格,人格特征为精神性或神经质倾向[12],在应激源作用下更易发生急性心血管疾病。因此,不仅在病人入院手术期间,术后1~2周的随访期都应重视对病人应激反应的评估及预判。
3.4 危急值在不同年龄眼科手术病人间的构成
表4显示年龄≥65岁的老年病人出现凝血指标异常的频次显著高于非老年病人。老年眼科手术病人合并心脑血管系统疾病的概率增加,可能长期服用抗凝药物,因此,出现凝血指标异常的概率亦随之增加,提示对老年病人应做好术前内科用药的评估,必要时先行内科会诊根据指导意见进行控制。
综上所述,对眼科批量化手术进行安全管理,必须建立全面的术前评估流程并优化采血流程,对所有手术病人严格实施标准预防,同时关注眼科手术对病人全身状况的影响,制定与眼科围术期危急值相关的应急预案。此外,对日间手术病人,建议将危急值的干预纳入延续性护理,在出院随访时进行宣教及随诊指导。
