2例蠊缨滴虫致肺部感染的诊断与治疗分析
2020-06-15赵镜灼马顺高毕佳训
赵镜灼,曹 贝,马顺高,毕佳训
1.大理大学临床医学院,云南大理 671000;2.云南省大理白族自治州人民医院检验科,云南大理 671000
蠊缨滴虫隶属于原生动物门,鞭毛虫纲,超鞭毛虫目,缨滴虫科的缨滴虫属。该虫寄生于白蚁和蜚蠊(蟑螂)的消化道,可通过食入或吸入等方式侵入人体的呼吸道和肺组织中,引起呼吸道及肺部感染[1]。现将2019年大理州人民医院收治的2例蠊缨滴虫致肺部感染的病例报道如下。
1 临床资料
1.1病例1 患者,男,55岁,农民。2019年3月9日因“咳嗽5年,喘息2年,加重伴发热20余天”入院。患者5年前无明显诱因出现咳嗽、咳痰,白色黏痰多见,反复发作,逐渐加重。近2年来出现喘息,20多天前无明显诱因出现咳嗽加重、咳白色痰液,伴喘息、胸闷、发热、盗汗,无畏寒、咯血。2019年3月8日胸部CT(图1、2):双肺弥漫分布结节状、团片状、条索状高密度影,考虑职业性肺改变可能,不排除合并肺结核可能;双下肺感染。血常规:白细胞12.40×109/L,中性粒细胞百分比77%,淋巴细胞百分比13.7%,红细胞5.25×1012/L,血小板222×109/L,血红蛋白170 g/L,嗜酸性粒细胞百分比0.8%。血生化检查结果:电解质、肾功能、血脂、心肌酶未见明显异常。以“肺部感染、肺结核待排”收入大理白族自治州人民医院感染科。既往史:慢性咳嗽病史5年,粉尘接触史10余年,吸烟史20余年。体格检查:体温37.1 ℃,心率71次/分,血压112/71 mm Hg。一般情况较差,神清,双肺呼吸音粗,双肺闻及少量湿啰音。心、腹查体未见明显异常。
患者入院后完善相关检查。C反应蛋白(CRP)101.9 mg/L,降钙素原(PCT)0.56 ng/mL,红细胞沉降率25 mm/h,3月9日予哌拉西林舒巴坦钠3.75 g抗感染、氨溴索化痰、多索茶碱平喘等对症支持治疗,患者抗感染治疗效果欠佳,结核杆菌抗体免疫球蛋白(IgG)可疑(+-),3次送检痰涂片均未检出抗酸杆菌,考虑合并肺结核可能,3月14日开始加用HREZ四联抗结核治疗,患者体温无明显下降。3月17日痰培养检出烟曲霉菌(+),3月18日加用伊曲康唑抗真菌治疗。3月20日1,3-β-D葡聚糖检测(G试验)、半乳糖甘露醇聚糖抗原检测(GM试验)正常,血培养阴性(-),纤支镜显示支气管炎症改变。支气管镜刷片:未检出真菌菌丝、抗酸杆菌,灌洗液培养无生长,肺泡灌洗液左上叶、右上叶均检出“蠊缨滴虫+”(图3),考虑蠊缨滴虫感染。3月11-20日,患者仍反复发热,体温波动37.7~39.8 ℃,3月20日最高体温39.8 ℃(体温表见图4),经抗菌药物、抗结核、抗真菌治疗效果欠佳,于21日停药。3月21-26日改用奥硝唑静脉滴注,0.5 g/d抗滴虫治疗。3月21日患者最高体温39.1 ℃、22日最高体温38.1 ℃、23-26日患者体温恢复正常,未再次出现发热,咳嗽、咳痰、喘息情况明显减轻。23日复查血常规显示:白细胞7.02×109/L,中性粒细胞百分比50.1%,淋巴细胞百分比34.5%,嗜酸性粒细胞百分比5.1%。CRP 21.7 mg/L,PCT 0.09 ng/mL。26日好转出院,出院带药甲硝唑1 g/d,10 d一疗程。出院诊断“肺蠊缨滴虫感染”。电话回访未再次出现发热。
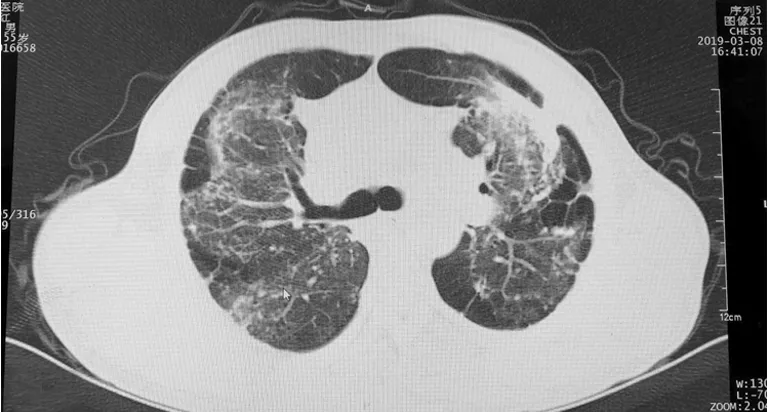
图1 病例1肺部CT
1.2病例2 患者,女,63岁,退休人员。2019年1月8日因“反复心悸、喘息4年余,再发伴咳嗽、咳痰半月”入院。既往有“冠心病、支气管哮喘”。体格检查:双肺闻及哮鸣音和细湿啰音。胸部CT:双下肺慢性炎症,右中肺局部实变。血常规:白细胞6.95×109/L,中性粒细胞百分比58.3%,淋巴细胞百分比25.0%,嗜酸性粒细胞百分比8.1%,红细胞5.05×1012/L,血小板252×109/L,血红蛋白154 g/L。电解质、肝肾功能、血脂、心肌酶、CRP、PCT未见明显异常,考虑患者非特异性细菌感染,1月9-21日选用莫西沙星 0.4 g/d抗感染治疗,患者咳嗽、咳痰情况较之前减轻,但仍有气促、喘息。1月15日复查血常规白细胞7.66×109/L,中性粒细胞百分比50.0%,淋巴细胞百分比32.0%,嗜酸性粒细胞百分比9.5%,红细胞4.97×1012/L,血小板228×109/L,血红蛋白147 g/L。1月21日患者纤支镜肺泡灌洗液检出“蠊缨滴虫+”,痰培养未检出致病菌,灌洗液培养无微生物生长,考虑蠊缨滴虫感染。22日停用莫西沙星,改用替硝唑静脉滴注0.4 g/d,抗滴虫治疗6 d。2月1日患者无明显气促、喘息,2月3日患者好转出院,双肺呼吸音清,未闻及明显干湿啰音和异常呼吸音。
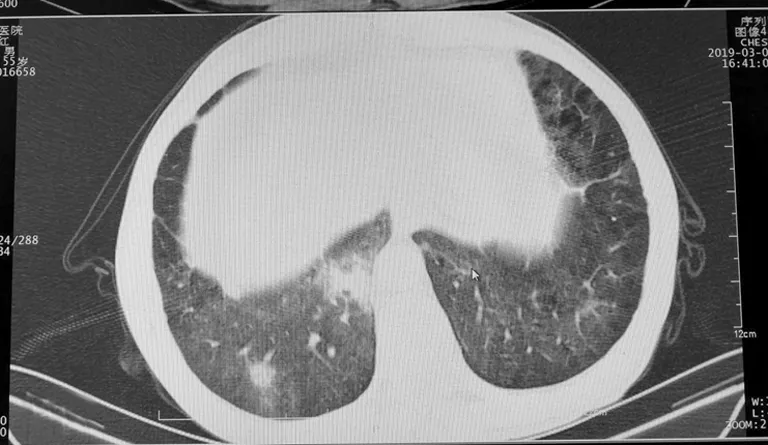
图2 病例1肺部CT
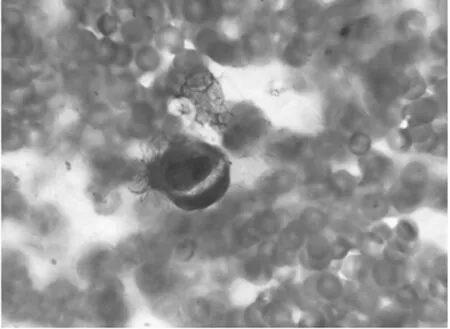
图3 病例1检出蠊缨滴虫
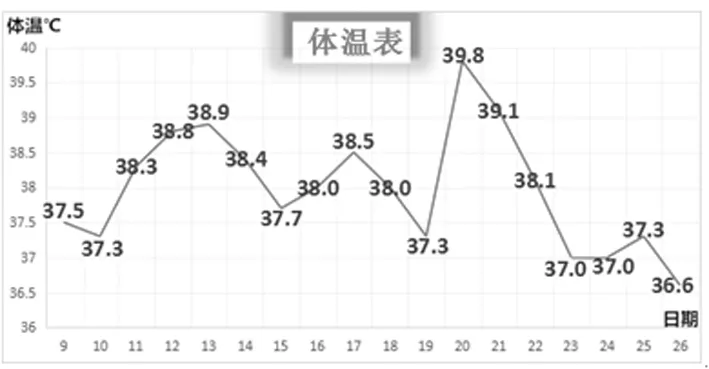
图4 病例2体温变化情况
2 蠊缨滴虫致肺部感染的诊断与治疗分析
2.1病例讨论 蠊缨滴虫是一种较少见的机会致病性寄生虫,陈树鑫等[2]于1993年报道了国内首例呼吸道检出蠊缨滴虫。近年来,随着支气管肺泡灌洗术的应用,蠊缨滴虫在肺部疾病患者呼吸道中的检出情况呈逐年增多的趋势。
蠊缨滴虫感染缺乏特异性实验室指标,嗜酸性粒细胞可增高或正常[3-4]。本文病例1患者发热、CRP、PCT升高,考虑细菌性肺炎,经验性选用哌拉西林舒巴坦钠治疗12 d,未见明显疗效。CRP不仅可以结合多种细菌、真菌及原虫等体内的多糖物质,还可以结合卵磷脂和核酸;结合后的复合体对补体系统具有激活作用,引发对入侵病原体的免疫调节和吞噬作用,表现为炎性反应[5]。PCT 是降钙素的前肽,健康人血液中的水平很低,当严重细菌、真菌、寄生虫感染以及脓毒症和多脏器功能衰竭时,其在血浆中的水平升高,PCT 反映了全身炎性反应的活跃程度[6-7]。故CRP、PCT等常用的细菌感染指标在寄生虫感染时也可升高,患者经抗滴虫治疗后,复查指标下降,但PCT、CRP与蠊缨滴虫感染的相关性还需进一步探讨。患者胸部CT提示职业性肺改变可能,不排除合并肺结核可能;结核杆菌抗体IgG可疑(+-)、痰涂片(-),气管镜刷片结果未检出结核杆菌,结核诊断不明确,抗结核治疗无效,说明患者此次发热原因非结核性。患者痰培养显示烟曲霉(+),G试验、GM试验正常,气管镜刷片显示未检出真菌菌丝,灌洗液培养无生长,抗真菌治疗无效,多考虑烟曲霉菌为污染菌。患者经抗菌药物、抗结核、抗真菌治疗未见明显疗效,嗜酸性粒细胞百分比由0.8%升高至5.1%,肺泡灌洗液中检出蠊缨滴虫,病原学诊断明确,经奥硝唑0.5 g/d静脉滴注,第2天体温高峰明显下降,第3天体温恢复正常,咳嗽、咳痰、喘息等情况明显减轻,出院诊断明确为“肺蠊缨滴虫感染”。
蠊缨滴虫寄生部位不同,患者临床表现不同:寄生在呼吸道时患者常表现为低热、咳嗽、黏液泡沫痰、量多、色黄,肺部呼吸音粗,可闻及少许细湿啰音;寄生在支气管及肺时患者表现为剧烈咳嗽、胸闷、气急、窒息,每次发作持续10~60 min,似重症哮喘发作,肺部可闻及哮鸣音[1]。病例2患者症状较轻,仅有咳嗽、咳痰、气促、喘息等症状,双肺可闻及哮鸣音,中性粒细胞百分比、CRP、PCT未见明显异常,痰培养未检出致病菌,灌洗液培养无微生物生长,嗜酸性粒细胞百分比9.5%增高明显,肺泡灌洗液检出蠊缨滴虫,经病原学确诊肺蠊缨滴虫感染。蠊缨滴虫可诱发Ⅰ型变态反应,诱发支气管哮喘,可致支气管黏膜内嗜酸性粒细胞及其他炎性细胞聚集,外周血中嗜酸性粒细胞增多、IgE升高[8]。患者入院后予“莫西沙星”治疗13 d,咳嗽、咳痰症状减轻,说明莫西沙星治疗有一定效果,笔者认为是通过抑制细菌(如厌氧菌)生长,影响了蠊缨滴虫的生长环境[9],与邓彧斐等[10]报道结果稍有不同,改用替硝唑治疗后患者症状缓解,结果与邓彧斐等[10]报道一致,替硝唑抑制原虫的氧化反应使原虫的氮链发生断裂。2例患者肺泡灌洗液镜检均发现虫体,但致病强度不一,嗜酸性粒细胞增高程度不一,考虑可能与患者个体差异性、虫体寄生部位、寄生虫抗原的复杂性有关。
2.2蠊缨滴虫致肺部感染的现状分析 目前,蠊缨滴虫致肺部感染的病例报道较少,患者临床上多表现为咳嗽、咳痰、发热、气促、喘息,缺乏特异性的临床表现,影像学上多表现为磨玻璃样阴影、多发条索状影以及片状实变影,难以与细菌性肺炎相鉴别,实验室指标缺乏特异性,嗜酸性粒细胞增高或正常,治疗上多在抗菌药物治疗无效后改用抗滴虫治疗取得临床疗效[8-13],故其诊断多为排外性诊断,依靠肺泡灌洗液查找“蠊缨滴虫”以提供病原学证据。现治疗肺部蠊缨滴虫感染的首选药物为甲硝唑,主要考虑该药是治疗阴道毛滴虫的首选药物,而且疗效显著,对阿米巴原虫同样有效;也有认为甲硝唑无效的报道,可选用依替米星、米帕林、复方磺胺甲噁唑、呋喃唑酮、盐酸依米丁、磷酸氯喹、左旋咪唑等药物[10-11]。本文2例患者采用奥硝唑、替硝唑静脉滴注6 d,疗程内均取得较好疗效,特别是病例1在奥硝唑静脉滴注第3天体温降至正常,效果显著。目前蠊缨滴虫治疗疗程长短不一,最长疗程达86 d[12],是否与虫体数量、寄生部位、个体差异性有关还需进一步探讨。
3 小 结
本次病例讨论提示:蠊缨滴虫感染缺乏特异性的临床表现、影像学特征、实验室指标,多数临床医生对其认识不足,诊断的病例少,常出现漏诊或误诊。对于有类似临床症状而抗菌药物、抗结核、抗真菌治疗效果不佳的肺部感染患者,有必要考虑蠊缨滴虫感染的可能性。检验工作者更应利用自身特长,明确蠊缨滴虫的形态学特征,给临床医生提供诊断的科学依据,减少临床的漏诊或误诊,提高诊疗水平。
