新生儿乳糜胸1例并文献复习
2020-06-09张艳,刘洋
张 艳,刘 洋
(天津市儿童医院 新生儿内科,天津 300134)
新生儿乳糜胸是由于任何原因导致的乳糜液漏入胸腔而形成胸腔积液,引起严重呼吸、营养及免疫障碍的一种疾病。该病较罕见,发病率约为1/10000,病死率高达20%~50%[1]。本病病因常分为先天性和获得性,先天性乳糜胸系胸导管发育缺如或部分梗阻及狭窄,和(或)淋巴管发育畸形所致,此类患儿多在生后即出现呼吸困难,甚至产检即可发现胸腔积液、胎儿水肿等表现,且多合并有染色体异常;而获得性乳糜胸主要由于生后胸导管或淋巴管损伤所致,以往产时颈椎及胸椎过度仰伸是导致获得性乳糜胸的主要原因[2]。本文介绍1例新生儿乳糜胸诊治经过以及文献复习,以提高临床医生对于本病的认识。
1 临床资料
患儿女,3天,主因“发现胸腔积液3天”于2018年7月20日我院就诊。入院前3天,患儿母亲(孕34+6周)常规行产前超声发现“胎儿胸腔积液”,随即住院观察,于当天出现产兆,并顺产分娩,患儿生后即出现呼吸困难,由当地医院产科转入儿科病房,予“无创呼吸机辅助通气、抗感染、胸腔穿刺引流”等治疗3天,胸腔积液反复增加,呼吸困难无明显缓解,转来我院。入院查体:体重2 810 g,身长50 cm,头围34 cm,胸围33 cm,腹围32 cm,体温35.6 ℃,呼吸60次/min,脉搏132次/min,血压65/35 mmHg(1 mmHg=0.133 kPa),意识清,精神弱,全身无明显浮肿,呼吸促,三凹征(+),颜面及肢端皮肤发绀明显,经皮测血氧饱和度78%,前囟张力不高,双侧胸廓基本对称,双肺呼吸音减低,右侧为著,双肺可闻及痰鸣音,心音有力、律齐,未闻及杂音,腹软不胀,肝脏右肋下1.0cm,手足末梢温暖,脉搏尚有力,前臂内侧毛细血管再充盈时间2 s。急诊胸片示“新生儿肺炎、右侧胸腔积液”;超声示双侧胸腔积液(右侧约40 mm,左侧约28 mm),腹部未见明显异常。入院诊断:(1)新生儿胸腔积液。(2)新生儿肺炎。(3)早产儿(孕34+6周,AGA)。患儿住院后立即行右侧胸腔穿刺,引流出黄色液体约50 ml(图1), 随后连接胸腔闭式引流。住院当天胸水常规回报示:外观黄浊,蛋白+,白细胞9.03×109/L,单核8.9×109/L,多核0.13×109/L,考虑为乳糜液可能;后化验逐步回报示:胸水胆固醇1.02 mmol/L,甘油三酯4.57 mmol/L;病原培养阴性。患儿行胸腔闭式引流后呼吸困难逐渐缓解,后予头罩吸氧、持续胸腔闭式引流、禁食、完全肠外营养,静脉补充免疫球蛋白、人血白蛋白、血浆支持等保守治疗。住院2天,24小时内胸水引流量最多达190 ml,后逐渐减少。住院4天复查胸片提示右侧少量胸腔积液,左侧胸腔积液基本吸收。住院10天胸腔引流量减少(24小时内胸水引流量约10 ml),行胸部非增强MRI扫描,发现患儿“胸导管于主动脉弓水平下方胸导管局部扩张”(图2)。住院18天行胸片检查未见胸腔积液,开始予患儿深度水解蛋白奶喂养,逐渐长奶,患儿一般状况良好,住院23天好转出院。住院期间查心电图正常,超声心动图示动脉导管未闭、卵圆孔未闭;血、尿、便常规(-);血生化:电解质、血糖、肝肾功能、心肌酶均正常;血甘油三酯0.7 mmol/L,胆固醇2.2 mmol/L,正常;血TORCH(弓形虫、梅毒螺旋体、风疹病毒、巨细胞病毒、单纯疱疹病毒)、支原体(MP)、衣原体(CP)、细小病毒B19、真菌及血培养均(-);Ig正常;尿代谢病筛查:阴性;染色体:46XY。出院诊断:(1)新生儿先天性乳糜胸;(2)新生儿肺炎;(3)动脉导管未闭、卵圆孔未闭;(4)早产儿(孕34+6周,AGA)。出院后于我科门诊随诊,逐渐增加奶量,至出院后半年更换为普通配方奶喂养,患儿无不适表现,至目前患儿辅食添加正常,生长发育及精神运动发育适龄。
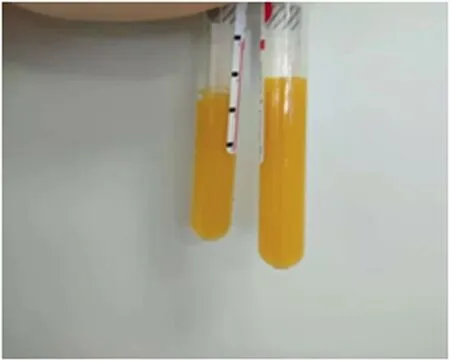
图1 乳糜液外观
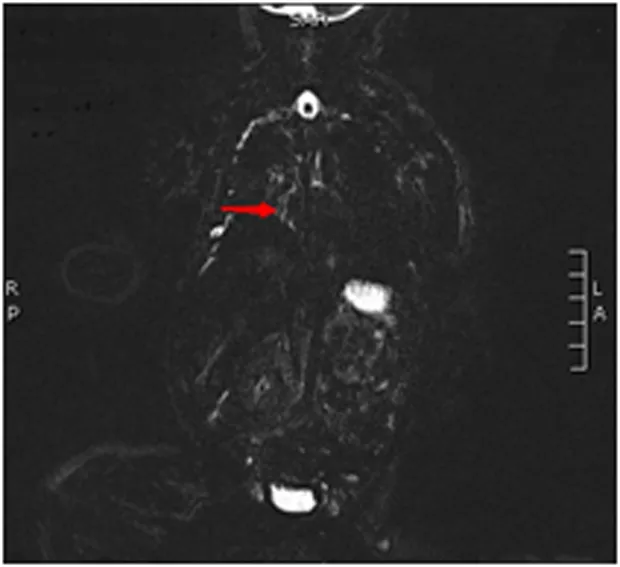
图2 患儿胸部非增强MRI影像
2 讨 论
2.1乳糜液的形成及胸导管解剖特征 人体经小肠上皮细胞吸收脂肪分解产物,其中短链及中链脂肪酸经一系列水解转运过程后能够直接吸收入血,而长链脂肪酸经分解再合成后在胆汁盐的作用下,连同磷脂及胆固醇与脂蛋白等结合形成乳糜微粒,由小肠绒毛的中心乳糜管吸收,经肠淋巴管及肠干进入乳糜池,再通过胸导管最终汇入左颈内或左锁骨下静脉,进入体循环[3]。
胸导管在第2腰椎水平起始于乳糜池,向上走行至第12胸椎下缘附近经主动脉裂孔进入胸腔,在胸腔内胸导管介于食管后、脊柱右前、胸主动脉和奇静脉之间[4],在胸6-5椎体水平胸导管逐渐向左侧斜行,进入上纵膈,最后跨越中线沿食管的左缘上行至胸廓上口,胸导管继续向上达第7颈椎水平后进入静脉角或左锁骨下静脉和左颈内静脉中的任意一条[5]。基于胸导管走行特点,位于第6胸椎以下的胸导管损伤时常引起右侧乳糜胸,而第5胸椎以上的胸导管受损时常引起左侧乳糜胸。
2.2先天性乳糜胸诊断 先天性乳糜胸的标准有:出现症状时日龄小于28天;入院时年龄小于2个月;存在胸腔积液;胸水淋巴细胞数占80%以上,或甘油三酯含量>1.24 mmol/L和(或)外观呈牛奶样,但若穿刺时患儿尚未开奶,胸腔积液可呈淡黄色澄清液与血清相似[6]。故结合本文病例特点,诊断先天性乳糜胸明确。
为进一步明确病因,可完善病原、染色体、代谢病筛查以及影像学检查。本例患儿血及乳糜液病原检查均阴性,血染色体检查未发现异常,尿代谢病筛查阴性,不支持感染、染色体异常及遗传代谢性疾病。目前显示胸导管的影像学方法主要有直接淋巴管造影术、核素淋巴显像及核磁。淋巴管造影术是直接经淋巴管或者淋巴结注入造影剂,进行淋巴系统显像;核素淋巴显像是通过皮肤注射放射性核素示踪剂,再用闪烁照相机得到核素在体内分布,以显示淋巴管结构及功能。直接淋巴管造影术是淋巴管成像的"金标准", 核素淋巴显像是目前临床最常用的检查方法[7], 但上述两种方法均为有创,需引入外源性对比剂,有对比剂过敏风险、耗时长、有核素辐射等不足。此外,淋巴管有自发收缩功能,以及存在结构异常可能,这些因素均可能导致造影剂及核素在淋巴管处滞留,而不能上行至整个胸导管。而非增强MRI检查不需要对比剂、无创、对于软组织有很高的分辨率。Hayashi等[8]在1999年即利用非增强MRI来显示胸导管,其后技术不断更新,胸导管显示率可达94%[9]。其缺点是不能反映淋巴管动态信息,以及存在由于自身生命活动所产出的影像伪影。综合考虑新生儿期选择无创、无核素辐射以及对于胸导管显示率亦较高的非增强MRI检查更实用,且容易得到家属的配合。本文中患儿使用非增强MRI胸导管成像,结果提示胸导管于主动脉弓水平下方胸导管局部扩张,清楚显示了胸导管走行及病变部位,明确病因,同时为后期可能的手术干预提供影像支持。
2.3乳糜胸治疗 新生儿乳糜胸多采取内科保守治疗,保守治愈率可达75%[10]。Bialkowski等[11]一项前瞻性研究显示,90%以上乳糜胸患儿在早期需要呼吸机辅助通气。大量胸腔积液引起呼吸困难时胸腔穿刺术和胸腔闭式引流术是呼吸支持的重要组成部分;同时,持续胸腔引流可使得脏层胸膜和壁层胸膜贴合,以阻止淋巴液漏出。
由于中短链脂肪酸可以直接吸收入血,而长链脂肪酸经多种生化作用形成乳糜液,故保守治疗的重要措施就是要减少或禁止长链脂肪酸的摄入,饮水亦会引起胃肠道淋巴循环增加,故早期治疗一般以禁食及全肠外营养为主,以减少乳糜液的产生。一般禁食至2周以上,胸腔积液减少可考虑逐渐恢复喂养。目前多选择给予低脂、高蛋白、高热量、富含中链三酰甘油(MCT)配方奶,以减少乳糜液形成,MCT配方奶喂养临床应用已经较为普遍,一般喂养至生后6个月,胸腔积液无反复可改为普通配方奶喂养及添加辅食[12]。乳糜液中含有大量蛋白、脂肪、电解质及淋巴细胞等成分,故患儿胸腔积液丢失大量乳糜液后可出现感染、血栓、营养不良、电解质紊乱、免疫低下等并发症。治疗过程中,通常需补充血免疫球蛋白、白蛋白及血红蛋白,必要时给予血浆输注,以补充蛋白及凝血因子,改善循环[13]。
本例患儿生后即出现呼吸衰竭,予呼吸机辅助通气治疗及胸腔穿刺抽液后乳糜液仍反复增加,后予禁食、完全肠外营养、持续胸腔闭式引流后乳糜液逐渐减少。于住院18天胸片提示双侧未见胸腔积液,开始予深度水解蛋白奶喂养,此为目前临床最易获得的中链脂肪酸含量最高的配方奶(MCT含量>50%)。本例中患儿恢复较顺利,治疗中乳糜液引流量逐渐减少,未出现病情反复的情况,尚未使用其他药物(奥曲肽)治疗。
奥曲肽是一种长效生长抑素类似物,它主要通过抑制消化液分泌及释放,引起血管收缩,减少淋巴液产生、回流及肠吸收,使胸导管漏口愈合[14]。其不良反应有肝肾功能损害、暂时性甲状腺功能、血糖水平异常,甚至坏死性小肠结肠炎等。目前奥曲肽应用指征尚无统一标准,Pefisson等[15]研究显示,奥曲肽治疗组和对照组患儿病情恢复差异无统计学意义。
多数患儿经内科2~4周保守治疗后可治愈,内科治疗无效后少数需外科手术治疗,主要手术方法包括胸导管结扎术、胸膜腹膜分流术、胸膜剥离术、胸膜固定术等。由于需外科干预的患儿多为胸水反复增加、水肿明显、营养状况较差,故预后效果欠佳。
新生儿乳糜胸是一种较罕见疾病。先天性乳糜胸在胎儿期即可出现,以孕32~33周多见,由产前超声可发现胸腔积液。其病因以先天性胸导管及淋巴管发育异常多见。临床多合并有肺发育不良、胎儿水肿以及早产分娩风险。诊断可通过胸腔积液中淋巴细胞数量,甘油三酯、胆固醇水平等指标确诊。胸导管非增强MRI检查无创、无辐射,可以为患儿进一步寻找病变部位提供帮助。有研究提示单侧胸腔积液、未合并胎儿水肿的患儿,存活率可达73%~100%,且预后较好[16]。大多患者经保守治疗有效,以胸腔引流、饮食调整、营养支持为主,药物治疗目前以奥曲肽应用最广,但疗效不确定;保守治疗失败,特别是出现并发症者,可选择手术治疗。而胎龄小于 34 周早产、低出生体重、存在胎儿水肿、大量胸腔积液、合并腹腔积液及遗传代谢性疾病的患儿,则预后很差[17]。
