胆囊结石致胆囊十二指肠瘘一例
2020-06-08庞永奎罗天航
王 骏 庞永奎 罗天航
1 临床资料患者男,70岁,因“体格检查发现胆囊结石3年,上腹部饱胀不适1年余”至苏州市吴江区第五人民医院就诊,收入院。患者3年前在外院行腹部超声检查发现胆囊结石,无腹痛,未予处理。近1年来,患者频感上腹部饱胀不适,伴有隐痛。入院体格检查:患者神志清,全身皮肤、巩膜无黄染;腹部平坦,腹软,剑突下轻压痛,无反跳痛,不伴肌紧张;肝、脾肋下未及,墨菲征阴性;肝、肾区无叩击痛;肠鸣音正常。实验室检查:白细胞计数4.74 ×109/L,中性粒细胞0.74,血红蛋白159 g/L;总胆红素21.7 μmol/L,直接胆红素5.9 μmol/L,白蛋白48.5 g/L,ALT 25.3 U/L,AST 21.2 U/L,γ-谷氨酰转肽酶13.1 U/L;血生化、凝血功能指标和肿瘤指标物均无异常。腹部彩色多普勒超声检查提示:慢性胆囊炎合并胆囊结石(充满型)。上中腹部CT增强扫描示:胆囊萎缩,胆囊结石,胆囊内积气,肝内外胆管未见明显扩张(图1)。初步诊断为慢性结石性胆囊炎伴胆囊萎缩,于入院后第2天在全身麻醉下行腹腔镜胆囊切除术。术中见胆囊明显萎缩,内充满结石,与肝脏、十二指肠和周围组织粘连紧密,胆囊壶腹部与十二指肠球部形成内瘘可能,腹腔镜下无法顺利分离,立即中转开腹手术。采用顺逆结合的方式自浆膜下剥离胆囊底和胆囊体部,胆囊壶腹部与十二指肠粘连紧密而无法辨清界限,遂自底部剖开胆囊,取出数枚结石;与十二指肠粘连处胆囊内侧壁的黏膜面可见直径约1.0 cm瘘口,有金黄色胆汁溢出。术中明确诊断为胆囊十二指肠瘘后,钝性分离胆囊三角,辨清三管关系后离断胆囊管;因瘘管较短,故在瘘管上方切除胆囊,留部分胆囊壁用于十二指肠瘘口修补,以1号丝线间断纵向全程缝合瘘口,作荷包包埋,于十二指肠瘘口下端留置鼻胃管,检查无出血和胆漏后缝合切口。手术顺利,术后常规给予抗感染、抑酸治疗,给予奥曲肽皮下注射3 d抑制胰酶分泌。术后病理提示:慢性胆囊炎急性发作,混合性结石。术后11 d患者出院,门诊随访至今,无肠漏、胆漏等并发症发生。
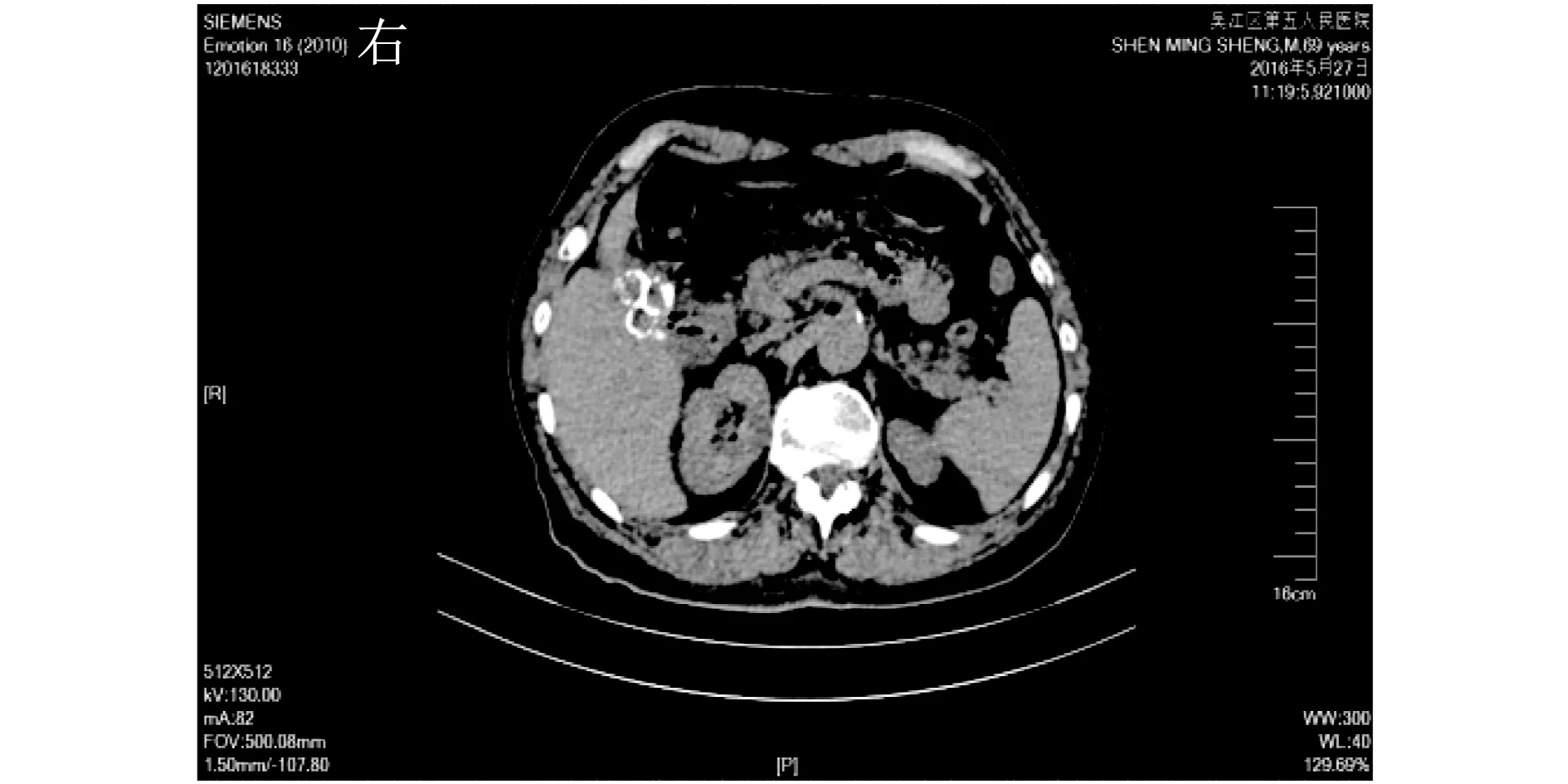
图1 患者腹部CT增强扫描图像
2 讨 论胆囊十二指肠瘘是在胆囊与十二指肠之间自发形成的病理性通道,主要发生于胆囊底部与十二指肠第一段之间[1],是胆石症的少见严重并发症,占所有胆内瘘的70%~90%[2]。由于外科医师对该疾病的认识不足,常将其误诊为胆石症。以下对胆囊十二指肠瘘的病因、临床诊断和治疗等方面进行归纳总结。
2.1 病因 胆囊十二指肠瘘的形成原因包括胆囊结石、胆囊癌、外伤、十二指肠溃疡等,以慢性胆囊结石伴胆囊炎最为多见[3]。主要是因为胆囊的病症长期存在,未得到有效诊治所致。胆囊结石形成后阻塞于胆囊颈部,胆汁引流不畅,引起胆囊反复水肿、感染,致使胆囊与十二指肠之间紧密粘连;此外,结石对胆囊壁的压迫摩擦刺激,致使胆囊壁血运障碍,胆囊发生坏疽穿孔,因胆囊与十二指肠紧邻,累及肠管后引起十二指肠穿孔,两者间因为粘连纤维素作用,连接成通道,形成瘘管。
2.2 临床诊断 胆囊十二指肠瘘的临床表现无特异性,术前确诊有一定难度,多数患者因出现胆石症的症状就诊,少数患者因出现结石导致的并发症(如肠梗阻等)就诊。术前无法明确诊断,不仅增加了手术难度,更易引起术后严重并发症发生。因此,胆囊十二指肠瘘的术前诊断尤为重要。出现以下情况时应考虑是否存在胆囊十二指肠内瘘[4]:①老年患者,有反复慢性胆囊炎或消化道溃疡发作史;②萎缩性胆囊炎;③腹部超声或CT检查提示,胆囊积气或肝内外胆管积气;④胃镜检查发现十二指肠溃疡较深,并伴有反复出血。腹部超声、CT、胃镜检查的结果具有特异性,有助于胆囊十二指肠瘘的诊断。本例患者符合前3种情况,应考虑内瘘可能,但因缺乏对该病的认识,术前未考虑胆囊十二指肠瘘,导致术中风险增大,值得反思。有学者对此类患者行ERCP检查,可发现十二指肠与胆囊间有异常通道,或是十二指肠降部存在异常开口伴胆汁溢出[5];提示ERCP检查有助于术前明确诊断,但因其操作的复杂性和可能导致严重的并发症,目前尚未能在基层医院普及。
2.3 治疗 胆囊十二指肠瘘的自愈率极低,可发生严重并发症,应尽早行手术治疗。胆囊十二指肠瘘多为高龄患者,病史较长,一般情况较差,常合并水电解质紊乱、肝功能异常、低蛋白血症等。手术选择择期手术,做好充分的术前准备,预防感染,纠正电解质紊乱,有利于患者术后康复。手术的原则为切除胆囊,清除结石,切断瘘管,修补十二指肠瘘口,放置引流[6]。手术方式:①胆囊切除术+十二指肠瘘修补术,若十二指肠瘘口直径≤1.0 cm,切断瘘管后可采用该术式;若瘘管较短,分离粘连困难,可保留部分胆囊壁用于修补十二指肠瘘口。在解剖不清时,可以切开胆囊,手指进胆囊探查,协助进行粘连分解,切勿损伤十二指肠。②胆囊切除术+十二指肠瘘修补术+十二指肠造瘘术,若十二指肠瘘口直径≥1.5 cm,行直接修补后发生肠漏的可能性大,需行预防性造瘘,术后2个月经造影证实安全后拔除造瘘管。③胆囊切除术+毕Ⅱ式胃大部切除术,若十二指肠瘘口直径≥2.0 cm,十二指肠狭窄,为避免术后发生肠漏和(或)肠梗阻,需行毕Ⅱ式胃大部切除术;④胆囊切除术+十二指肠空肠Roux-Y吻合术。如果瘘口周围组织充血、水肿明显,则需行十二指肠空肠Roux-Y吻合术。
综上所述,胆囊十二指肠瘘的临床表现缺乏特异性,术前明确诊断有一定难度,多于手术中发现。术前仔细询问病史,腹部超声、CT、胃镜检查有助于术前诊断。目前已有大型医疗中心应用腹腔镜处理胆囊十二指肠瘘[2],但术中易损伤周围组织,术后肠漏、胆漏发生率较高。因此,对于刚从事腹腔镜手术的医师和基层医院的医师,在患者明确诊断后应尽早转行开腹手术。
