维生素D对婴儿肝炎综合征患儿炎症因子的影响
2020-06-08曹军华朱俊岭祁伯祥
曹军华,朱 磊,朱俊岭,祁伯祥
0 引言
婴儿肝炎综合征(Infantile hepatitis syndrome,IHS)是儿科较为常见的疾病,病因复杂,部分患儿可出现肝功能衰竭、凝血功能障碍等并发症,严重威胁儿童生命健康。肝脏是脂溶性维生素代谢的主要场所,肝功能受损容易引起维生素D缺乏[1]。炎症细胞浸润、炎性反应增强是IHS患儿主要的病理改变之一,近年来,诸多研究提示,维生素D具有调节炎症反应的作用[2-3]。基于此研究背景,本研究对我院确诊IHS且合并维生素D缺乏的患儿口服治疗剂量的维生素D,观察其对患儿炎症因子及肝功能的影响。
1 材料与方法
1.1 研究对象 2017年3月至2018年10月,我院共确诊IHS患儿62例,根据临床表现及肝胆ECT、B超等检查排除先天性胆总管囊肿、胆道闭锁等。男38例,女24例,年龄26~65 d,平均(39.55±10.81) d。将IHS合并维生素D缺乏的患儿应用随机数字表的方法分为常规治疗组和维生素D组;同期健康体检的60例儿童作为对照组。IHS患儿与正常对照组、IHS两亚组间患儿年龄、性别比例比较差异无统计学意义(P>0.05),具有可比性。患儿家长均知情同意并经我院医学伦理委员会批准。
1.2 治疗方法 常规治疗组IHS患儿应用还原型谷胱甘肽及丁二磺酸腺苷蛋氨酸护肝利胆等治疗,并按照第8版《儿科学》要求给予常规预防量的维生素D,400 IU/d口服;维生素D组在常规治疗基础上口服维生素D32 000 IU/d,连用10 d[4]。
1.3 标本采集及检测 治疗前及治疗10 d后空腹6 h采肘静脉血用于检测单核细胞核因子-κB (NF-κB) p65含量、血清IL-6、TNF-α水平及维生素D水平及肝功能。
参照试剂盒说明书提取外周血单核细胞,采用蛋白质印迹法(Western blot)检测NF-κB p65的表达,选用β-actin作为内参蛋白,蛋白显影后应用Image J、GraphPad Prism 5.0软件进行图像分析,以目的蛋白/内参蛋白灰度值来评估NF-κB p65表达水平。血清TNF-α、IL-6的测定:试剂盒购自上海恒远生物科技有限公司。按照试剂盒操作步骤,采用双抗体夹心酶联免疫吸附法测定。血清25(OH)D3及总胆红素(TBIL)、直接胆红素(DBIL)、丙氨酸氨基转移酶(ALT)、谷氨酰转肽酶(GGT)由我院检验科常规测定。

2 结果
2.1 对照组与IHS患儿维生素D、NF-κB p65、IL-6、TNF-α水平比较 IHS组患儿血清25(OH)D3水平低于对照组(P<0.01)。IHS组患儿血清IL-6、TNF-α及单核细胞NF-κB p65表达高于对照组(P<0.01),见表1。
参照美国内分泌协会关于维生素D缺乏的临床实践指南,将血清25(OH)D3≤50 nmol/L定义为维生素D缺乏[5],对照组中仅1例出现维生素D缺乏,而IHS组有45例患儿维生素D缺乏,差异有统计学意义(χ2=65.28,P<0.01)。
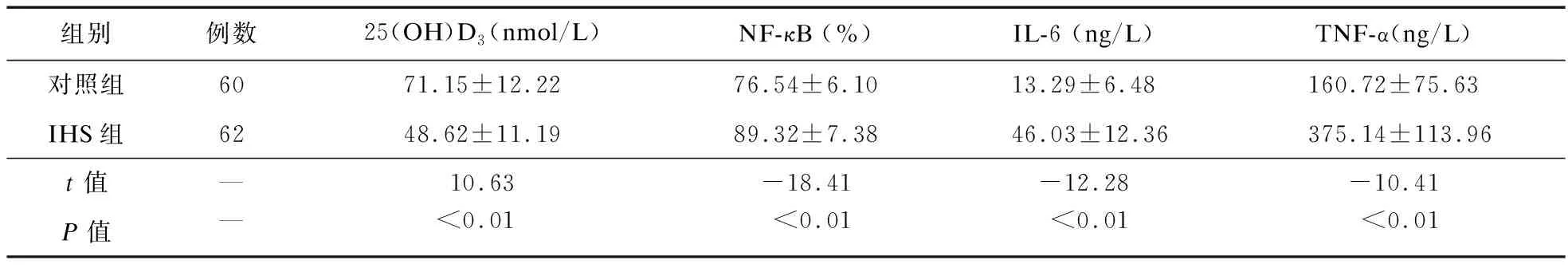
表1 对照组与IHS组患儿25(OH)D3、NF-κB、TNF-α、IL-6水平比较
2.2 IHS患儿治疗前后维生素D、NF-κB、IL-6、TNF-α水平的变化 IHS合并维生素D缺乏的45例患儿随机分为常规治疗组及维生素D组,其中常规治疗组22例,维生素D组23例。治疗后,常规治疗组及维生素D组NF-κB、IL-6、TNF-α降低(P<0.05)。常规治疗组治疗前后25(OH)D3水平比较差异无统计学意义(P>0.05);而连续10 d口服维生素D3后患儿血清25(OH)D3水平显著升高(P<0.05)。治疗前,两组患儿NF-κB、IL-6、TNF-α水平比较差异无统计学意义;与常规治疗组比较,维生素D组患儿治疗10 d后NF-κB、IL-6、TNF-α水平显著下降(P<0.05),见表2。
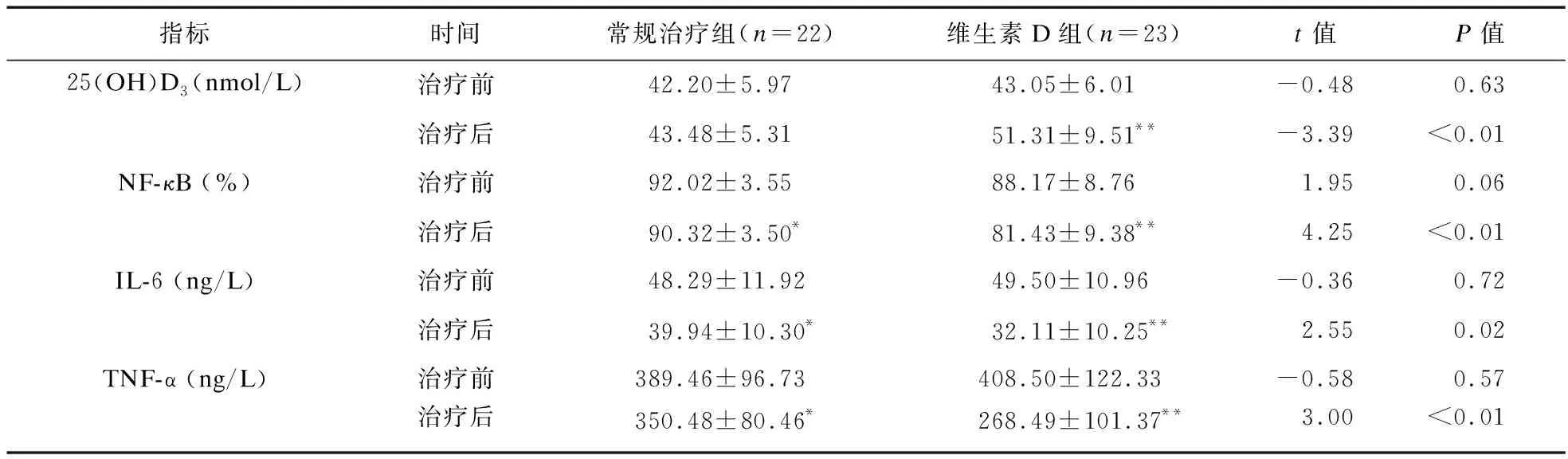
表2 IHS患儿治疗前后25(OH)D3、NF-κB、IL-6、TNF-α水平的变化
注:与治疗前比较,*P<0.05,**P<0.01
2.3 IHS患儿治疗前后TBIL、DBIL、ALT、GGT水平变化 治疗10 d后,常规治疗组及维生素D组患儿肝功能指标明显改善,差异有统计学意义(P<0.01)。治疗前,两组患儿各项肝功能指标比较差异无统计学意义(P>0.05);与常规治疗组比较,治疗10 d后,维生素D组患儿血清TBIL、DBIL、ALT、GGT显著下降,差异有统计学意义(P<0.05),见表3。
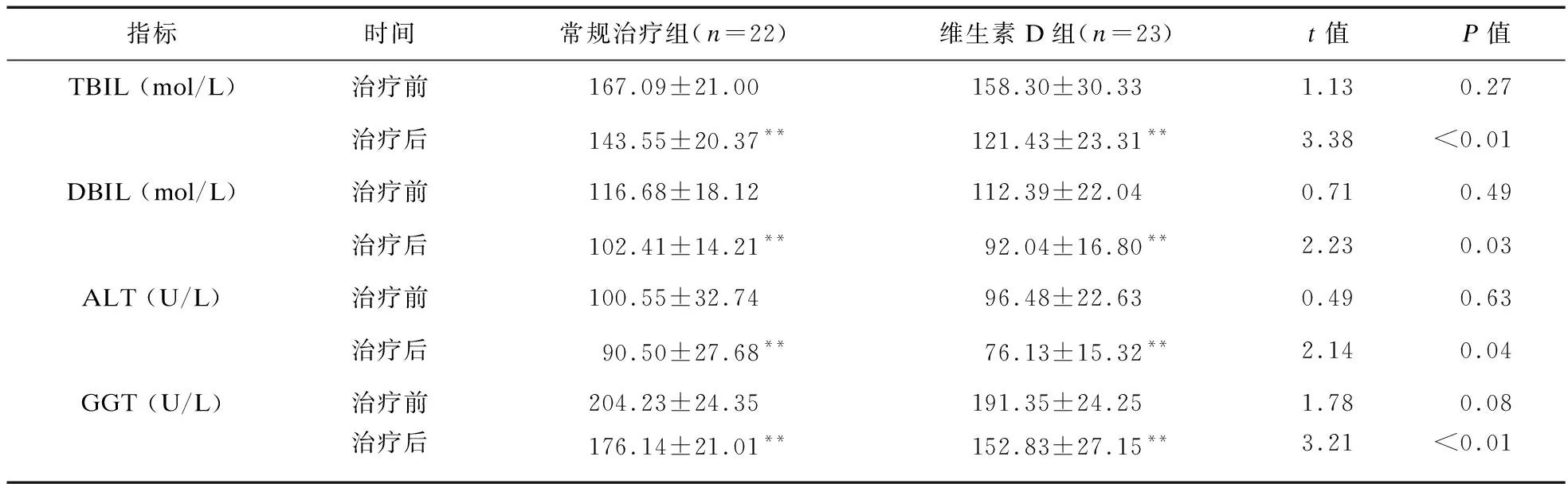
表3 IHS患儿治疗前后TBIL、DBIL、ALT、GGT水平变化
注:与治疗前比较,**P<0.01
2.4 IHS患儿维生素D水平与NF-κB、IL-6、TNF-α的相关性 IHS患儿血清维生素D水平与血清IL-6、TNF-α、NF-κB呈负相关(r=-0.557、-0.599、-0.371,P<0.01),见图1。
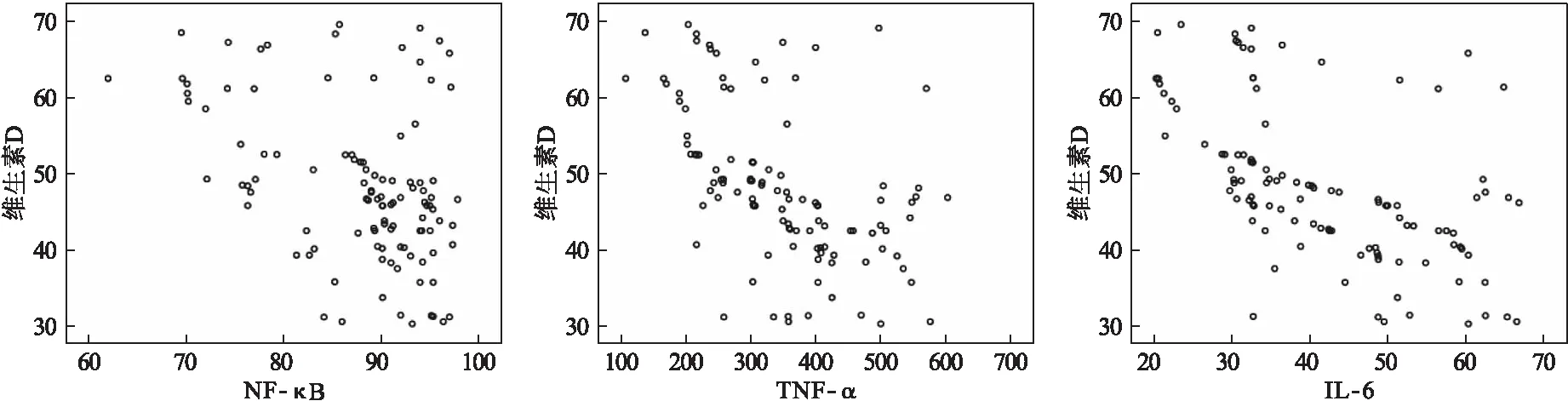
图1 维生素D与血清IL-6、TNF-α、NF-κB的相关性
2.5 不良反应 维生素D组患儿口服维生素D32 000 IU/d 治疗10 d,未发现烦躁不安、恶心、厌食、发热、血压升高、心律不齐、烦渴等不良反应。
3 讨论
婴儿肝炎综合征病因较复杂,发病机制尚不明确。既往研究提示,炎症反应是其病理进程中重要的因素之一[6]。有研究发现,婴儿肝炎综合征患儿血清及胆汁中IL-6及TNF-α水平明显升高,并促进了胆汁淤积和肝功能损伤的病理过程[7],而抑制炎症反应能有效减轻IHS患儿的肝功能损伤[6]。NF-κB最早发现于B淋巴细胞,在细胞凋亡、炎性炎症等多种病理进程中发挥重要作用。静息状态下NF-κB以非活化形式存在于细胞质,当细胞受到病毒感染、氧化应激等各种病理因素刺激后,NF-κB被激活,诱导TNF-α、IL-6、IL-8等多种炎性因子的表达[8]。本研究发现,IHS患儿外周血单核细胞NF-κB表达水平及血清IL-6、TNF-α水平均较对照组显著升高,提示IHS患儿存在炎症反应增强,这与既往研究相符合。
维生素D是一组具有生物活性的脂溶性类固醇衍生物,其中人体中最重要的是维生素D3。维生素D3主要由皮肤中的7-脱氢胆固醇经光化学作用转变而来,25-羟维生素D3[25-(OH)D3]是维生素D在血液循环中的主要形式,性质较为稳定,是评估维生素D水平的可靠指标[9-10]。近年研究表明,维生素D具有抗炎、抗肿瘤、免疫调节等多种生物学作用[11-17]。维生素D经肝脏和肾脏羟化后转化为生物活性很强的1,25-(OH)2-D3,后者与维生素D受体结合发挥生物学效应。研究发现,炎症性肠病患儿维生素D水平显著降低[18],而补充维生素D能抑制IL-1、IL-6等促炎因子的表达,改善炎症性肠病的临床症状[19-20]。然而补充维生素D能否减轻IHS患儿的炎症反应而改善肝功能尚未见报道。本研究发现,IHS患儿存在明显的维生素D缺乏,这与既往研究相符合[21],考虑可能与肝脏合成25-(OH)D3减少、肝脏25-羟化酶的活性降低及维生素D的吸收减少等因素有关。此外,本研究亦发现对于合并维生素D缺乏的IHS予以常规预防剂量的维生素D并不能改善维生素D缺乏的状况,而予以治疗剂量的维生素D能显著提高IHS患儿血清维生素D水平。相关性分析发现,IHS患儿血清维生素D水平与IL-6、TNF-α、NF-κB水平呈负相关,提示维生素D缺乏可能是IHS患儿炎症反应增强的危险因素。患儿口服治疗剂量的维生素D310 d后,血清维生素D水平较前升高,炎症因子水平低于常规治疗组,肝功能指标明显改善,表明维生素D与IHS患儿炎症反应等病理进程相关。
综上,IHS患儿维生素D缺乏明显,后者与患儿炎症因子升高及肝功能损害具有一定的相关性。口服治疗剂量的维生素D能有效提高患儿血清维生素D水平,抑制炎症反应,减轻肝功能损伤,有益于患儿预后,但具体机制仍有待研究证实。
