腹腔镜手术与开腹手术对结肠癌患者创伤应激及预后的影响
2020-05-29肖江卫申伟文王绍华
田 彬, 肖江卫, 申伟文, 王绍华, 李 洋
(1.四川省简阳市人民医院普外科, 四川 简阳 641400 2.成都医学院第一附属医院胃肠外科, 四川 成都 610500)
结肠癌是临床常见的恶性肿瘤,其发病率在国内及全球均高居第3位[1]。而目前国内多项研究显示,我国结直肠癌发病率不仅仍处于高水平,且具有上升趋势[2]。腹腔镜手术在结肠癌的临床治疗中已应用近30年,淋巴结清扫效果及肿瘤切除程度与开腹手术相当,且其具有创伤小、胃肠道功能恢复快等优势,在临床得到广泛应用。较多研究比较了开腹手术与腹腔镜手术术后结肠癌患者长期生存率,得出长期生存率相近的结论[3]。但较少研究比较两种手术方式造成的创伤应激。创伤应激不仅对患者心理状态影响较大,也可能对免疫功能产生抑制作用。随着医疗模式的转变,追求尽量小的创伤应激也是现代医学的重要目标。本次研究对腹腔镜手术和开腹手术对结肠癌患者创伤应激及预后的影响进行观察,现将结果报道如下。
1 资料与方法
1.1 一般资料:选取医院2012年8月至2015年3月收治的96例结直肠癌患者进行研究,按简单随机分组法分为微创组与开腹组。微创组患者48例,男性患者31例,女性患者17例,TNM分期包括Ⅰ期17例,Ⅱ期20例,Ⅲ期11例,肿瘤分型包括溃疡型13例,浸润型17例,肿块型18例,分化程度包括高分化19例,中分化19例,低分化10例,根治性手术方式包括右半结肠根治术22例,左半结肠根治术14例,横结肠根治术2例,乙状结肠根治术10例。开腹组患者48例,男性患者29例,女性患者19例,TNM分期包括Ⅰ期15例,Ⅱ期21例,Ⅲ期12例,肿瘤分型包括溃疡型15例,浸润型18例,肿块型15例,分化程度包括高分化17例,中分化23例,低分化8例,根治性手术方式包括右半结肠根治术21例,左半结肠根治术16例,横结肠根治术1例,乙状结肠根治术10例。两组患者一般资料比较差异无统计学意义(P>0.05)。研究经医院医学伦理委员会批准。
1.2 纳入与排除标准:纳入标准:TNM分期Ⅰ期~Ⅲ期;既往无胃肠道癌手术史;影像学检查未发现肝脏或肺部转移;肿瘤直径<5cm;未合并重要脏器功能障碍;依从性好;患者签署知情同意书;排除标准:合并腹水、盆腔转移或腹膜转移者;合并肠穿孔或肠梗阻者;术中肿瘤破溃者;不耐受全身麻醉及建立气腹者;行姑息性手术者;妊娠期妇女;临床及随访资料不完整者。
1.3 治疗方案:经静脉预防性给药进行抗感染治疗,清洁肠道,留置尿管。术前经结肠镜或CT检查定位肿瘤位置,并结合腹部超声及X线片检查结果进行分期,选取合适的治疗方案。微创组采用腹腔镜结肠癌根治术治疗,行全身麻醉,乙状结肠或横结肠肿瘤者采用截石位,降结肠肿瘤者采用右倾位,升结肠肿瘤者采用左倾位。常规建立气腹,采用5孔法置入腔镜和器械,探查肿瘤位置、大小、转移等情况。肿瘤分布在升结肠或盲肠采用右半结肠根治术治疗,于根部结扎右结肠血管及回结肠血管,行淋巴结清扫术;肿瘤分布在横结肠中部时采用横结肠根治术治疗,将肠系膜下血管于根部结扎,行淋巴结清扫术;肿瘤分布在乙状结肠时采用乙状结肠根治术治疗,将乙状结肠血管于根部结扎,行淋巴结清扫术;肿瘤分布于降结肠时采用左半结肠根治术治疗,将肠系膜下血管于根部结扎,行淋巴结清扫术。微创组治疗时行体内或体外端对端肠吻合术。开腹组行传统开腹手术治疗。术后7d常规给予抗感染治疗。对合并淋巴结活检数量<12枚、组织学低分化、肿瘤浸润血管或淋巴结等高危因素的Ⅱ期及Ⅲ期患者给予6个周期辅助化疗,主要采用奥沙利铂联合卡培他滨、奥沙利铂联合甲酰四氢叶酸及5-氟尿嘧啶、亚叶酸钙联合5-氟尿嘧啶等化疗方案。
1.4 观察指标:手术指标:统计所有患者手术时间、术中出血量、切口长度、淋巴结清扫数、肛门恢复排气时间及住院时间等指标;创伤应激指标:检测患者术前、术后1d、3d、5d时皮质醇、醛固酮及肾上腺素水平,肾上腺素采用高效液相色谱联合电化学法检测,醛固酮及皮质醇采用放射免疫法检测;并发症:统计围手术期并发症发生情况;预后:术后第1年3个月随访1次,后续半年随访1次。统计随访期间局部复发、远处转移及生存情况。组织学或影像学检查发现吻合口及盆壁、会阴、trocar孔、肠管及切口部位肿瘤为局部复发,脑、肺、腹膜及肝脏发现肿瘤为转移。
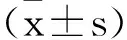
2 结 果
2.1 两组患者手术指标比较:微创组术中出血量低于开腹组,切口长度短于开腹组,肛门恢复排气时间早于开腹组,差异均有统计学意义(P<0.05)。两组患者手术时间、淋巴结清扫数及住院时间比较差异无统计学意义(P>0.05)。见表1。
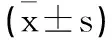
表1 两组患者手术指标比较
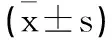
表2 两组患者创伤应激指标比较
注:与术前比较,*P<0.05
2.2 两组患者创伤应激指标比较:两组患者术前醛固酮、皮质醇及肾上腺素水平比较差异无统计学意义(P>0.05)。术后1d、3d、5d时微创组醛固酮、皮质醇及肾上腺素水平均低于开腹组,差异有统计学意义(P<0.05)。见表2。
2.3 两组患者并发症比较:两组患者并发症总发生率及不同类型并发症发生率比较差异均无统计学意义(P>0.05)。其中开腹组1例吻合口瘘及2例肠梗阻经手术治愈,其余并发症采用保守治疗后好转。见表3。

表3 两组患者并发症比较n(%)
2.4 两组患者预后比较:微创组术后中位随访时间为53个月(39~82个月),开腹组术后中位随访时间为55个月(37~84个月),随访时间比较差异无统计学意义(P>0.05)。微创组5例患者失访,开腹组9例患者失访。两组患者5年局部复发率、远处转移率、总体生存率及无瘤生存率比较差异均无统计学意义(P>0.05)。见表4。

表4 两组患者预后比较n(%)
3 讨 论
由于切口复发率较开腹手术高,早期应用腹腔镜手术治疗结肠癌时其肿瘤学安全性受到广泛质疑。但近年来腹腔镜器械及操作技术的改善,治疗结肠癌的安全性也得到显著提升。本次研究发现,微创组术中出血量低于开腹组,切口长度短于开腹组,肛门恢复排气时间早于开腹组,该结果表明腹腔镜手术在微创、术后消化道功能恢复方面优于开腹手术。较多研究发现腹腔镜手术治疗结肠癌手术时间较开腹手术长,并将其归因于操作难度因素[4]。但也有两者手术时间相近的报道[5]。本次研究即发现微创组与开腹组手术时间无明显差异,这可能与腹腔镜技术在结肠癌中的应用更为成熟有关,操作技术及器械条件的改善促进了手术时间的缩短。淋巴结清扫数被认为对肿瘤预后有一定评估价值[6]。还有研究发现淋巴结清扫数越多,Ⅱ期及Ⅲ期结肠癌患者生存率越高[7]。本次研究中发现两组患者淋巴结清扫数与既往文献报道相近,且组间比较差异无统计学意义,表明两种手术的淋巴结清扫效果相近。
适当的创伤应激是机体对抗外界损害的正常反应,有利于保护机体功能,但过度的应激反应则可能进一步加重组织损伤[8]。手术创伤导致的刺激作用经外周神经传导至中枢神经,刺激交感神经和下丘脑-垂体-肾上腺皮质轴兴奋性增强[9]。肾上腺皮质可促进粒细胞、淋巴细胞和巨噬细胞等炎症因子活化,进而激活肾素和血管紧张素系统[10]。已有研究证实,创伤应激可刺激下丘脑分泌促肾上腺皮质激素,进而促使肾上腺素及皮质醇分泌量增高[11]。而肾上腺素与皮质醇可增强腺垂体-肾上腺皮质系统功能[12]。还有研究发现皮质醇水平与应激反应严重程度相关[13]。本次研究发现,两组患者术后皮质醇、肾上腺素、醛固酮水平均较术前增高,尔后逐渐降低。而在术后第1d、3d及5d时微创组创伤应激各指标水平均低于开腹组。该结果表明腹腔镜手术对结肠癌患者造成的创伤应激较开腹手术小。邱东达[14]的比较了右半结肠癌切除术中腹腔镜手术与开腹手术对创伤影响的影响,与本次研究结果一致。腹腔镜手术作为微创手术,其导致的创伤较开腹手术小,创伤应激作用也相应减轻。既往有研究认为腹腔镜手术肿瘤性安全性不及开腹手术,主要考虑切口及trocar孔复发风险较高[15]。本次研究中主要采用以下措施降低复发风险:①常规采用切口保护装置;②作合适大小的切口,避免拖出标本时产生损伤;③精细操作避免损伤结肠。研究结果显示,两组患者局部复发率比较差异无统计学意义,表明合理操作可提高腹腔镜手术肿瘤性安全性。从远处转移率、总体生存率及无瘤生存率三个方面比较两组患者预后,结果发现上述指标比较差异均无统计学意义。该结果提示在结肠癌手术治疗中腹腔镜手术和开腹手术可取得相似的远期治疗效果。
综上所述,腹腔镜手术治疗结肠癌预后与开腹手术相近,但手术导致的创伤应激较小。但本次研究样本量较小,研究结论有待进一步验证。此外,本次研究未纳入TNM Ⅳ期患者,两种手术对TNM Ⅳ期结肠癌患者创伤应激和预后的影响有待研究。