基于化学发光法建立新疆地区健康成年男性血清FSH的参考区间
2020-05-22张丹庞敏陈晓燕黄卫东
张丹,庞敏,陈晓燕,黄卫东
(新疆佳音医院,乌鲁木齐 830000)
血清卵泡刺激素(FSH)是评价睾丸生精功能和男性垂体激素内分泌的一个重要指标。FSH值降低或者异常升高,都可为诊断无精子症和重度少精子症提供重要的信息[1]。参考区间是临床检验结果的判断标准,可帮助临床医师对男性不育及精液异常、生精障碍等患者[2]或健康体检者的检验结果做出准确判断。目前体外诊断试剂厂家提供的材料数据或文献资料,参考区间主要来源于其他国家二三十年前参考区间,或小样本局部地区人群或数据库参考区间的研究结果,而不同国家地区及民族因生活环境、饮食习惯、遗传背景及经济等条件会存在差异,也甚至有生物学变异以及方法学的差异,这决定了不同国家和地区应建立符合本地人群特征的参考区间。因此,了解本地区成年男性FSH水平的变化,可与其他血清激素(LH、T、E2和PRL)水平一起预测睾丸受损部位,对判断导致精子数量减少、活动力下降的内分泌学病因,以及选择下一步检查及确定治疗方案、判断预后具有重要的临床价值[3]。本研究旨在建立本地区的成年男性血清FSH水平的参考区间,以助于提高男科临床异常结果检出的敏感性。
材料和方法
一、研究对象及分组
收集2018年1月至2019年6月间来新疆佳音医院生殖中心进行由于单纯的女方不孕因素并符合体外授精-胚胎移植(IVF-ET)指征体检的健康男性血清。排除标准:所有纳入者排除全身性疾病、用药、原发不育、染色体异常、受精障碍、精索静脉曲张及少精症等。
根据纳入标准和排除标准,剔除离群值后,共收集到血清样本756例,根据年龄分为20~29岁(n=70)、30~39岁(n=399)、40~49岁(n=267)、50~56岁(n=20)4组进行统计学分析。
二、研究方法
1.标本采集与检测:于清晨采用不添加抗凝剂的一次性采血管,采集受试者空腹静脉血液3 ml,在充分凝集析出血清后,立即用水平离心机以3 000 r/min,离心15 min分离血清;采用贝克曼DXI 800全自动免疫分析系统(美国)检测血清FSH水平,同时检测的还有LH、T、E2和PRL。所有试剂均为贝克曼公司原装进口试剂,通过美国FDA认证,配套校准品可溯源到美国疾病预防控制中心(CDC)、美国国家标准与技术研究院(NIST)、世界卫生组织(WHO)等国际权威组织参考系统;质控品为美国伯乐(BIO-RAD)的干粉生育质控品,操作均严格按照试剂说明书与设备的标准操作规程(SOP)进行检测。
2.离群值的判断:按照中华人民共和国卫生行业标准临床实验室检验项目参考区间的制定[4]通过1/3标准来判断离群值:分别对每组数据从小到大进行排序,将疑似离群值与其相邻数值的差值(D)和数据全距(R)相除,若D/R≥1/3考虑为离群值,应予以剔除;若D/R<1/3,则保留所有数据。为排除录入错误导致的离群值,本文数据全部由中心所使用的病历系统和检验科信息系统(LIS)导出。
3.参考范围的评估:另收集2019年1~6月来本院生殖中心就诊的1 159例男性患者的血清FSH值和精液常规参数等资料。以贝克曼DXI 800试剂说明书的FSH参考区间(对照组)和本研究的FSH参考区间(实验组)分别预测少精子症和无精子症,比较两组在敏感性、特异性和准确性上的差异。
三、统计学分析
运用SPSS 21.0统计软件共同进行数据统计分析。FSH结果先进行正态性检验,如为偏态分布,则用中位数(四分位间距)[M(Q25,Q75)]表示,采用非参数独立样本Mann-Whitney U检验比较不同组间的分布和组间中位数检验;参考区间结果用双侧限值(P2.5,P97.5)表示。评估敏感性、特异性和准确性分别运用χ2检验;P<0.05表示差异具有统计学意义。
结 果
一、血清FSH检测结果的频数分布
本研究按照纳入标准和排除标准,剔除离群值以及按照排除标准排除后剩下合格的样品756份,其中FSH数据中最大值20.16、最小值1.01,极差19.15、偏度1.685、峰度5.169。并制作直方图,经正态性检验,FSH水平不符合正态分布,按百分位数建立参考区间(图1)。
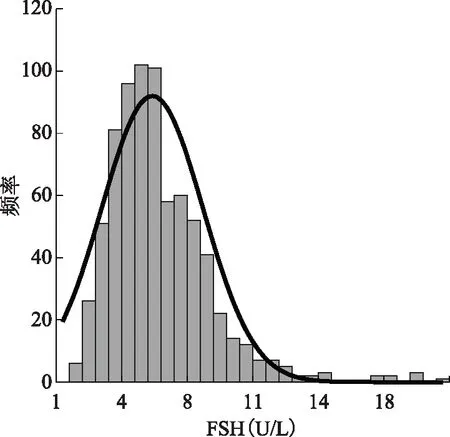
图1 FSH检测结果分布
二、不同年龄组血清FSH水平比较
将756例血清样本根据年龄分为20~29岁组(n=70)、30~39岁组(n=399)、40~49岁组(n=267)、50~56岁组(n=20)。4组FSH水平经正态性检验,呈偏态分布,各组中位数随年龄增长呈上升趋势,且40岁以后则显著升高,30~39岁、40~49岁和50~56岁组分别与20~29岁组进行两两比较,结果20~29岁与30~39岁组间、40~49与50~56岁组间差异无统计学意义(P>0.05),而20~29岁和30~39岁组分别与40~49和50~56岁组间差异有统计学意义(P<0.05)(表1)。
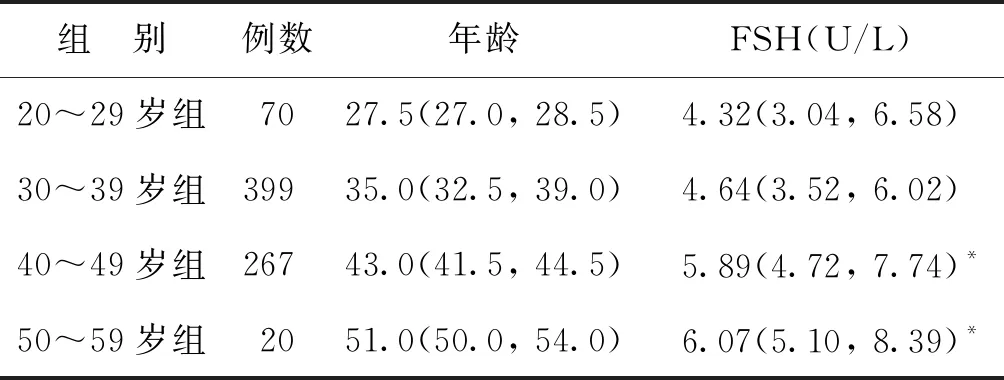
表1 各年龄组成年男性血清FSH水平比较[M(Q25,Q75)]
注:与20~29岁组和30~39岁组比较,*P<0.05
三、以40岁为截断受试者血清FSH检测值比较
1.20~39岁与40~56岁组的血清FSH水平:依据陆萌等[5]提出的卵泡刺激素在男性40岁以后会出现逐渐上升趋势,结合本实验结果,将调查对象合并分为2组:20~39岁组(n=469)和40~56岁组(n=287),分别进行参考区间的调查。合并后的2组经正态性检验仍呈非正态分布,经统计学分析,结果20~39岁组与40~56岁组的FSH差异具有统计学意义(P<0.05)(表2)。

表2 以40岁为截断年龄受试者血清 FSH水平比较[M(Q25,Q75)]
注:与20~39岁组比较,*P<0.05
2.血清FSH双侧限值(P2.5, P97.5)参考区间
由于非正态分布,按照CLSI C28-A3[6]推荐的非参数统计方法,确定FSH的中位数,采用双侧限值(P2.5,P97.5),即95%的置信区间建立本地区成年男性FSH的参考区间(表3)。

表3 以40岁为截断年龄受试者的FSH参考区间(U/L)
四、参考区间的评估分析
依据循证医学中诊断性试验的四格表,敏感性=真阳性/(真阳性+假阴性),特异性=真阴性/(假阳性+真阴性),准确性=(真阳性+真阴性)/(真阳性+假阴性+假阳性+真阴性),分别用对照组和实验组的参考值对少精子症和无精子症进行预测,结果显示在评估预测少精子症时,实验组的敏感性较高,而对照组的特异性较高,差异有统计学意义(P<0.05);两组预测准确性的差异无统计学意义(P>0.05)(表4)。在评估预测无精子症时,实验组的敏感性较高,而对照组的特异性和准确性较高,且差异均有统计学意义(P<0.05)(表5)。

表4 参考区间对少精子症的预测评估比较(%)
注:与对照组相比较,*P<0.05

表5 参考区间对无精子症的预测评估比较(%)
注:与对照组相比较,*P<0.05
讨 论
免疫化学发光法是根据化学反应产生的辐射光的强度来确定物质含量的一种有效的微量分析方法,因其具有操作简便、灵敏度高、线性范围较宽等优点受到了医学界工作者的广泛关注,是目前较为先进的、应用最广泛的定量检测激素水平的方法[7]。本研究应用化学发光法对成年男性血清FSH水平的检测,发现FSH结果不满足正态分布,与孙丽芳等[7]的研究结果类似,但其水平随年龄增长而升高,在20~29岁组与30~39岁组之间差异没有统计学意义,而40~49岁组上升明显,但40~49岁组与50~56岁之间的差异又无统计学意义,由此可见40岁有可能成为男性血清FSH水平的一个分水岭。垂体分泌的FSH、LH对睾丸的生精功能和内分泌起着重要的调控作用。FSH对睾丸生精功能的影响,主要是通过作用于睾丸曲细精管中的支持细胞(Sertoli细胞),与其特异性受体(FSHR)结合后产生性激素结合球蛋白(sex hormone-binding globulin,SHBG)以使曲细精管中的睾酮(T)浓度维持稳定的水平[8]。由于睾丸萎缩、发育不良等原因,性激素合成分泌减少,反馈导致出现血清高促性腺激素[9]。有研究显示,女性血清FSH水平在40岁后明显升高,与此伴随着卵泡数量与质量的下降[10]。在陈悦群等[11]的研究中,结果提示随着年龄的增长,女性颗粒细胞上FSHR蛋白表达量的降低。而男性这方面研究较少,是否男性体内FSH作用的靶细胞也存在相应的表达降低,是否与FSHR的异常及其基因突变和多态性有关,目前还存在很多争议[12]。
目前临床上判断睾丸生精功能最常用且简便的指标仍然是睾丸体积及生殖激素水平,但尚无统一的参考值。李定明等[13]研究结果显示有精子组的血清FSH水平明显低于无精子组,与临床经验和基础研究结果吻合。本研究获得了20~39岁和40~56岁2个不同年龄组血清FSH正常参考区间,分别为(1.99~10.00)U/L和(2.67~14.33)U/L,比美国贝克曼公司说明书提供的范围[(1.27~19.26)U/L]更小。而且按照本文研究结果的参考区间对少精子症和无精子症进行预测,其敏感性更高,正确识别少精子症或无精子症患者的能力更强;而特异性较说明书提供的参考区间低,在正确识别非患者的能力上较弱一些;从准确性可知,运用说明书的范围,在预测无精子症的能力上较预测少精子症的能力更强,对于门诊医生判断睾丸功能以及鉴别梗阻性无精子症上具有重要的指导价值。
通常参考区间是健康人群的95%的置信区间,与“正常范围”有所不同,正常范围之外的检测值均被认为是不正常的,这会误导临床医生和受检者的判断。正确的参考区间可以避免不必要的重复检测或临床干预。目前,我国临床实验室的绝大多数检测项目的参考区间是参照其它国家已建立的或由体外诊断试剂厂家提供的[14]。由此,本研究建立了自己实验室的FSH参考区间,但参考区间的参考人群是否具有代表性,是否真正适用于成年男性的生精功能评估,还值得深入探讨和验证。参考区间也不同于医学决定水平,有的也叫诊断切点值,这个值有的在参考区间内,有的在参考区间外,如李定明等[13]将无精子症患者的FSH为8.20 U/L[参考区间(1.40~18.10)U/L]作为睾丸穿刺的切点,认为是预示非梗阻性患者生精功能较好的一个区间。所以,切不可认为有了参考区间,就有了“正常”的判断标准,这仍需要临床医生综合其他因素建立自己的切点,做出正确的诊疗决策。
本研究由于人群分布的年龄特点,主要在20~56岁的生育期,分成4组时不能各组都达到CLSI C28-A3建议的最佳120个样本量[6],且主要集中在30~49岁,因此,20~29岁组与50~56岁组样本量较小,可能是导致差异较小的原因;而以40岁为界,分成两组后避免了样本量小的问题。而由于参考值的制定受多个因素影响,FSH在不同的体外诊断试剂厂家之间,参考区间也有所差别,所以建立本实验室的血清FSH参考区间,提高异常结果检出的敏感性,有助于达到优化传统的参考区间、适应个性化医疗模式的目的[15]。
总之,本研究参考区间与试剂说明书上提供的参考区间相比范围更小,我们认为更适合作为新疆地区实验室检测成年男性血清FSH的参考区间,对于本地区临床医生诊治男性不育症、判断病因、确定下一步检查与治疗方案具有重要的指导意义。
