慢性阻塞性肺疾病-阻塞性睡眠呼吸暂停重叠综合征特点分析及康复疗效
2020-05-20杜井波沈宏华许轶明
杜井波, 沈宏华, 许轶明, 任 蕾
(上海市第四康复医院呼吸康复科,上海 200042)
慢性阻塞性肺疾病 (chronic obstructive pulmonary disease,COPD)和阻塞性睡眠呼吸暂停(obstructive sleep apnea,OSA)都是高患病率的疾病[1-2],重叠时定义为重叠综合征 (overlap syndrome)。Shawon 等[3]的系统综述显示,重叠综合征在普通人群和住院患者中并不常见(1.0%~3.6%),但在诊断为OSA 的患者中患病率从7.6%到55.7%不等,诊断为COPD 的患者中患病率从2.9%到65.9%不等。Soler 等[4]研究发现在重度 COPD 和因 COPD 恶化而住院的患者中, 重叠综合征的发病率可超过50%。 故重视重叠综合征的诊疗具有重要的临床意义。本研究通过比较COPD 与重叠综合征的临床特点,探讨无创通气和(或)有氧运动对重叠综合征的疗效。
资料与方法
一、研究对象
选取2016 年1 月至2018 年12 月在上海市第四康复医院(上海市静安区老年医院)呼吸康复科与复旦大学附属华东医院呼吸科住院及门诊随访,且内科治疗后病情稳定的COPD 患者共196 例。
纳入标准:患者均有COPD 的典型症状,第1秒用力呼气量(forced expiratory volume in first second,FEV1)/最大肺活量(forced vital capacity,FVC)<70%, 且支气管舒张试验阴性, 均符合2016 年COPD 全球倡议 (Global Initiative for Chronic Obstructive Lung Diease,GOLD)中 COPD 诊断标准[5]。病情稳定指患者停用静脉或口服肾上腺糖皮质激素(激素)时间>2 周,咳嗽、喘息症状明显改善且不影响睡眠,非吸氧状态脉搏血氧饱和度(pulse oxygen saturation,SpO2)>90%,能完成整夜多导睡眠图(polysomnography,PSG)监测。OSA 的诊断符合 OSA低通气综合征诊治指南(2011 年修订版)[6]。 重叠综合征患者的诊断同时满足COPD 和OSA 的诊断标准。
排除标准: 包括住院期间使用有创机械通气,合并肺部肿瘤、广泛性支气管扩张或肺结核等其他肺病,肥胖低通气综合征,存在失代偿期慢性心力衰竭,合并神经肌肉疾病,拒绝签署知情同意书。
本研究得到上海市第四康复医院伦理委员会的审核同意(SP2018003)及复旦大学附属华东医院伦理委员会的审核同意(伦理批件编号:20160090,伦理委员会方案编号:2016K053),患者均签署书面知情同意书。
二、研究方法
1.康复评定:询问病史、主要症状、基础疾病、测定身高及体重。 在治疗前后进行FEV1%预计值(肺功能仪型号:MasterScreen, 生产商: 德国Care-Fusion Germany 234 GmbH)、6 min 步 行 距 离(6 minutes walking distance,6MWD)、改良英国医学研究委员会呼吸困难量表(modified Medical Research Council Scale,mMRC) 及体质量指数(body mass index,BMI)测定。 使用运动心肺功能仪(产品型号:MasterScreen, 生产商:CareFusion Germany 234 GmbH)测定患者运动中最大摄氧量,采用50%~70%的中等强度运动。
2.PSG 监测:受试者均进行整夜PSG 监测(德国万曼公司 SOMNO check 2,Compumedice E Series-57,澳大利亚 Compumedice 公司),检查前禁烟酒24 h 以上,记录时间在7 h 以上,未服用安眠药、浓茶和咖啡,2 周内无上呼吸道感染。 同步监测脑电图(C3A2、C4A1)、眼动图(左、右)、颌肌肌电图、热敏及压力式口鼻气流、鼾声、胸腹式呼吸运动、体位、SpO2、心电图等。 所有记录数据均由专职医师进行人工判读,根据2007 版美国睡眠医学会(American Academy of Sleep Medicine,AASM)标准[7]进行手工分析。
3.有氧运动:对纳入的所有重叠综合征患者均给予①COPD 的内科常规治疗, 包括支气管舒张剂、FEV1%预计值<50%且有临床症状的患者联合应用吸入激素和肾上腺素β2受体(β2受体)激动剂及其他祛痰止咳类药物。②肺康复宣教,1 次/月,包括COPD 相关知识、OSA 相关知识、肺康复理念、戒烟、氧疗、药物应用及营养指导等。③有氧呼吸操训练, 包括缩唇呼吸及腹式呼吸训练,5 次/周, 每次20 min。 ④运动训练(采用中等强度的有氧运动)。所有患者均设定运动处方: 运动方式为上下肢四肢联动 (江苏天瑞医疗器械有限公司生产的MOTOmed viva2 上下肢体训练器); 所有入组患者采用心肺运动试验, 测定患者运动中最大摄氧量,采用50%~70%定义的中等强度运动;运动前、后均有10 min 的准备运动和整理运动, 每次运动时间达到运动强度的累计时间为20 min,在运动同时及运动后1 h 予以心电监护及氧饱和度监测;运动频率为 5 次/周。
4.无创机械通气:对所有重叠综合征患者均建议无创呼吸机治疗,并对同意治疗的患者给予呼吸机治疗前的教育规劝、面罩佩戴以及自动持续气道正压通气 (auto-continuous positive airway pressure,AutoCPAP)(德国万曼公司SOMNOset 呼吸机)压力滴定。 在夜间睡眠应用 CPAP (ResMed Sullivan VPAP 2 ST-A R210-376/2L9, 瑞思迈公司生产)进行治疗。 通过监测胸腹运动、口鼻气流和SpO2调节CPAP 压力,从 4 cmH2O(1 cmH2O=0.098 kPa)开始,逐渐增大至呼吸暂停消失和SpO2>90%。CPAP 平均压力为(8±4) cmH2O。 CPAP 治疗后 SpO2≤90%的5 例患者采用持续双相气道正压 (bi-level positive airway pressure,BiPAP)通气。 余患者系因各种原因而不能坚持CPAP 治疗,总治疗期在2 个月以下者出组。最终有27 例患者呼吸机依从性良好,每晚治疗时间在4 h 以上,平均每晚使用时间为(4.8±0.7)h,治疗总时间达20 周及以上。
5.不良反应及处理:对无创机械通气过程中出现的面部皮肤破损、咽干、胃肠胀气等不良反应,给予患者日间试用,少量间断,循序渐进,并更换面罩、加温、加湿、调整呼吸机压力或改BiPAP 通气等,提高患者依从性。运动训练过程中若出现SpO2<85%,血压>200/100 mmHg(1 mmHg=0.133 kPa),或心率达到心肺运动试验获得的最大心率的85%即停止训练;或者患者出现严重的呼吸急促,并且不能主观耐受运动,则立刻报告治疗师。 不能持续有氧运动的患者休息5 min,再继续训练。剔除反复拒绝接受康复训练超过3 次的患者。
6.分组方法:共有196 例COPD 患者入选本研究。 36 例因拒签署知情同意书或不能完成整夜PSG 监测而出组。 160 例患者完成整夜PSG 监测,其中 90 例患 者 排 除 OSA, 确 诊为 COPD,6 例COPD 患者拒绝进行康复评估,2 例COPD 患者急性发作,均予以出组,共计82 例患者入COPD 组;70 例(43.7%)患者确诊为重叠综合征,入重叠综合征组,进行相关指标比较。
70 例重叠综合征患者根据是否应用无创呼吸机并坚持治疗20 周及以上分成联合干预组与有氧运动组,分别给予有氧运动和(或)无创通气。 其中2 例患者不能完成康复训练,4 例患者不能耐受无创机械通气而出组。 最终纳入联合干预组(有氧运动+无创通气)27 例,有氧训练组 37 例(见图 1)。
三、统计学处理
采用IBM SPSS22.0 统计软件包处理数据。 正态分布的计量资料以表示,2 组之间采用独立样本t 检验; 治疗前后比较采用配对样本t 检验计数资料 2 组间比较采用 χ2检验。 P<0.05 表明差异有统计学意义。
结 果
一、2组患者的一般资料及基本情况比较
COPD 与重叠综合征患者在年龄、性别、基础疾病(包括糖尿病、肺动脉高压、肾功能不全)比较,差异均无统计学意义(均P>0.05),均有可比性。 重叠综合征患者合并高血压(P<0.001)及冠心病(P=0.044)高于 COPD 患者(见表1)。
重叠综合征患者在肺功能FEV1%预计值、6MWD、SpO2%、pH、PO2均较 COPD 患者降低,mMRC、AHI、BMI、TS90%、PCO2升高(均 P<0.05)(见表1)。
表1 COPD 与重叠综合征患者的基本情况比较[() /n(%)]

表1 COPD 与重叠综合征患者的基本情况比较[() /n(%)]
项目 COPD 组(n=82)重叠综合征组(n=64) P年龄(岁) 64.67±7.31 63.20±7.41 0.233性别(男/女) 50/32 41/23 0.703 FEV1%预计值 48.24±12.10 42.66±9.81 0.003 BMI 21.33±3.15 25.41±3.87 <0.001睡眠参数AHI 2.92±0.81 21.83±10.34 <0.001 L-SpO2(%) 79.56±6.60 71.92±6.65 <0.001 TS90% 3.10±1.90 8.57±6.86 <0.001 6MWD(m) 297.18±62.10 260.63±58.47 <0.001 mMRC 1.94±0.78 2.22±0.65 0.022动脉血气分析pH 7.34±0.05 7.31±0.05 <0.001 PO2(mmHg) 62.63±9.36 59.02±8.96 0.020 PCO2(mmHg) 47.16±5.80 50.36±6.96 0.003基础疾病[n(%)]冠心病 14(17.1) 20(31.2) 0.044 2 型糖尿病 12(14.6) 13(20.3) 0.366高血压 25(30.5) 44(68.8) <0.001肺动脉高压 22(26.8) 12(18.8) 0.252肾功能不全 6(7.3) 7(10.9) 0.446
二、联合干预组与有氧运动组干预前后的疗效比较
联合干预组与有氧运动组干预前患者的FEV1%预计值、BMI、6MWD、mMRC、AHI、TS90%、L-SpO2%、动脉血气分析 pH、PO2、PCO2差异均无统计学意义(均P>0.05)。干预20 周后,联合干预组患者FEV1%预计值与干预前差异无统计学意义 (P>0.05),其余指标均较干预前明显改善(均P<0.05)(见表2)。 有氧运动组患者的 BMI、mMRC、AHI、LSpO2%、pH、PCO2均较干预前明显改善 (均 P<0.05), 但 FEV1%预计值、TS90%、6MWD、PO2干预前后差异无统计学意义(均 P>0.05)(见表2)。 联合干预组患者在 6MWD、AHI、TS90%、L-SpO2%、pH、PO2均较有氧运动组改善(均P<0.05),但在FEV1%预计值、BMI、mMRC、PCO2较有氧运动组差异无统计学意义(均 P>0.05)(见表2)。
表2 无创通气和/或有氧运动治疗前后比较()
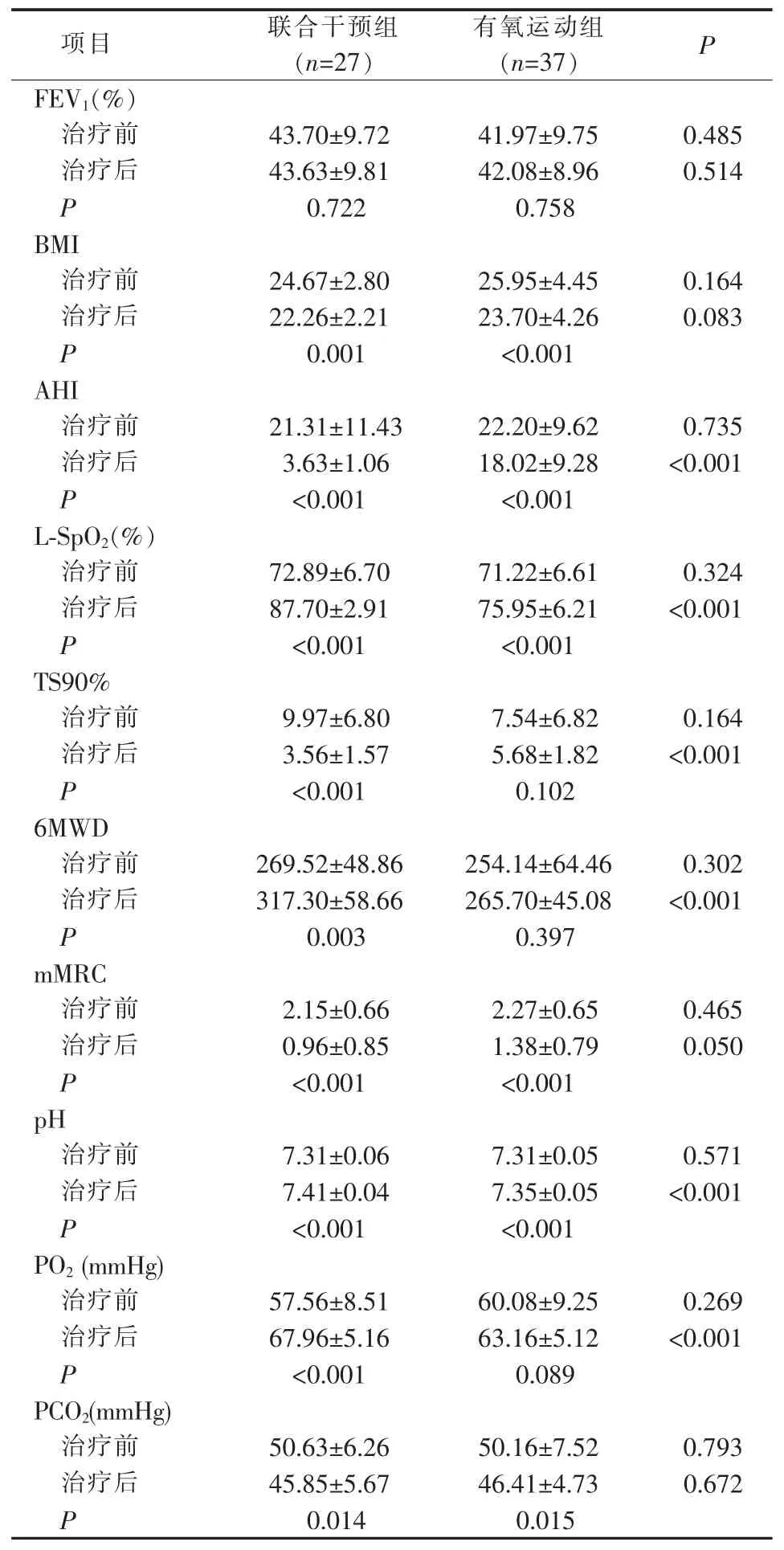
表2 无创通气和/或有氧运动治疗前后比较()
项目 联合干预组(n=27)有氧运动组(n=37) P FEV1(%)治疗前 43.70±9.72 41.97±9.75 0.485治疗后 43.63±9.81 42.08±8.96 0.514 P 0.722 0.758 BMI治疗前 24.67±2.80 25.95±4.45 0.164治疗后 22.26±2.21 23.70±4.26 0.083 P 0.001 <0.001 AHI治疗前 21.31±11.43 22.20±9.62 0.735治疗后 3.63±1.06 18.02±9.28 <0.001 P<0.001 <0.001 L-SpO2(%)治疗前 72.89±6.70 71.22±6.61 0.324治疗后 87.70±2.91 75.95±6.21 <0.001 P<0.001 <0.001 TS90%治疗前 9.97±6.80 7.54±6.82 0.164治疗后 3.56±1.57 5.68±1.82 <0.001 P<0.001 0.102 6MWD治疗前 269.52±48.86 254.14±64.46 0.302治疗后 317.30±58.66 265.70±45.08 <0.001 P 0.003 0.397 mMRC治疗前 2.15±0.66 2.27±0.65 0.465治疗后 0.96±0.85 1.38±0.79 0.050 P<0.001 <0.001 pH治疗前 7.31±0.06 7.31±0.05 0.571治疗后 7.41±0.04 7.35±0.05 <0.001 P<0.001 <0.001 PO2(mmHg)治疗前 57.56±8.51 60.08±9.25 0.269治疗后 67.96±5.16 63.16±5.12 <0.001 P<0.001 0.089 PCO2(mmHg)治疗前 50.63±6.26 50.16±7.52 0.793治疗后P 45.85±5.67 0.014 46.41±4.73 0.015 0.672
讨 论
本研究发现COPD 患者中重叠综合征的患病率为43.7%。 睡眠心脏健康研究的数据显示的结果相互矛盾,轻度 COPD(平均 FEV1/FVC:63.81%)与OSA(采用 10 或 15 事件/h 的阈值)之间没有联系[7]。 没有确凿证据支持COPD 增加了OSA 的发病风险, 部分原因是由于不同的诊断标准和检测技术, 但有一种假设是,OSA 的高发生率可能与COPD 的 严 重程度有关[8]。 Kendzerska 等[9]发 现 在10 149 例打鼾患者中,12%患有 COPD。 在 OSA 女性人群中,夜间低氧血症和COPD 同时发生与心血管事件和死亡率的增加风险相关。 Donovan 等[10]研究发现,在 222 例 COPD 观察对象中,164 例(74%)处于中度至高度OSA 风险。 McNicholas[11]建议肺康复计划应考虑对中度至重度COPD 患者进行睡眠评估,并及时进行干预。
本研究发现重叠综合征患者的FEV1%预计值明显下降,易并发低氧血症和高碳酸血症,运动耐力也较单纯COPD 患者降低,因此更易继发心血管疾病。 OSA 作为共存条件的独立危险因素,获得了包括高血压、脑卒中、冠状动脉疾病、心力衰竭、心律失常或糖尿病等既往研究的支持,也被认为是心血管病预后的预测因素,如心源性猝死[12]。 未经治疗的重叠综合征可导致比单独COPD 更广泛的右心室重构, 重构程度与氧饱和度降低的严重程度相关[13],其心血管死亡率高于单独的COPD。本研究发现重叠综合征患者合并高血压及冠心病的共患率高于COPD 患者,与以上研究一致。 不同临床表型的COPD 合并OSA 具有不同表现, 与主要肺气肿表型相关的肺容积增加和较低的BMI 可改善OSA,而与主要慢性支气管炎表型相关的周围水肿和较高的BMI 可促进OSA。 COPD 和OSA 都有类似的病理生理结果,如缺氧和全身炎症,可导致心血管病和其他共病,且肺动脉高压在重叠综合征患者中非常普遍[11]。 本研究结果显示COPD 与重叠综合征在肺动脉高压的共患率无统计学差异,与以上研究不同,可能与肺动脉高压的检测手段有关。
在重叠综合征患者中,OSA 和COPD 的病理生理相互作用。 肺过度膨胀降低了OSA 的发生,而右心力衰竭则增加这种可能性, 此外OSA 相关的上呼吸道炎症可加重COPD 的下呼吸道炎症。两者的疾病机制也相似,包括全身炎症、氧化应激和交感神经兴奋。 低氧在重叠综合征患者中更为明显,尤其是在睡眠期间,这可能是导致肺动脉高压患病率较高的主要因素。 与其他疾病相比,重叠综合征患者的心脏交感神经活动增加。虽然重叠综合征患者的生存期可能会更差,但最近的证据发现随着OSA病情的加重,肺功能对死亡率的影响会减少[14]。 中度/重度气流受限的重叠综合征患者特有的PSG 特征是觉醒阈值低的发生率较高[15]。 OSA 患者白天的低氧血症在很大程度上由体重增加和夜间缺氧的严重程度决定[16],重叠综合征则增加了白天低氧血症的风险。本研究发现重叠综合征患者的缺氧更严重,表现为睡眠时AHI、TS90%增高,L-SpO2%下降,动脉血气分 析 pH、PO2、PCO2均 较 COPD 患 者 严重,BMI 也明显高于COPD 患者。
目前临床精准医疗将COPD 与重叠综合征作为不同的疾病状态进行识别和鉴别是非常重要的[17]。Schreiber 等[18]发现在重叠综合征患者中,68%的患者应用 CPAP 通气,15%患者采用 BiPAP 通气,17%患者未接受任何通气治疗。 本研究对64 例重叠综合征患者建议无创通气治疗, 仅 27 例(42%)完成 20 周治疗,其中 22 例采用 CPAP 通气,5 例应用BiPAP 通气。 没有日间嗜睡的患者对CPAP 的依从性不佳, 应促使临床医师检查每例患者的总体风险状况, 以确定预后较差的高风险患者,提供最佳治疗[19]。 本研究结果发现采用无创通气加有氧训练的联合治疗组睡眠、运动能力、呼吸困难程度及动脉血气分析较有氧训练组均明显改善,但 FEV1无明显变化。 Owens 等[20]研究表明觉醒和睡眠呼吸障碍的共存造成重叠综合征独特的病理生理,在重叠综合征中及时治疗OSA,不仅可以改善OSA 症状, 还可以改善COPD 的症状和医疗资源利用,并降低死亡率。CPAP 治疗已被证明可以显著降低这些并发症的发生率。 然而, 关于CPAP对肺功能影响的资料很少, 而且相互矛盾。Schreiber 等[18]研究显示,1 年 CPAP 治疗对重叠综合征患者动脉血气均改善, 但对肺功能无明显改善, 特别是基线FEV1低于79.1%预计值的患者改善,而高于该阈值的患者恶化。 重叠综合征患者的睡眠相关低氧血症和高碳酸血症比单独的COPD或OSA 患者更严重。 COPD 睡眠相关问题的管理应特别注重通过限制咳嗽和呼吸困难的措施将睡眠障碍最小化, 夜间氧疗一般不适用于孤立的夜间低氧血症。 CPAP 可减轻低氧血症,减少住院和肺动脉高压,提高生存率[21]。
肥胖患者通常伴有劳力性呼吸困难和运动不耐受。夜间CPAP 治疗可改善肥胖OSA 患者的呼吸困难,夜间CPAP 改善OSA 肥胖患者的运动耐受性和呼吸困难。 CPAP 治疗1 个月、3 个月对运动时间和慢性呼吸困难均有影响[22]。 COPD 合并OSA 患者更易受 pH 影响,pH 与肺功能下降、OSA 加重有关。 老年COPD 患者夜间低氧血症和OSA 应得到识别和治疗[23]。 COPD 合并呼吸性酸中毒的加重很难控制,尤其是同时合并OSA 和肥胖。 可采用无创通气联合氧疗,纠正高碳酸血症、低氧血症和呼吸性酸中毒,防止侵入性机械通气[24]。 本研究结果也与之一致,并且联合应用有氧运动,BMI 明显下降,运动能力增强,呼吸困难缓解,血气分析改善。
本研究还存在许多不足, 未进行随机分组,更未采用盲法,样本量亦较小。 对于所有重叠综合征患者均建议无创机械通气。对同意应用无创呼吸机治疗的患者, 首先在白天平静状态下应用至适应,再给予夜间应用。 影响无创呼吸机应用的因素很多[25],如①患者原因:鼻中隔偏曲或下鼻甲肥大;②治疗原因:呼吸机产生的噪音、面部皮肤破损、结膜炎、眼睛发红及对伴侣的干扰等;③精神心理原因:焦虑、抑郁;④医保及经济原因;⑤医护人员对患者的宣教原因等。 长期(≥6 个月)使用无创通气的依从性低下,使之实际使用价值受限进而影响其疗效。
综上所述,无创通气联合有氧运动能明显改善重叠综合征患者的睡眠、运动能力、缓解呼吸困难,改善血气分析,随着科技进步,现代CPAP 机器定期记录和分析呼吸信号,实时传送给制造商的中央云服务器。可以利用该设施来检测患者健康状况的变化,从而促进早期干预[26]。
