2型糖尿病患者参考范围甲状腺激素与糖尿病肾病的相关性分析
2020-05-20李淑雨沈琳辉
李淑雨, 沈琳辉
(上海交通大学医学院附属瑞金医院 a.全科医学科; b.老年科,上海 200025)
糖尿病肾病(diabetic kidney disease,DKD)是2 型糖尿病主要的慢性微血管并发症,是目前世界上造成晚期肾病的首位病因[1]。近年来,人们发现2 型糖尿病中亚临床甲状腺功能减退 (subclinical hypothyroidism, SCH)患病率较非糖尿病人群高[2],并且发现SCH 与2 型糖尿病患者DKD 的高患病率相关[3-4]。另有研究发现左甲状腺素替代治疗可以延缓合并 SCH 的 2 型糖尿病患者 DKD 的肾脏损害[5]。 以上研究提示轻微甲状腺功能异常会对2 型糖尿病及DKD 产生不容忽视的影响。此外,近期有研究提示:在甲状腺功能正常的人群中,高水平的TSH 和低水平的FT3可能会增加慢性肾病的发病风险[6]。 但目前关于正常甲状腺功能状态下甲状腺激素与2 型糖尿病患者DKD 关系的研究较少,且结果存在分歧[7-8]。因此探讨甲状腺功能正常的2 型糖尿病患者体内甲状腺激素水平与血糖控制及DKD 的关系具有重要的临床意义。
资料与方法
一、研究对象
本研究为横断面分析研究。 回顾性地收集2015 年 3 月—2018 年 12 月于我院内分泌科住院,年龄≥45 岁、甲状腺功能正常的2 型糖尿病患者240 例。 平均年龄为(60.42±7.63)岁,其中男性132 例,平均年龄(58.83±7.93)岁;女性 108 例,平均年龄(62.36±6.78)岁。 排除①1 型糖尿病、特殊类型糖尿病或继发性糖尿病; ②严重肝功能、肾功能异常,非糖尿病慢性肾病;③服用甲状腺素替代药物或抗甲状腺药物以及有甲状腺切除史,放射性碘治疗史或检验报告确诊有 “甲状腺疾病”史(包括亚临床甲状腺功能异常);④下丘脑、垂体、肾上腺内分泌性疾病;⑤糖尿病急性或严重并发症,如卒中、急性冠状动脉综合征、糖尿病酮症酸中毒、非酮症性高渗性昏迷等;⑥手术、外伤等应激状态;⑦恶性肿瘤病史或肿瘤指标显著异常;⑧妊娠、哺乳期或长期服用避孕药者。
2 型糖尿病诊断依据1999 年WHO 诊断标准。糖尿病病程为自明确诊断为2 型糖尿病后经历的时间,以年为计算单位。 DKD 指由糖尿病所致的慢性肾病(排除其他原因引起的蛋白尿或肾损害),临床主要诊断依据为估算肾小球滤过率(estimated glomerular filtration rate,eGFR)<60 mL/(min·1.73 m2)或尿白蛋白与肌酐比值(urinary albumin creatinine ratio, UACR)> 30 mg/g (相当于 3.39 mg/mmol)持续超过 3 个月[1]。 本院 UACR 参考范围为 0<UACR≤2.5 mg/mmol。eGFR 采用慢性肾脏病流行病学合作工作组 (the Chronic Kidney Disease Epidemiology Collaboration,CKD-EPI)公 式[9]计 算 ,即 eGFR=141×min[血肌酐(serum creatinine,SCr)/κ, 1]α×max(SCr/κ, 1)-1.209×0.993年龄×1.018[男性]×1.159 [非裔],其中 κ 指 0.7 (女性) 或 0.9 (男性),α 指-0.329(女性)或-0.411 (男性),min 代表 SCr/κ 或 1 中的最小值,max 代表 SCr/κ 或 1 中的最大值。高血压为既往明确诊断为原发性高血压。甲状腺功能正常指血清中促甲状腺激素 (thyroid stimulating hormone,TSH)、游离三碘甲状腺原氨酸(free triiodothyronine,FT3) 及游离甲状腺素(free thyroxine,FT4)均在参考范围之内,且甲状腺自身免疫性抗体阴性。 我院甲状腺功能指标参考范围:FT49.01~19.04 pmol/L,FT32.63~5.70 pmol/L,TSH 0.35~4.94 mU/L。 甲状腺自身免疫性抗体阳性: 甲状腺过氧化物酶抗体(thyroid peroxidases antibody,TPOAb)>35 U/mL 和(或)甲状腺球蛋白抗体(anti-thyroglobulin antibodies, TGAb)>10 U/mL。 总胆固醇 (total cholesterol,TC)>6.2 mmol/L(240 ng/L)和(或)三酰甘油(triglyceride,TG)>2.3 mmol/L(200 ng/L),或既往明确有高血脂病史,服用调脂类药物血脂维持在参考范围。
根据 2014 年我国 DKD 防治指南[1]中 DKD 的临床诊断标准将240 例患者分为无 DKD 组和DKD 组,其中 51 例(21.3%)患者存在 DKD。
二、方法
受试者检测前1 d 避免高脂饮食,禁食8~10 h,次日晨空腹抽血检测肝功能、肾功能、血脂、血糖、胰岛素、糖化血红蛋白(hemoglobin A1c,HbA1c)、甲状腺相关激素及抗体。其中所有患者均测定空腹血糖(fasting plasma glucose,FPG)、胰岛素(fasting insulin,FINS) 以及口服 75 g葡萄糖粉或 100 g 馒头餐后 (糖尿病患者)2 h 血糖 (2-hour postprandial blood glucose,2hPG)及 2 h 胰岛素(2-hour insulin,2hINS)水平。所有常规生化检测统一由本院检验科完成。 体质量指数 (body mass index,BMI)=体重(kg)/身高2(m2)。
三、统计学方法
数据搜集采用Microsoft Excel 2013,数据整理分析采用SPSS 24.0 统计软件。 所有数据进行正态性检验。 连续性资料符合正态分布采用描述,独立样本t 检验或单因素ANOVA 检验进行组间比较;非正态分布数据采用中位数(四分位数)[M(Q1,Q3)]描述,非参数检验进行组间比较;分类资料采用例数(百分比)描述,χ2分析进行比较。 相关分析采用Pearson 相关或者Spearman 秩相关统计学方法。采用多元Logistic 回归分析DKD 发生的危险因素。 以双侧P<0.05 为差异具有统计学意义。
结 果
一、患者基本资料
240 例患者中男性在吸烟、饮酒、舒张压、SCr、FT3方面显著高于女性(均P<0.05)。而女性在年龄、收缩压、2hPG、FINS、TC、高密度脂蛋白胆固醇(high density lipoprotein cholesterol, HDL-C)、低密度脂蛋 白胆固 醇 (low density lipoprotein cholesterol,LDL-C)方面显著高于男性(P<0.05)。 DKD 的患病率在性别之间差异无统计学意义(P>0.05)。 2 组其余指标间差异无统计学意义(见表1)。
二、甲状腺功能指标与血糖指标的相关性分析
TSH 与 HbA1c、FPG、2hPG 指标间采用 Spearman 相关性分析,余指标采用Pearson 相关性分析。Pearson 相关分析显示,HbA1c分别与 TT3、FT3显著负相关, 与 TT4、FT4、TSH 无相关性;FPG 与 FT3、TT3、FT4、TT4、TSH 无 相 关 性 ;2hPG 与 FT3、TT3、FT4、TT4、TSH 无相关性(见表2)。
三、DKD组与无DKD组临床资料分析
2 组间在性别、舒张压、目前吸烟状况、目前饮酒状况、2 型糖尿病家族史、是否有高脂血症、FPG、2hPG、2hINS、TC、TG、LDL-C、HDL-C、FT4、TT4、TSH 方面无统计学差异(均 P>0.05)。 DKD 组在年龄、BMI、收缩压、糖尿病病程、是否有高血压病史、使用ACEI 和ARB 类降压药物、是否使用胰岛素、FINS、HbA1c、血尿素氮、SCr、eGFR 方面显著高于无DKD 组,而在 FT3、TT3、服用二甲双胍情况、eGFR方面显著低于无DKD 组, 差异具有统计学意义(P<0.01)(见表3)。
表1 不同性别一般资料比较 [/n(%)/M(Q1,Q3)]
1 mmHg=0.133 kPa;ACEI:血管紧张素转化酶抑制剂(angiotensin converting enzyme inhibitor);ARB:血管紧张素受体阻滞剂(angiotensin receptor blocker)
观察指标 所有患者(n=240) 男性(n=132) 女性(n=108) P年龄 (岁) 60.42±7.63 58.83±7.93 62.36±6.78 <0.001 BMI 24.92±3.53 25.05±3.00 24.75±4.09 0.511收缩压 (mmHg) 137.42±19.71 134.48±20.11 141.01±18.68 0.01舒张压 (mmHg) 76.74±10.89 78.55±9.89 74.54±11.66 0.004糖尿病病程(年) 12.44±7.06 12.34±7.13 12.56±7.00 0.815吸烟[n(%)]67 (27.9) 66 (50.0) 1 (0.9) 0.001饮酒[n(%)]68 (28.3) 67 (50.8) 1 (0.9) 0.001高血压病病史[n(%)]128 (53.3) 69 (52.3) 59 (54.6) 0.716 2 型糖尿病家族史[n(%)]98 (40.8) 47 (35.6) 51 (47.2) 0.069高脂血症[n(%)]77 (32.1) 38 (28.8) 39 (36.1) 0.227 ACEI/ARB 类药物[n(%)]80 (33.3) 46 (34.8) 34 (31.5) 0.582胰岛素[n(%)]98 (40.8) 52 (39.4) 46 (42.6) 0.616二甲双胍[n(%)]135 (56.3) 78 (59.1) 57 (52.8) 0.327 HbA1c (%) 8.02±1.88 7.86±1.84 8.21±1.92 0.164 FPG (mmol /L) 8.01±2.84 7.93±2.71 8.10±2.99 0.636 2hPG (mmol /L) 16.43±4.86 15.69±4.73 17.34±4.88 0.008 FINS (mU/L) 8.87 (5.36,13.26) 7.82 (5.08,11.44) 10.28 (5.95,17.70) 0.007 2hINS (mU/L) 36.47 (22.12,67.64) 33.72 (21.07,56.54) 41.48 (23.49,76.00) 0.103 TC (mmol /L) 4.44±1.09 4.20±1.04 4.73±1.08 <0.001 TG (mmol /L) 1.45 (0.98,2.29) 1.50 (1.01,2.28) 1.40 (0.94,2.32) 0.573 LDL-C (mmol /L) 2.62±0.88 2.51±0.84 2.77±0.91 0.022 HDL-C (mmol /L) 1.17±0.31 1.08±0.24 1.28±0.35 <0.001 FT3(pmol/L) 3.82±0.40 3.90±0.40 3.73±0.38 0.001 FT4(pmol/L) 12.77±1.37 12.80±1.39 12.73±1.36 0.701 TT3(nmol/L) 1.40±0.20 1.41±0.19 1.39±0.21 0.434 TT4(nmol/L) 83.27±14.08 82.52±14.08 84.18±14.09 0.366 TSH (mU/L) 1.52 (1.04,2.20) 1.51 (1.02,2.05) 1.54 (1.06,2.41) 0.272血尿素氮(μmol/L) 6.01±1.95 6.03±2.06 5.98±1.82 0.835 SCr(μmol/L) 66.50(56.00,78.00) 73.50 (65.25,81.75) 57.50 (51.25,65.00) <0.001 eGFR [mL/(min·1.73m2)]96.75 (87.30,104.50) 97.60 (88.50,104.85) 95.00 (86.45,103.73) 0.375 DKD[n(%)]51 (21.3) 28 (21.2) 23 (21.3) 0.987
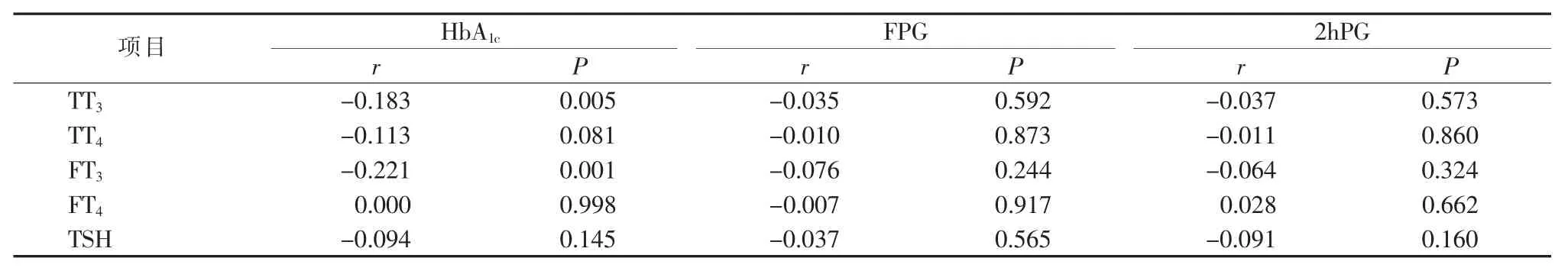
表2 血糖指标与甲状腺功能指标的相关分析
表3 DKD 组与无 DKD 组临床资料 [/n(%)/M(Q1,Q3)]
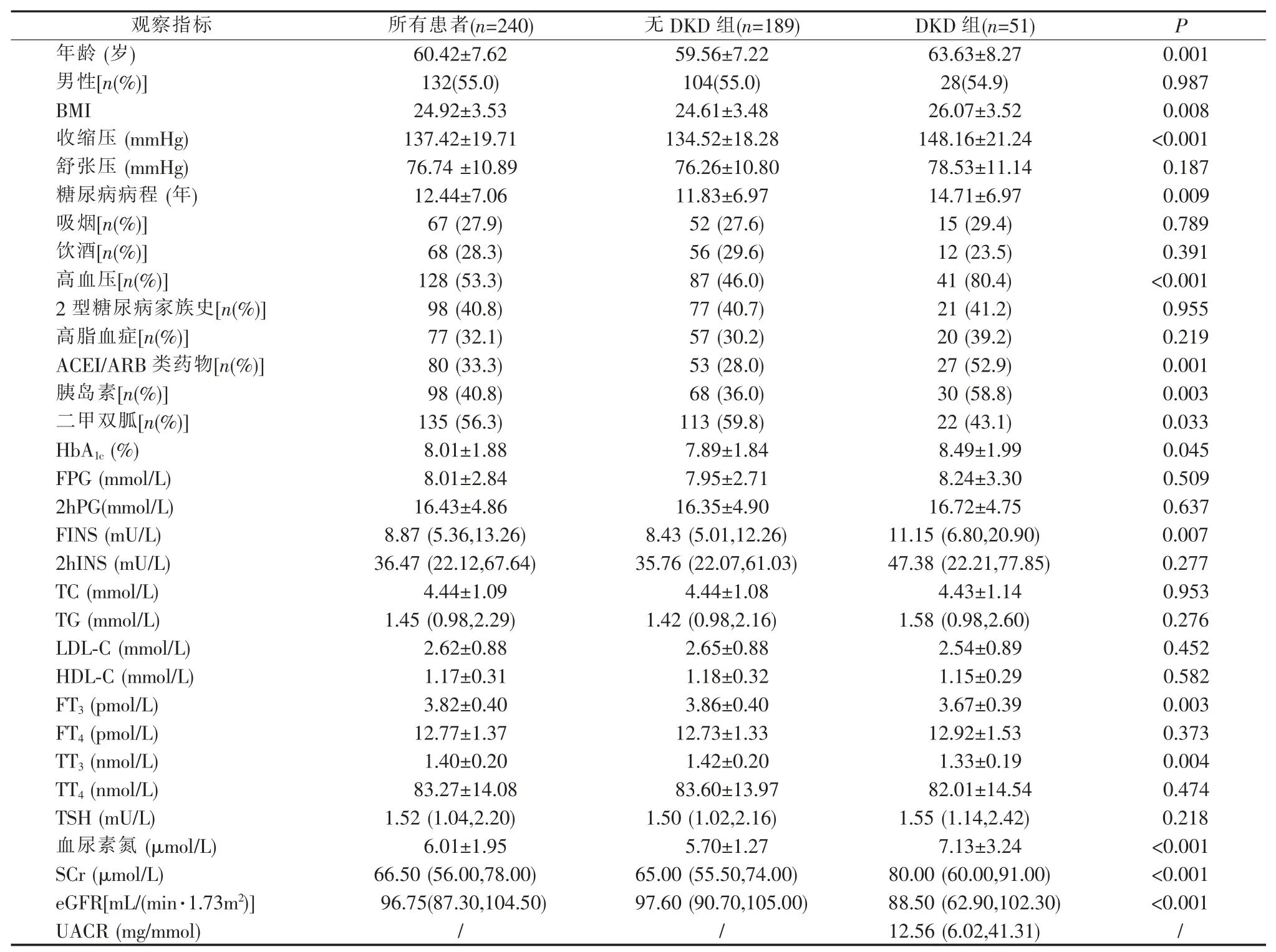
表3 DKD 组与无 DKD 组临床资料 [/n(%)/M(Q1,Q3)]
/:UACR≤2.5 mg/mmol 时无具体数值,无法进行统计学处理
观察指标 所有患者(n=240) 无DKD 组(n=189) DKD 组(n=51) P年龄 (岁) 60.42±7.62 59.56±7.22 63.63±8.27 0.001男性[n(%)]132(55.0) 104(55.0) 28(54.9) 0.987 BMI 24.92±3.53 24.61±3.48 26.07±3.52 0.008收缩压 (mmHg) 137.42±19.71 134.52±18.28 148.16±21.24 <0.001舒张压 (mmHg) 76.74 ±10.89 76.26±10.80 78.53±11.14 0.187糖尿病病程 (年) 12.44±7.06 11.83±6.97 14.71±6.97 0.009吸烟[n(%)]67 (27.9) 52 (27.6) 15 (29.4) 0.789饮酒[n(%)]68 (28.3) 56 (29.6) 12 (23.5) 0.391高血压[n(%)]128 (53.3) 87 (46.0) 41 (80.4) <0.001 2 型糖尿病家族史[n(%)]98 (40.8) 77 (40.7) 21 (41.2) 0.955高脂血症[n(%)]77 (32.1) 57 (30.2) 20 (39.2) 0.219 ACEI/ARB 类药物[n(%)]80 (33.3) 53 (28.0) 27 (52.9) 0.001胰岛素[n(%)]98 (40.8) 68 (36.0) 30 (58.8) 0.003二甲双胍[n(%)]135 (56.3) 113 (59.8) 22 (43.1) 0.033 HbA1c (%) 8.01±1.88 7.89±1.84 8.49±1.99 0.045 FPG (mmol/L) 8.01±2.84 7.95±2.71 8.24±3.30 0.509 2hPG(mmol/L) 16.43±4.86 16.35±4.90 16.72±4.75 0.637 FINS (mU/L) 8.87 (5.36,13.26) 8.43 (5.01,12.26) 11.15 (6.80,20.90) 0.007 2hINS (mU/L) 36.47 (22.12,67.64) 35.76 (22.07,61.03) 47.38 (22.21,77.85) 0.277 TC (mmol/L) 4.44±1.09 4.44±1.08 4.43±1.14 0.953 TG (mmol/L) 1.45 (0.98,2.29) 1.42 (0.98,2.16) 1.58 (0.98,2.60) 0.276 LDL-C (mmol/L) 2.62±0.88 2.65±0.88 2.54±0.89 0.452 HDL-C (mmol/L) 1.17±0.31 1.18±0.32 1.15±0.29 0.582 FT3(pmol/L) 3.82±0.40 3.86±0.40 3.67±0.39 0.003 FT4(pmol/L) 12.77±1.37 12.73±1.33 12.92±1.53 0.373 TT3(nmol/L) 1.40±0.20 1.42±0.20 1.33±0.19 0.004 TT4(nmol/L) 83.27±14.08 83.60±13.97 82.01±14.54 0.474 TSH (mU/L) 1.52 (1.04,2.20) 1.50 (1.02,2.16) 1.55 (1.14,2.42) 0.218血尿素氮 (μmol/L) 6.01±1.95 5.70±1.27 7.13±3.24 <0.001 SCr (μmol/L) 66.50 (56.00,78.00) 65.00 (55.50,74.00) 80.00 (60.00,91.00) <0.001 eGFR[mL/(min·1.73m2)]96.75(87.30,104.50) 97.60 (90.70,105.00) 88.50 (62.90,102.30) <0.001 UACR (mg/mmol) / / 12.56 (6.02,41.31) /
四、不同甲状腺激素水平DKD的患病情况
将 FT3、FT4、TT3、TT4按照四分位法分为 4 组,以TSH=2.5 mU/L 为切点将 TSH 分为<2.5 mU/L 组(Ⅰ组,199 例)和≥2.5 mU/L 组(Ⅱ组,41 例)。 Ⅰ组和Ⅱ组DKD 患病率分别为 20.1%(40 例) 和 26.8%(11 例)(χ2=0.920 ,P=0.338)。 FT3-Q1 (χ2=9.636, P=0.002)、FT3-Q2 组(χ2=5.227,P=0.022)。DKD 的患病率显著高于FT3-Q4 组, 余各组间差异无统计学意义。 TT3-Q1组 DKD 患病率显著高于 TT3-Q4 组 (χ2=7.557, P=0.006),余各组间差异无统计学意义(见表4)。DKD患病率在不同FT4、TT4水平间无统计学差异(见表4)。
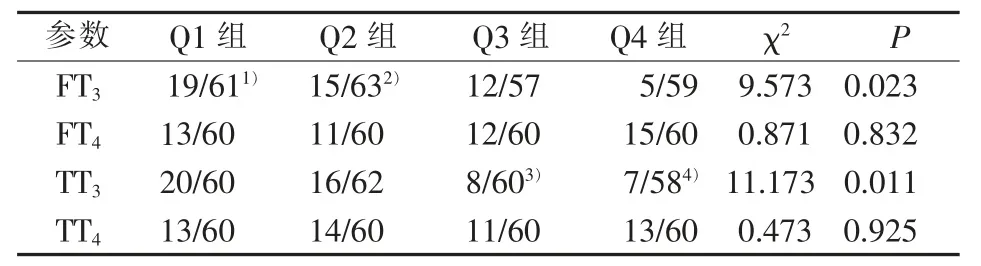
表4 FT3、FT4、TT3、TT4 不同四分位组间 DKD患病情况比较[n]
五、甲状腺功能指标与DKD之间的关系
多元Logistic 回归分析显示, 模型1 为校正了性别、年龄后,与 FT3-Q4 组相比,FT3-Q1 组[优势比(odds ratio,OR)=4.924,95%可 信 区 间 (confidence interval,CI):1.641~14.779, P=0.004]、FT3-Q2 组(OR=3.068,95%CI:1.017~9.257, P=0.047)发生 DKD 的危险性显著升高;与TT3-Q4 组相比,TT3-Q1 组发生DKD的危险性显著升高(OR=2.898,95%CI:1.083~7.758,P=0.034)。 模型 2 为校正性别、年龄、BMI、收缩压、目前吸烟状况、HbA1c、糖尿病病程、是否患有高血压、是否使用ACEI/ARB 类降压药、是否有高脂血症、是否使用胰岛素及LDL-C 后, 与FT3-Q4 组相比,FT3-Q1、FT3-Q2组发生 DKD 的危险性仍然显著升高(OR 5.132,95%CI:1.561~16.872, P=0.007;OR 3.775,95%CI:1.131~12.596, P=0.031); 而 TT3各水平组DKD 的发病风险差异无统计学意义。 各FT4、TT4、TSH 水平组间DKD 发病风险差异无统计学意义(见表5)。
讨 论
本研究发现随着 FT3、TT3升高,2 型糖尿病患者体内HbA1c降低。 既往有文献同样发现与血糖控制较好的2 型糖尿病患者相比, 血糖控制不佳的2 型糖尿病患者体内FT3水平明显降低[10]。且有文献发现随着血糖控制的改善,FT3水平较前升高[11]。 本研究同样发现随着 FT3、TT3水平的降低,DKD 的患病率逐渐升高。FT3-Q1、FT3-Q2 组 DKD 的患病率显著高于FT3-Q4 组。TT3-Q1 组DKD 的患病率显著高于 TT3-Q4 组。 校正性别、年龄、BMI、收缩压、目前吸烟状况、HbA1c、糖尿病病程、是否患有高血压、是否使用ACEI/ARB 类降压药、是否有高脂血症、是否使用胰岛素及LDL-C 后,与FT3-Q4 组相比,FT3-Q1、FT3-Q2 组发生 DKD 的危险性显著升高。 既往研究同样发现参考范围内低水平的FT3与2 型糖尿病患者DKD 患病率显著相关[7]。有研究在甲状腺功能正常的韩国人群中发现参考范围内低水平的FT3与慢性肾病的发病风险增加有关[6]。一项基于中国老年人群的横断面研究发现参考范围内血清FT3水平与尿微量白蛋白显著负相关[12]。以上研究均提示参考范围内低水平FT3可增加2 型糖尿病患者DKD 的患病风险。 分析相关机制可能与以下几点有关: ①高血糖引起的代谢紊乱、酸碱失衡、组织缺氧等原因直接或间接作用于下丘脑-垂体-甲状腺轴, 同时通过抑制1 型脱碘酶活性降低外周组织中T4转化为T3[13]。有文献报道随着血糖控制的改善,FT3水平较前升高[11]。 ②TT3可通过多种机制如减少胰岛素β 细胞的凋亡[14-15]、促进胰岛素基因转录和表达[16-17]增加胰岛素的分泌。FT3水平与糖尿病前期患者体内胰岛β 细胞功能呈正相关[18]。 ③内皮功能障碍是糖尿病血管并发症(包括DKD)的发病机制[19]。 TT3可通过增加内皮一氧化氮(nitricoxide,NO) 酶活性使内皮依赖性舒张功能增强,TT3的减少加重内皮功能障碍, 促进DKD 的发生、发展[20]。 ④3,5-TT3是 TT3的活性代谢物,可提高糖尿病肾脏中沉默信息调节因子2 相关酶1( sirtuin type 1, SIRT1)蛋白的表达及其活性,减轻高糖诱导的炎症反应和细胞损伤, 减少肾小球系膜细胞中纤维连接蛋白和Ⅳ型胶原蛋白的沉积, 从而减少尿蛋白排泄,延缓2 型糖尿病患者DKD 的发生、发展[21]。
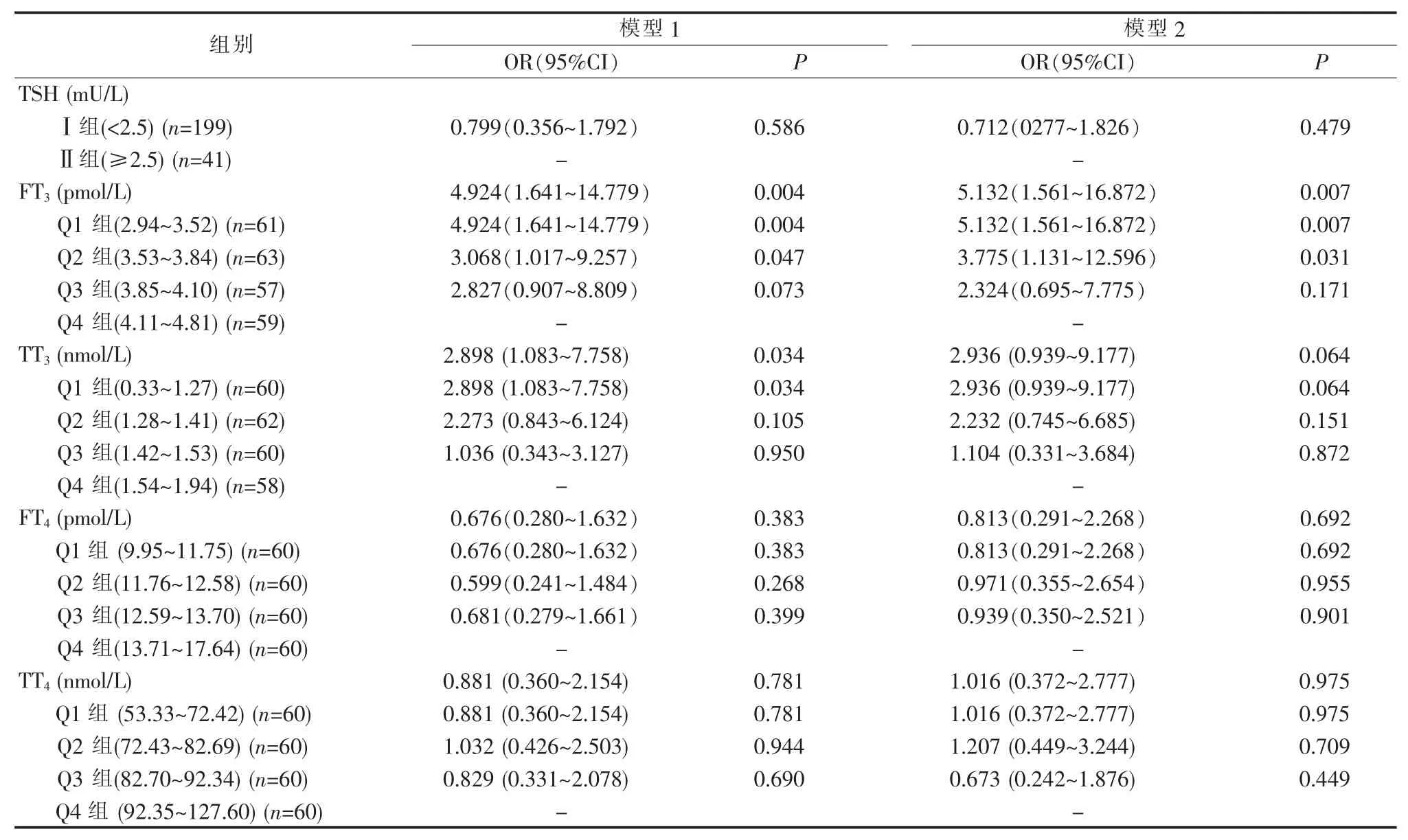
表5 240 例患者甲状腺激素水平与DKD 的关系
本研究在正常甲状腺功能中排除甲状腺自身免疫性抗体阳性患者后未发现DKD 患病率在不同TSH 水平间存在显著差异,与国内一项基于正常甲状腺功能的2 型糖尿病患者的研究结果[8]一致,但其研究并未排除甲状腺自身免疫性抗体阳性患者。 近期关于甲状腺功能正常的2 型糖尿病患者的研究在排除甲状腺自身免疫性抗体阳性患者后发现参考范围内低水平的FT3和高水平的TSH 与DKD 的患病率显著相关[7]。出现上述分歧考虑可能与以下原因有关:首先,研究人群年龄分布不同,上述研究人群年龄跨度较大, 本研究仅纳入中老年人群;其次,DKD 诊断标准存在差异;最后,TSH容易受到二甲双胍类降糖药物的影响, 既往研究发现二甲双胍可降低2 型糖尿病患者TSH 水平[22-23]。因此,参考范围内TSH 水平与DKD 之间的关系仍不清楚,且目前研究主要是横断面研究,未来需要大规模临床队列研究进一步明确其相关性。
本研究存在一定的局限性:首先,本研究样本含量较小,搜集数据均为单次,对研究结果有一定影响。其次,本研究未纳入健康人群为对照组,并不能排除先天性FT3低下患者对结果产生的影响。 最后,本研究为横断面研究,无法明确FT3与DKD 的因果关系。未来需要更严谨的前瞻性队列研究明确其相关性。
综上所述,甲状腺功能正常的2 型糖尿病患者体内FT3水平可反映血糖控制情况,预测糖尿病疾病严重程度。 参考范围内低水平的FT3与DKD 的高患病率显著相关,是DKD 的危险因素。 因此对2 型糖尿病患者应常规监测甲状腺功能,尤其是FT3水平,有助于预测2 型糖尿病严重程度,并予以及时干预,延缓疾病发展进程。