红细胞分布宽度与血小板计数比值对急性缺血性脑卒中短期预后的影响
2020-05-11王春慧李友凤胡睿瑶田梦柯李玉生孙石磊许予明
王春慧, 李友凤, 胡睿瑶, 田梦柯, 王 蹦, 王 鑫,李玉生, 吴 军, 孙石磊, 许予明, 宋 波
缺血性脑卒中是一种高致残率及高致死率性疾病[1]。研究表明缺血性脑卒中后炎症反应可加剧脑损伤[2]。红细胞分布宽度(red cell distribution width,RDW)是反映红细胞体积变异程度的一项指标。多项研究表明红细胞分布宽度与急性缺血性脑卒中的发病风险、严重程度及预后相关[3~6]。血小板在脑卒中的发病过程中发挥着重要作用。血小板激活后可黏附在斑块破裂的血管壁上,进而引发缺血或梗死[7]。红细胞分布宽度与血小板计数的比值(RDW to platelet ratio,RPR)可在一定程度上反映炎症[8]。有研究表明,RPR对急性ST段抬高型心肌梗死长期主要不良事件发生及心血管事件死亡有预测价值[9]。但是,目前RPR与缺血性脑卒中预后的关系尚不明确。本研究旨在探讨RPR与急性缺血性脑卒中预后的关系。
1 资料与方法
1.1 一般资料 本研究前瞻性连续性纳入2015年1月-2017年12月郑州大学第一附属医院神经内科发病24 h内缺血性脑卒中住院患者,诊断标准参考世界卫生组织缺血性卒中诊断标准[10]。纳入标准:根据世界卫生组织缺血性卒中诊断标准,发病24 h内的缺血性脑卒中患者。排除标准:发病前急性或慢性炎症史、恶性肿瘤、血液系统疾病史、自身免疫性疾病史、严重肝、肾功能不全、3 m内重大外伤或行大手术患者,缺失血液学指标者。
1.2 本登记研究通过了郑州大学第一附属医院伦理委员会审批,所有入组研究者或监护人均签署知情同意书。
1.3 方法 将患者年龄、性别、个人史、既往史包括高血压、糖尿病史等;吸烟史、入院时的美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)评分、血液检验信息及影像学等信息记录至病例报告册中。所有纳入患者均于入院24 h 内采集肘静脉静脉血标本,检验血常规。出院90 d 后通过面对面复诊或打电话方式获取随访信息,并评估改良Rankin量表(modified Rankin Scale,mRS)。根据mRS 评分将患者分为预后良好组(mRS 评分0~2分)及预后不良组(mRS 评分3~6分)。
2 结 果
2.1 纳入样本情况 本研究共纳入发病24 h 内患者1293例,排除138例不符合入组标准者(见图1),其中急性或慢性炎症疾病者36例,恶性肿瘤者7例,严重肝肾功能不全者12例,自身免疫性疾病者5例,血液系统疾病者2例,近3 m 内外伤、手术者16例,血液学指标缺失者60例,失访49例(4.2%),最终共1106例患者完成统计。年龄为(60.03±12.57)岁,其中男性755例(68.3%)。
2. 2 不同预后患者基线资料及RPR水平 90 d 随访结果显示,预后良好者919例(83.1%),预后不良者187例(16.9%)。与预后良好者相比,预后不良组的年龄、高血压、糖尿病、房颤、冠心病、卒中史比例、入院时NIHSS评分、白细胞计数、红细胞分布宽度、RPR 水平均较高(见表1),其差异具有统计学意义(P<0.05)。
2. 3 影响90 d 预后的单因素及多因素分析 90 d 随访中,行单因素Logistic回归分析示,患者入院时RPR水平与不良功能预后相关(OR:1.12;95%CI:1.06~1.19;P<0.001),年龄、高血压病、糖尿病、房颤、冠心病、卒中史、入院时NIHSS评分也与不良预后相关,其差异具有统计学意义(P<0.05)。行多因素Logistic回归分析校正年龄、高血压病、糖尿病、房颤、冠心病、卒中史、入院时NIHSS评分后,发现RPR水平仍与不良功能预后相关(OR:1.09;95%CI:1.03~1.16;P=0.005)。此外,多因素分析结果显示,年龄、既往糖尿病史、入院时NIHSS评分也是90 d 预后不良的预测因子(见表2)。
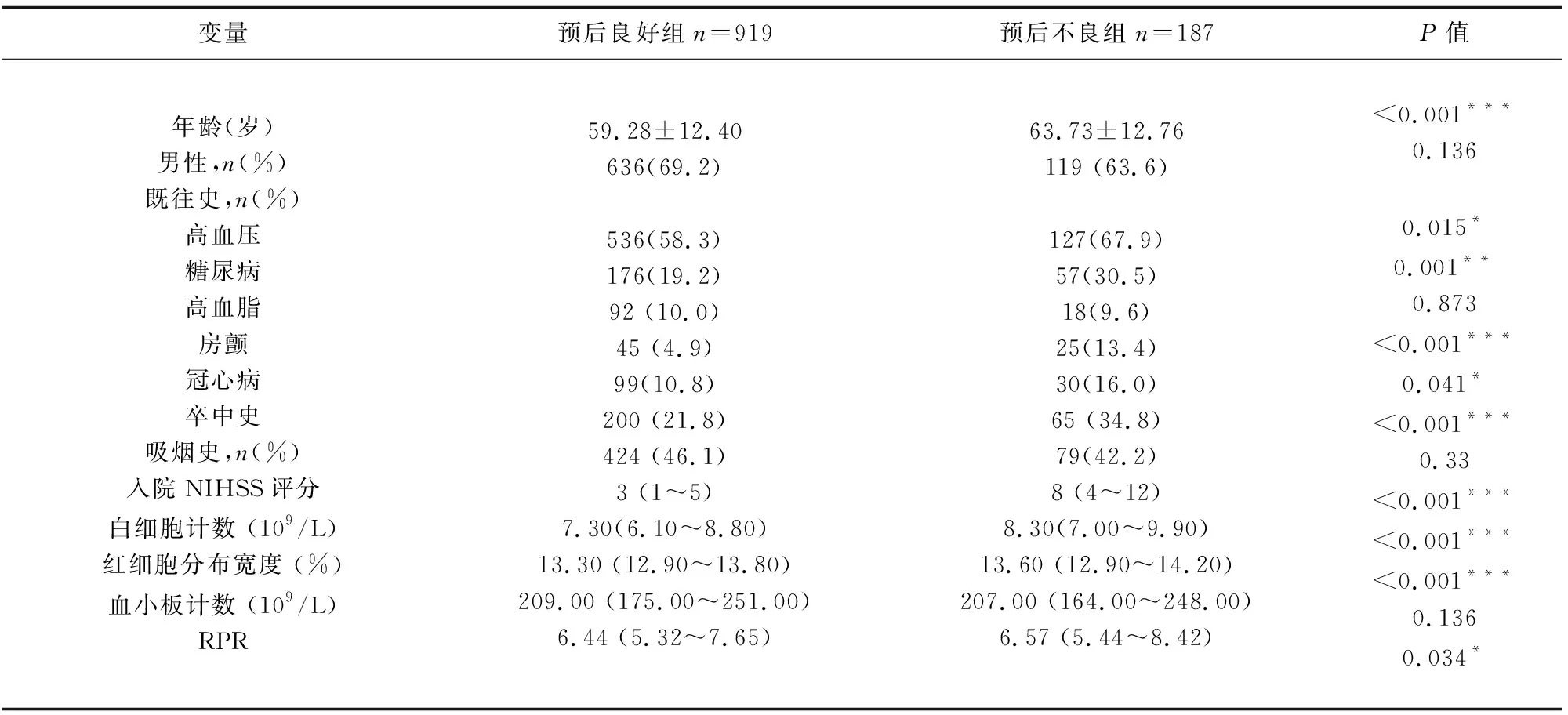
表1 不同预后患者基线资料及RPR水平比较
注:RPR:红细胞分布宽度与血小板计数比值;mRS:改良Rankin量表;NIHSS:美国国立卫生研究院卒中量表;预后不良组与预后良好组比较*P<0.05,**P<0.01,***P<0.001
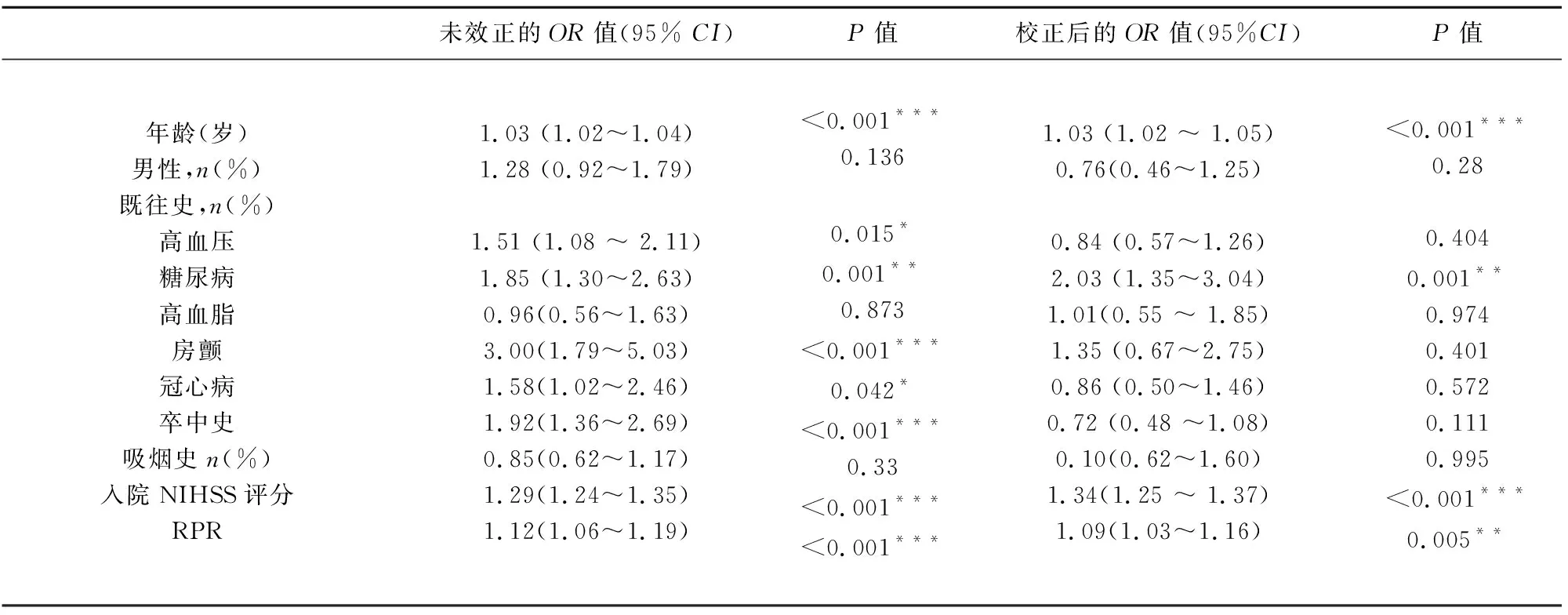
表2 90 d预后的单因素及多因素分析
注:RPR:红细胞分布宽度与血小板计数比值;NIHSS:美国国立卫生研究院卒中量表;OR:优势比;CI:可信区间;*P<0.05,**P<0.01,***P<0.001
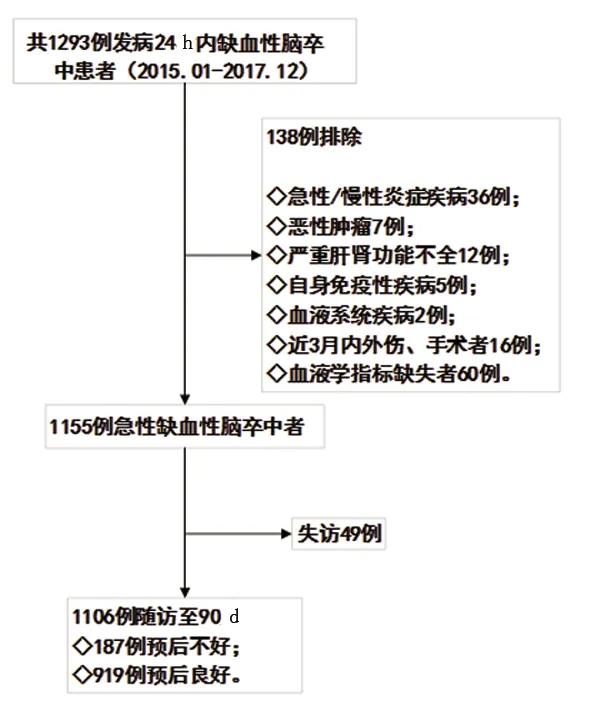
图1 入组流程图
3 讨 论
本研究通过前瞻性队列研究发现。外周血中的RPR在急性缺血性脑卒中患者不同短期预后组间存在差异,急性脑卒中短期预后不良患者有更高的RPR水平。高RPR水平是急性缺血性脑卒中短期预后不良的预测因子。
炎症反应在缺血性脑卒中的疾病过程中扮演者重要角色。有研究表明,RDW升高可作为严重炎症反应的标志[11]。另一项研究表明,高RDW水平与全身炎症反应相关,且RDW与高敏C反应蛋白及血沉相关[12]。此外,炎症可通过抑制红细胞生成素诱导的红细胞成熟促使RDW升高[13]。同时,高RDW也可反映高的氧化应激及低的抗氧化水平,氧化应激可能会导致红细胞膜损伤,增加红细胞脆性[14]。在脑缺血/再灌注发生过程中,氧化应激与抗氧化水平与神经元的损伤/修复密切相关,这些可能会影响脑卒中的预后[15]。高RDW也可能反映了红细胞的促凝状态,尽管具体机制尚不清楚,但是红细胞在血栓形成及纤溶过程中发挥着重要作用[16]。脑卒中发生后可观察到红细胞聚集增加及变形能力降低[17]。高水平的RDW与急性缺血性脑卒中后长期预后不良相关[18,19]。
血小板在缺血性脑卒中的发病过程中有着不可或缺的作用。血小板可释放可溶性CD40配体及β-球蛋白[20,21],且可直接刺激淋巴细胞、单核细胞等释放炎症因子[22]。血小板计数降低与梗死体积及范围相关[23,24],与健康对照组相比,心肌梗死患者血小板计数降低。
近来,RPR被认为是一个反映炎症严重程度新指标。RPR可作为慢性肝炎、肝硬化及纤维化程度的预测因子[8]。在急性胰腺炎及心肌梗死疾病中,RPR被认为是可预测其预后的因子[9,25]。RPR可作为严重烧伤患者死亡率的独立预测因子[26]。研究表明,RPR可对动脉导管未闭的诊断及药物治疗效果起辅助作用[27]。在系统性红斑狼疮疾病中,RPR可作为判断其活动性与否的一项因子[28]。梗死发生后血小板计数降低[23],而高水平的RDW与缺血性脑卒中不良预后相关[19],因此,我们猜测两者比值可放大其与缺血性脑卒中之间的关联,对预后有更好的预测价值。
作为一个观察性研究,本研究不可避免的存在一定局限性。首先,本研究是单中心研究,必然存在一定的选择性偏倚;此外,尽管我们收集了绝大多数临床信息,但是仍不可能将所有影响预后的因素进行校正;其次,尽管我们进行了校正,但是作为队列研究不能保证两组人群基线资料的平衡。
总之,高RPR水平可以预测急性缺血性脑卒中后短期预后不良,但仍需大样本多中心研究进一步确定其预测价值。
