脑脊液二代测序诊断艾滋病合并弓形虫脑炎1例报告
2020-05-12付建敏梁花敏范学文
田 盼, 杨 丽, 付建敏, 梁花敏, 范学文
艾滋病,即获得性免疫缺陷综合征(AIDS),病原学为人类免疫缺陷病毒(HIV),目前已成为严重威胁公众健康的重要卫生问题。弓形虫脑炎(Toxoplasma gondii Encephalitis,TE)是由弓形虫引起,是艾滋病患者脑部最常见的机会性感染。弓形虫感染在普通人群中隐性感染率较高,但在AIDS人群中可引起严重的弓形虫脑炎,是AIDS患者常见的致死原因之一[1]。TE最常见的临床表现是头痛、意识障碍或运动无力和发热的局灶性脑炎,有部分患者也可表现为非局灶性表现如头痛和精神症状。如不及时进行治疗,疾病进展可出现癫痫发作、意识障碍、昏迷甚至死亡[2]。近期我院收治1例通过脑脊液二代测序确诊的艾滋病合并弓形虫脑炎患者,现报道如下。
1 临床资料
患者,男,25岁,主因“间断头痛、乏力14 d,发热5 d”于2019年8月29日住院,入院14 d前开始出现头痛伴乏力,以前额部为主,呈间断性跳痛,发作数分钟可自行缓解,尚可忍受,伴乏力、烦躁感,自行口服感冒药,头痛症状缓解,5 d前出现发热伴寒战,以夜间为主,白天可降至正常,体温高达39 ℃,无咳嗽、咳痰,于诊所治疗后头痛加重,难以忍受,入住我院神经内科,病程中患者神清,精神差,饮食及睡眠不佳,大小便正常,近半年体重减轻4 kg左右。入院查体:T37.2 ℃,P89次/分,R20次/分,Bp98/59 mmHg,神清,语利,双侧瞳孔等大正圆,直接及间接对光反应灵敏,双眼球各方向活动到位,伸舌居中,四肢肌力5级,肌张力正常,四肢腱反射正常,双侧病理征阴性,颈强直,颈抗颏胸3指。肛周可见皮肤破溃,局部可见脓性渗出。否认输血史及静脉吸毒史,拒绝提供同性恋及性生活史。主要实验室检查:入院当天血常规:白细胞计数3.39×109/L,淋巴细胞绝对值0.76×109/L,血红蛋白136 g/L。生化常规:总蛋白64 g/L ,白蛋白37.46 g/L,乳酸脱氢酶332 U/L。感染3项:血清淀粉样蛋白A42.7 mg/L↑,降钙素原0.05 ng/L,超敏CRP3.74 mg/L。腰穿脑压145 mmH2O,脑脊液常规、细胞学、阿利新蓝染色均正常。脑脊液生化:糖2.04 mmol/L↑,蛋白1.16 g/L↑。8月30日复查腰穿脑压大于330 mmH2O,脑脊液生化:糖2.06 mmol/L↑,蛋白1.23g/L↑。血清病毒八项:弓形虫抗体IgG123 IU/ml↑,IgM3 AU/ml。GM试验及G实验均阴性。结核感染T细胞检测均阴性。肿瘤标记物均正常。主要辅助检查:9月3日脑脊液二代测序结果回报:弓形虫特异序列数63828、细环病毒特异序列数10。HIV抗体检测:HIV抗体阳性。CD4+淋巴细胞检测:百分比5%,计数<5个/μl。常规脑电图示广泛轻度异常脑电图(清醒期背景节律慢化,双侧前头部θ波阵发)。影像学资料:8月27日头部核磁增强:左侧小脑半球(见图1)、双侧大脑半球见多发异常信号(见图2),较大位于左侧颞叶(见图3),大小约2.8 cm×2.1 cm,呈长T1、长T2信号, T2flair高信号,增强后病灶呈环形强化,部分病灶内可见壁结节,病灶周围水肿明显,脑干未见明显异常。9月3日意识障碍时复查头部CT:脑干、左侧小脑半球及双侧大脑半球多发低密度灶(见图4)。诊疗经过:入院后考虑患者颅内感染(化脓性脑炎?病毒性脑炎?),给予头孢曲松抗细菌、阿昔洛韦抗病毒治疗,甘露醇、甘油果糖联合七叶皂苷钠脱水降颅压治疗。9月3日患者出现意识障碍,呈浅昏迷状,复查头部CT提示脑干新增病灶,同日脑脊液二代测序结果回报:弓形虫感染、细环病毒感染。最终诊断:(1)颅内感染(弓形虫脑病,细环病毒);(2)获得性免疫缺陷综合征,艾滋病期。立即停用头孢曲松,加用阿奇霉素静滴联合复方磺胺甲噁唑口服抗弓形虫治疗。9月7日患者体温恢复正常,神志逐渐清楚,症状逐渐改善,9月12日要求出院,院外9月15日开始加用HAART(替洛福韦+拉米夫定+依非韦伦)药物治疗。
2 讨 论
艾滋病合并弓形虫脑炎患者临床表现复杂,确诊困难,误诊率高,致死率高。根据2018年中国艾滋病诊疗指南弓形虫脑病的诊断主要依靠:临床表现为发热伴局灶或弥漫性中枢神经系统损害,头部CT呈单个或多个低密度病灶,增强扫描呈环状或结节样增强,周围一般有水肿带,MRI表现为颅内多发长T1和长T2信号,正电子发射扫描PET检测有助于临床诊断,确诊依赖脑组织活检[3]。近年来应用PCR技术[4]病原学及免疫学方法对于弓形虫病的诊断,显示出很高的临床价值,重组抗原诊断弓形虫病的特异性很高[5],但敏感性仍低于天然抗原[6],对于TE患者来说脑活检耗费时间长,创伤大,依从性差,临床难以实现。弓形虫血清抗体阳性在弓形虫隐性感染患者中普遍存在,高滴度的抗体或抗体增高4倍以上,有助于诊断TE,但仅1/3患者抗体滴度升高[7]。艾滋病患者因免疫功能受损,IgG抗体多数呈阴性或升高不明显,2013年刘春礼等人报道的31例艾滋病合并弓形虫脑炎患者中仅有5例血清IgG抗体阳性[1];2016年成骢等人报道的11例艾滋病合并弓形虫脑炎的患者中仅有4例血清IgG抗体阳性[8],两篇报道中所有患者IgM抗体均为阴性,因此血清弓形虫抗体检测不可作为确诊依据。本例患者血清IgG抗体滴度轻度升高,未达到增高4倍以上的标准,IgM抗体阴性。
影像学检查尤其是MRI检查在AIDS合并弓形虫感染中具有至关重要的作用。典型的TE患者CT表现为多斑片状、片状、结节状低密度灶,部分有混杂密度影[9];MRI表现为斑片状、片状及结节状长T1、长T2信号,Flair序列多为高信号,DWI为稍高或等信号,增强可呈环状、多环状、斑片状、结节状、靶样强化,病灶周围水肿无明显强化,环壁形态多变,薄壁多见[10]。本例患者CT/MRI表现典型,9月3日头部CT可见脑干、左侧小脑半球及双侧大脑半球多发多斑片状、片状低密度灶,8月27日头部MRI表现为长T1、长T2信号,Flair序列高信号,增强后见环形强化病灶符合TE的典型影像学表现。二代测序是一种快速、准确的病原微生物检测手段,该技术的临床应用主要采用短序列测序,通量高、成本低,但因质控方法的缺陷、验证标准的不统一等不足,目前可作为传统检测手段的有效补充。脑脊液二代测序技术作为中枢神经系统感染的辅助诊断技术,可以快速、灵敏的检测病原体,提供致病菌的种属信息,缩小检测范围[11],为临床上诊断困难的中枢神经系统感染提供可靠依据。本例经患者及家属同意后,行脑脊液二代测序技术检测出脑脊液中弓形虫特异性序列数63828,结合患者临床表现、弓形虫血清抗体滴度升高及影像学颅内多发斑片状病灶明确诊断为弓形虫脑炎。美国国家卫生研究院联合美国感染病学会HIV医学协会共同发布的HIV感染的成人和青少年机会性感染的预防和治疗指南推荐一线治疗方案为乙胺嘧啶+磺胺嘧啶[2],国内病原治疗亦首选乙胺嘧啶+磺胺嘧啶,对于磺胺嘧啶不能耐受或一线治疗无反应的替代治疗主要有SMA-TMP联合克林霉素或阿奇霉素[3]。国内有报道使用复方磺胺甲噁唑联合阿奇霉素抗弓形虫治疗,本例患者因无法获取乙胺嘧啶、磺胺嘧啶,自行外购复方磺胺甲噁唑,遂给予阿奇霉素0.5 g QD静滴联合复方磺胺甲噁唑2片Bid口服,患者症状改善后出院。
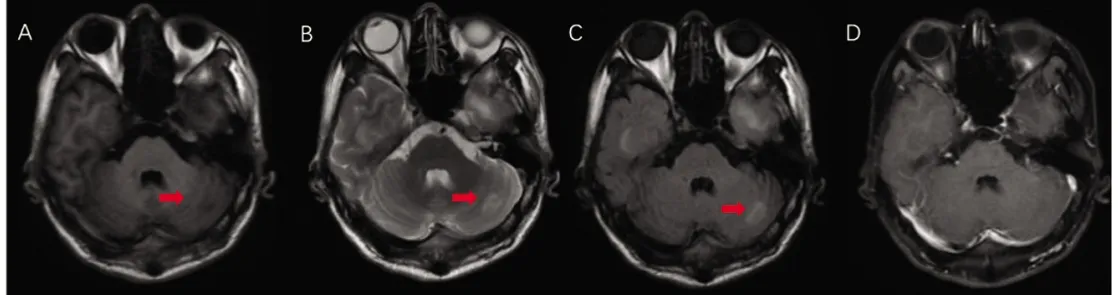
A:T1WI示左侧小脑半球长信号;B:T2WI示左侧小脑半球长信号;C:T2 flair高信号;D:左侧小脑半球病灶未见明显增强

A~C及E~F:双侧大脑半球多发长T1、长T2信号, T2flair高信号;D、H:双侧大脑半球病灶呈环形强化,其中部分病灶内可见壁结节
图2 头部核磁双侧大脑半球多发病灶

A:T1WI示左侧颞叶长信号;B:T2WI示左侧颞叶长信号;C:T2 flair示左侧颞叶高信号;D:示左侧颞叶病灶环形强化
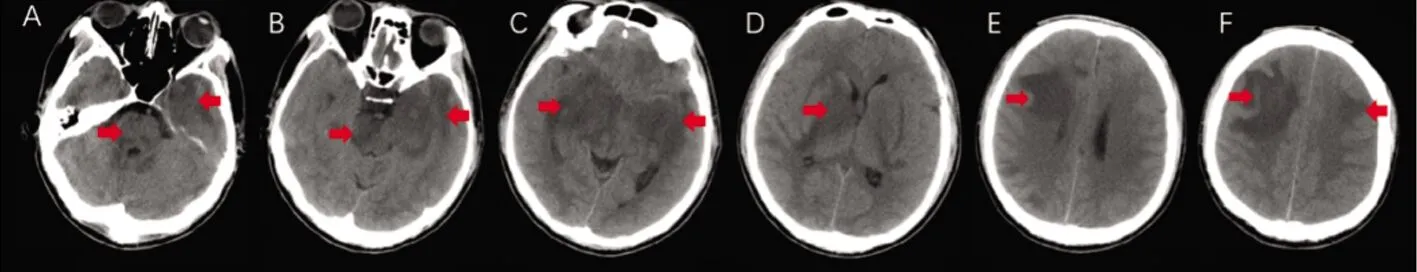
A、B:脑干及左侧颞叶低密度病;C~F:双侧大脑半球多发低密度病灶
综上,对于以头痛伴发热起病,病情进展较快,影像学颅内多发异常病灶,脑脊液常规检查未见明显异常的患者,如发现其合并艾滋病或其他免疫缺陷症的患者应尽早完善脑脊液二代测序明确诊断,为临床诊治提供病原学依据,从而提高早期诊疗率,减少并发症及病死率。
