中心性肥胖高血压患者左室肥厚危险因素分析
2020-05-11芦波符德玉韩亚楠周训杰龙敏桂明泰姚磊李建华舒婷董振华
芦波,符德玉,韩亚楠,周训杰,龙敏,桂明泰,姚磊,李建华,舒婷,董振华
我国成人超重和肥胖率已达42.6%[1],肥胖人数高居全球第一[2],与此同时,高血压的流行程度也与日俱增[3],患病率增至29.6%,患者已达3亿[4],二者共存显著增加了心肌肥厚的发病率及严重程度,随之而来中风、心力衰竭(心衰)及猝死率进一步攀升[5]。基于此,本研究通过回顾性分析227例肥胖高血压患者的临床资料,采用多因素分析确定其左室肥厚的相关影响因素和程度,为临床制定科学的预防措施提供依据。
1 资料与方法
1.1 研究对象调查2015年5月~2016年2月于上海中医药大学附属岳阳中西医结合医院心内科门诊及住院的227例中心性肥胖合并高血压病患者,年龄为18~80岁。
1.2 诊断标准
1.2.1 高血压诊断标准根据《中国高血压防治指南(2010修订版)》[6]的诊断标准:在未使用降压药物的情况下,非同日3次测量血压,收缩压(SBP)≥140 mmHg和(或)舒张压(DBP)≥90 mmHg(1 mmHg=0.133kPa),诊断为高血压。SBP≥140 mmHg和DBP≤90 mmHg为单纯性收缩期高血压。患者既往有高血压史,目前正在用降压药物,无论血压水平亦应该诊断为高血压,分级见表1。

表1 高血压分级(mmHg)
1.2.2 中心性肥胖诊断标准根据《2007中国成人血脂异常防治指南》的诊断标准[7],腰围:男性>90 cm,女性>85 cm,诊断为中心性肥胖。
1.2.3 左室肥厚诊断标准左室肥厚定义为左心室心肌重量指数(LVMI)[8]:男≥51 g/m2.7,女≥47 g/m2.7。
1.3 纳入及排除标准
1.3.1 纳入标准①门诊或住院的原发性高血压患者;②年龄为18~80岁;③腰围:男性>90 cm,女性>85 cm;④在了解本研究内容的情况下,能清楚回答问题,自愿参加。
1.3.2 排除标准①不能配合完成临床资料采集者。②确诊为继发性高血压,如肾实质性高血压,肾血管性高血压、嗜铬细胞瘤、皮质醇增多症、主动脉狭窄等及服用麻黄碱等药物引起的高血压。③确诊为继发性肥胖者,如库欣综合征、原发性甲状腺功能减退、多囊卵巢综合症、下丘脑性肥胖等,服用药物(如糖皮质激素等)引起的肥胖。④合并有心、脑、肾等严重并发症或其他严重原发疾病。⑤<18岁或>80岁的患者,妊娠或哺乳期妇女。
1.3.3 排除标准纳入后发现不符合纳入标准的病例及调查问卷空缺内容>20%的病例。
1.4 研究方法本研究采用横断面调查性研究方法。根据LVMI(男≥51 g/m2.7,女≥47 g/m2.7),分为左室肥厚组(LVH组)和非左室肥厚组(no-LVH组)进行研究,探析LVH的相关因素。
1.5 相关指标测定方法①采集晨起空腹肘静脉血约10 ml和清晨第一次尿液10 ml,送岳阳医院生化实验室和中心实验室检测相关指标。超敏C反应蛋白(hs-CRP)采用免疫透射比浊法。尿酸采用酶法测定;尿微量白蛋白(MA)用免疫比浊法测定。脑钠肽(BNP)采用荧光免疫法定量测定。同型半胱氨酸(Hcy)采用酶法测定。②腰臀比(WHtR)=腰围(cm)/臀围(cm)。③应用美国GE ViVid-7型彩色多普勒超声仪,探头频率2.5 MHz,由专人测量心脏室间隔厚度(IVST)、左室后壁厚度(LVPWT)、左室舒张末内径(LVEDD)、左室收缩末内径(LVESD),以上各测值均显示3个以上心动周期,取3~5次的平均值。LVMI计算[9]采用Devereux的心室重量校正公式:左心室心肌重量(LVM)=0.80×1.04[(IVST+LVEDD+PWT)3-LVEDD3]+0.60,LVMI=LVM/身高2.7。
1.6 数据处理及统计分析应用SPSS 21.0软件进行数据处理。以P<0.05为差别有统计学意义。计量资料满足正态分布以均数±标准差(±s)、方差齐时,两组间比较用独立样本t检验;不满足正态分布或方差不齐的计量资料用中位数(M)、最小值(min)和最大值(max)描述,组间采用非参数Mann-Whitney U检验;计数资料采用频数、构成比和率表示,组间率的比较采用卡方检验;等级资料组间比较用非参数Mann-Whitney U检验;多因素分析采用非条件二元Logistic逐步回归分析(α入=0.10,α出=0.15),计算OR及其95%CI。
2 结果
2.1 两组人群性别构成比较本研究所纳入患者伴LVH者共70例(30.8%),no-LVH者共157例(69.2%);两组性别构成比有明显差异(χ2=7.112,P=0.008),LVH组女性比例58.6%,高于no-LVH组的39.5%;提示本研究中LVH患病率为30.8%,且女性患者的LVH患病率更高(表2)。

表2 两组患者性别构成比比较[n(%)]
2.2 两组基本资料比较结果显示,LVH组血压分级高于no-LVH组(Z=-2.786,P=0.005),而LVH组教育程度低于no-LVH组(Z=-2.729,P=0.006),LVH组以小学及以下教育水平最多,占42.9%,而no-LVH组以初中水平最多,占30.6%。提示血压等级的升高可能是促进LVH出现的危险因素,而教育水平,甚至健康教育的提升可能有助于预防LVH发生(表3)。
2.3 两组人群形体学指标比较结果显示,两组间腰围比较无统计学意义;LVH组较no-LVH组WHtR显著升高(Z=-2.161,P=0.031)。提示WHtR升高可能是LVH的预测因素之一(表4)。
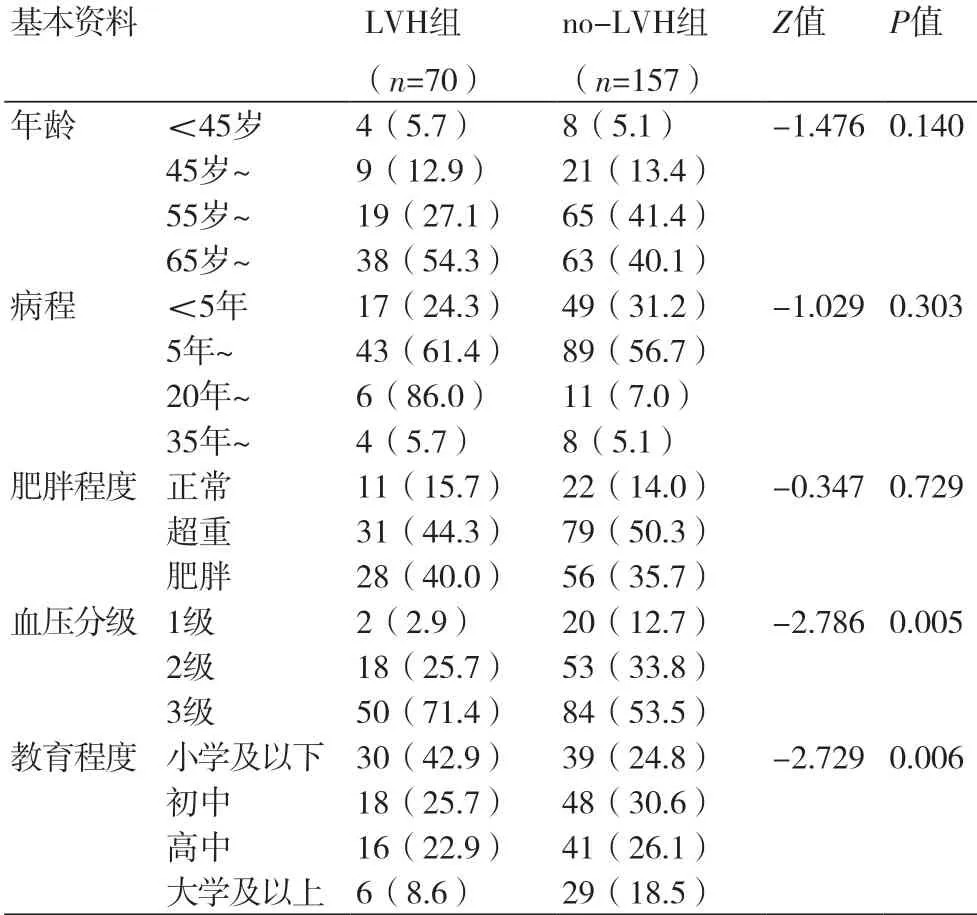
表3 两组人群基本资料比较[n(%)]

表4 两组形体学指标比较[M(n,max)]
2.4 两组人群肾脏损伤指标、hs-CRP,BNP,Hcy比较结果显示,LVH组尿MA(Z=-3.596,P<0.001)、hs-CRP(Z=-2.669,P=0.008)和BNP(Z=-2.834,P=0.005)水平高于no-LVH组;两组间Hcy水平比较无统计学意义(表5)。

表5 两组肾脏损伤指标、hs-CRP,BNP,Hcy比较[M(n,max)]
LVH组尿酸水平高于no-LVH组(t=2.166,P=0.031)。尿MA、尿酸、hs-CRP和BNP可能是促进LVH发生的危险因素,还不能认为Hcy是LVH的危险因素之一(表6)。
2.5 左室肥厚的非条件Logistic回归分析将LVH与否作为应变量,将以上比较有差异的指标(年龄、性别、高尿酸血证、尿MA、BNP、hs-CRP、血压分级、教育程度、腰臀比)作为自变量,用Logistic逐步回归(forward:LR)进行变量筛选,各变量赋值情况(表7)。
回归方程为:

根据非条件Logistic回归分析结果,尿MA升高,发生LVH的风险增加3.429倍(OR=3.429,95%CI:1.812~6.488);高尿酸血证者发生LVH的风险增加2.109倍(OR=2.109,95%CI:1.037~4.294);女性发生LVH的风险较男性增加1.973倍(OR=1.973,95%CI:1.053~3.679);WHtR每增加一个等级,发生LVH的风险增加1.466倍(OR=1.466,95%CI:1.100~1.954);hsCRP升高一个等级,发生LVH的风险就增加1.351倍(OR=1.351,95%CI:1.054~1.733);教育程度每升高一个等级,发生LVH的风险降低0.665倍(OR=0.665,95%CI:0.485~0.910)。(表8)。
综上显示,尿MA升高、高尿酸血证、女性、WHtR和hs-CRP升高可能是中心性肥胖合并高血压LVH的危险因素,而教育程度升高可能是保护因素。
3 讨论
LVH是高血压常见的靶器官损害,但高血压只占LVH病因的25%,肥胖也是引起LVH的重要因素,二者并存时风险叠加,本研究中LVH的发生率更是高达30.84%。显著高于非肥胖组患者的10.6%[10],进一步可以导致心衰、心肌缺血或心律失常等心血管不良事件,增加CVD的发病率和死亡率。因此,分析LVH的影响因素有重要意义。
有报道提出,0.5可以作为腰臀比(WHtR)代谢风险的切点,WHtR不仅与血压水平有关,还与血脂和IR有密切联系[11]。本研究也发现,相对于腰围、肥胖程度等形体学指标,WHtR与LVH关系更密切(P<0.05),且WHtR每升高0.05,LVH发生的风险增加1.466倍(OR=1.466,95%CI:1.100~1.954),结合WHtR值能更有效的评估肥胖合并高血压患者的心血管风险和LVH的发生风险。
尿MA是公认的早期肾损伤的标志物,它可以反应微血管的广泛损伤、炎症状态和内皮功能紊乱。大样本流调显示[12],中重度高血压患者控制了的吸烟、糖尿病等因素后,LVH与微型或大量白蛋白尿有关,可使难治性高血压患者LVH的患病率增加46%[13]。本研究中,尿MA升高是LVH的危险因素(OR=3.429,95%CI:1.812~6.488),在众多危险因素中对LVH影响最大,与之前学者的研究结果一致。任军梅等[14]认为高血压患者早期肾损伤与左室重构的关联性主要源于RAAS相关因子对心肾的双向损害作用。降低尿MA对打破高血压靶器官损害间的恶性循环有重要意义,微量白蛋白尿若不能有效改善,则LVH也很难逆转,且该影响独立于血压的改变[15]。
表6 两组人群尿酸比较(±s)

表6 两组人群尿酸比较(±s)
分组 调查人数 尿酸(μmol/L) t值 P值LVH组 70 346.97±92.09 2.166 0.031 no-LVH组 157 320.67±80.92
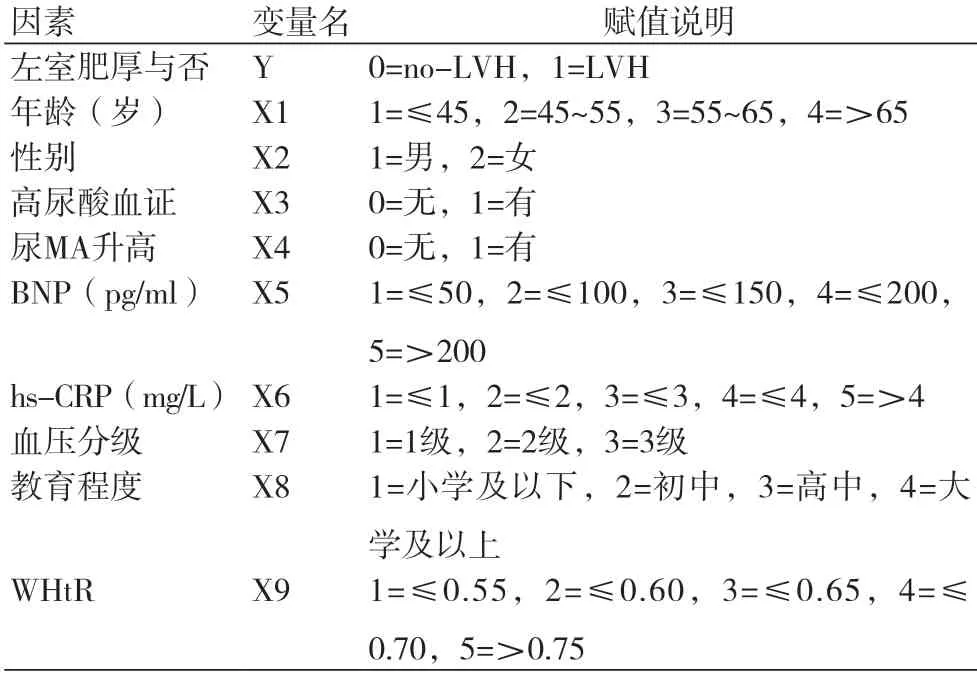
表7 非条件二元Logistic回归自变量和应变量赋值表

表8 Logistic回归分析结果
高尿酸与高血压的发生关系密切,青少年高血压患者[16]尿酸每升高1 mg/dl,LVMI则增加2.5 g/m2.7,同时肥胖相关的心血管风险也显著增加。本研究发现,LVH组较no-LVH组尿酸水平显著增高(P<0.05);经Logistic回归分析,尿酸是中心性肥胖合并高血压患者LVH的重要危险因素,高尿酸血症患者LVH患病风险增加2.109倍(OR=2.109,95%CI:1.037~4.294)。因此,有效管理中心性肥胖合并高血压患者的尿酸水平,对于预防LVH及相关CVD的发生有重要意义。
hs-CRP不仅在中心性肥胖和高血压的发生、发展过程中扮演重要的角色,且随着血清hs-CRP浓度的增加,高血压靶器官损害(颈动脉粥样硬化、LVH及尿MA等)的发生率也相应升高[17],且靶器官损伤数目越多,hs-CRP水平越高[18,19],而就单个靶器官损害而言,合并LVH者hs-CRP水平最高。本研究发现,与非LVH组比较,中心性肥胖合并高血压LVH组患者血浆hs-CRP含量明显升高(P<0.05),经非条件Logistic回归分析发现,hs-CRP是肥胖合并高血压LVH的危险因素(OR=1.351,95%CI:1.054~1.733),hs-CRP水平或可作为临床上早期诊断LVH的指标[20]。
本研究发现,LVH组女性的比例显著高于no-LVH组(58.6%vs. 39.5%)(P<0.05),女性发生LVH的风险较男性增加1.973倍(OR=1.973,95%CI:1.053~3.679)。既往基于未治疗的高血压患者的研究发现,女性与LVH的患病率和心脏构型紊乱强烈相关[21]。巴基斯坦学者也报道,在调整了其他危险因素后,女性发生LVH的机率是男性的11.35倍[22]。本研究所纳入的女性患者,年龄最小为47岁,最大为80岁,主要为绝经期或绝经后妇女,女性与LVH的相关性可能与雌激素对血压、IR和RAAS等的影响有关。
本次研究所纳入的患者以年龄65岁以上最多,占44.5%,且59%患者具有3级高血压,但教育程度在小学及以下者却高达30.4%,提示三级医院心内科就诊的中心性肥胖合并高血压患者以中老年人居多,整体血压分级和血压心血管风险较高,但教育程度有限。进而发现,LVH组教育程度显著低于no-LVH组(P<0.05),LVH组以小学及以下教育水平为主(13.20%),而no-LVH组则以初中水平为主(21.10%),教育程度提高一个等级,LVH发生的风险降低66.5%(OR=0.665,95%CI:0.485~0.910)。随着中国老龄化社会的飞速进展,应特别注意老年人患者的健康教育管理,提高高血压的知晓率和治疗率,降低心血管风险。
综上所述,我们认为:①重视系统性炎症(hs-CRP为代表)、早期肾功能损伤(尿MA为代表)、尿酸、WHtR和性别(女性)等因素的管理可能有助于预防甚至逆转LVH的病理过程;②提高患者的教育水平,推广肥胖合并高血压防治的相关知识,可能对减缓LVH的进展有所帮助。
