HIV相关性慢性胰腺炎并胰腺囊肿一例
2020-05-05张富允吴会超
张富允,吴会超
遵义医科大学附属医院消化内科,贵州 遵义 563000
人类免疫缺陷病毒(HIV)相关性慢性胰腺炎是一类罕见病,国外可见少量文献报道,国内则报道极少。该病在HIV 感染的基础上并发慢性胰腺炎,以长期腹痛为主要表现,可伴或不伴胰腺内外分泌异常,如腹泻、消瘦、血糖异常等。近年来,HIV 感染者总人数逐年增加,其并发症HIV 相关性慢性胰腺炎却并未引起重视,易漏诊。现报道我院一例HIV 相关性慢性胰腺炎并胰腺囊肿以提高医师对该病的认知。
1 病例简介
患者女性,47 岁,因“间断腹痛4 个月,加重1 周”于2017年9月13日入院。4个月前无明显诱因出现腹痛,左上腹为主,时有放射至同侧腰背部,进食后明显,伴恶心、腹胀,无呕血、黑便、腹泻,就诊于当地医院,行胃镜后考虑为“慢性胃炎”,予药物治疗(具体不详)无效。3 个月前就诊于我院,查尿淀粉酶2 426 U/L,HIV1+2 抗体筛查:OD 值3.618,CUT OFF 值0.096。腹部CT 提示胰尾部囊性占位并周围少量渗出。MRCP 提示胰尾部囊性占位(直径约36 mm),胰管轻度扩张。超声内镜示慢性胰腺炎伴胰腺尾部假性囊肿形成。考虑诊断:(1)慢性胰腺炎并胰腺假性囊肿;(2)HIV感染。予抗HIV、制酸等治疗,因腹痛不明显,未予抑制胰酶分泌治疗。后患者症状好转,复查尿淀粉酶862 U/L,准予出院。院外上诉症状间断发作,1周前腹痛再发,性质同前。既往史及个人史:5个月前于外院诊断“HIV 感染”(具体不详),并口服“拉米夫定、富马酸替诺福韦、依非韦伦”抗病毒治疗。无糖尿病、高血脂等病史,无胆道结石病史,无吸烟饮酒史。查体:(体温)T 36.5℃,(呼吸) R 20 次/ min,(脉搏) P 83 次/min,(血压) BP 111/68 mmHg (1 mmHg=0.133 kPa)。全身皮肤黏膜无黄染、瘀斑及淤点,心肺查体无特殊,腹部平软,无胃肠型及蠕动波,剑突下及左上腹压痛,无反跳痛及肌紧张,肝脾触诊无异常,移动性浊音阴性,肠鸣音无亢进。辅查:腹部增强CT(图1):胰腺形态饱满,尾部见大小约62 mm×48 mm囊状低密度影,增强扫描囊壁钙化。主胰管轻度扩张。CT 诊断:胰尾部囊性占位性病变;主胰管轻度扩张。上腹部磁共振(图2):胰尾部见不规则囊状信号,约64 mm×50 mm×45 mm,与胰尾部相邻区见片状不规则动脉期弱强化区,界不清,静脉期及延时期强化与胰腺体部程度一致,扩散稍受限,胰管扩张。磁共振诊断:胰尾部囊性占位,病变较前增大。胰尾部胰管稍扩张。超声内镜(图3):胰腺头、体部形态规则,内部回声均匀,胰尾部稍增大,回声偏低,见散在点片状高回声,胰管稍扩张,直径约0.36 cm,胰尾部见大小约5.88 cm×5.17 cm 无回声病变,超声诊断:慢性胰腺炎并假性囊肿。尿淀粉酶:3 105 U/L。肝功能、肾功能、血常规、电解质、血脂、凝血功能、尿常规、大便常规、乙肝五项、CA19-9 等均无明显异常。心电图示正常心电图。诊断同第一次我院住院记录,入院后患者腹痛自行缓解,未予药物治疗,本拟行外科手术或内镜下行EUS-FNA 术,但因手术指征不符,故未行。

图1 腹部增强CT
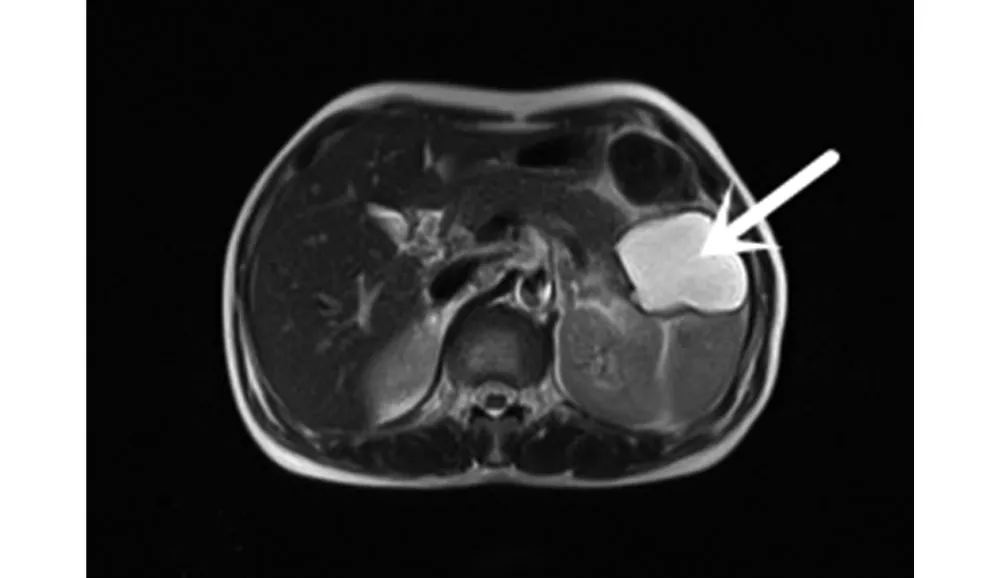
图2 上腹部磁共振

图3 超声内镜
2 讨论
HIV相关性慢性胰腺炎是慢性胰腺炎的一类特殊情况,较为罕见,机制不完全明确,目前尚无诊疗标准,但统计显示HIV 与慢性胰腺炎存在明显关联。HIV感染者的胰腺炎(包括急性及慢性)发病率远高于一般人群[1-2],尤其是女性[3]。一项研究发现在HIV 感染者中,急性胰腺炎的发生率为6.1/1000 PYs,胰腺异常的实验室证据的发生率更高(22.3/1 000 PYs)[4]。慢性胰腺炎则未见明确发病率统计。CHEHTER 等[5]发现在艾滋病患者死亡后的尸检中频繁出现胰腺受累(90%),尽管这些患者大多数在死亡前没有临床上明显的胰腺疾病。以上均提示胰腺炎是HIV 感染的一个并发症。
HIV相关性慢性胰腺炎发病机制尚不清楚,推测与以下因素有关:(1)HIV本身:目前机制不明,但统计显示两者间相关,并且有个案报道HIV患者(未经抗病毒治疗)不明原因出现胰腺炎,仅予抗HIV治疗后好转[6]。(2)使用核苷逆转录酶抑制剂(NRTIs):使用该类药物后引起胰腺炎的报道相对较多,致病机理与线粒体功能障碍引起的不良反应有关。HIV 逆转录酶和人类DNA 聚合酶在功能上具有相似性,故核苷类似物可能为人类DNA 聚合酶-γ(线粒体DNA 复制的关键酶)的竞争性抑制剂[7]。使用该类药物后线粒体DNA 缺陷开始累积,导致线粒体合成三磷酸腺苷障碍,一旦三磷酸腺苷产量下降到某个阈值以下,则出现线粒体和细胞损伤,导致细胞死亡,组织和器官不能正常运作,最终导致胰腺炎的发生[8-9]。(3)蛋白酶抑制剂(PIs):蛋白酶抑制剂在1996年推出用于HIV感染,其致胰腺炎机理与使用该类药物后引起的中度至重度高甘油三酯血症相关[10],随着蛋白酶抑制剂治疗时间的延长,发生高甘油三酯血症的风险也会增加。(4)免疫缺陷致胰腺的机会感染[7]。该例患者有长期间断腹痛、胰酶升高及胰腺影像学改变,慢性胰腺炎并胰腺假性囊肿诊断明确。但该患病因难寻,无饮酒史、胆胰管阻塞表现(肿瘤,疤痕,狭窄,结石,十二指肠壁囊肿,先天性异常和Vater 壶腹部或小乳头的狭窄阻塞主胰管或其分支)、胰腺分裂症、高脂血症、感染征象等,亦无自身免疫性疾病,影像学与自身免疫性胰腺炎不符[11],故最终考虑与HIV相关。
该病无标准治疗方案,可根据慢性胰腺炎治疗方案作调整。包括:(1)常规治疗:禁食、胃肠减压、抑酸、抑制胰酶分泌、营养支持及抗感染等。(2)针对胰腺囊肿治疗:①假性囊肿的直径小于6 cm,病程小于6周或不耐受手术的患者,主要以内科保守治疗为主;②引流(经皮引流、内镜下引流和外科引流,其中外科引流包括内引流及外引流;③囊肿切除术[12]。(3)抗病毒治疗:若患者未使用抗病毒药物,可予以高效抗逆转录病毒疗法(HAART),若患者已使用上诉药物,且胰腺炎反复发作,可尝试调整用药,避免药物性胰腺炎。该例患者因囊肿无压迫表现,手术意愿不强,故未处置囊肿,予一般药物保守治疗。
综上所述,HIV相关性慢性胰腺炎是一类罕见病,诊治过程与普通慢性胰腺炎差异不大,但因较为罕见,一旦遇见,往往无法引起临床医师警觉,易出现漏诊。因此,临床工作中,若出现长期腹痛、恶心和纳差等表现的HIV感染者,应高度警惕慢性胰腺炎可能。
