下咽癌术后患者吞咽障碍的影响因素分析
2020-04-28李珍岳丽青谢常宁彭翰青周晴
李珍,岳丽青,谢常宁,彭翰青,周晴
下咽癌是头颈肿瘤中预后较差的恶性肿瘤,占全身肿瘤的0.8%~1.5%,占头颈部恶性肿瘤的3%~5%[1]。下咽癌的治疗主要以手术为主,手术切除咽腔和(或)喉腔组织时,使吞咽功能减退,易发生吞咽障碍的危险[2]。吞咽障碍是指由于下颌、双唇、舌、软腭、咽喉、食管等器官结构和(或)功能受损,不能安全有效地把食物输送到胃内的过程[3]。表现为食物咽下困难、误咽、误吸、呛咳等症状。据报道,喉咽头颈肿瘤术后吞咽障碍发生率为50%~75%[4],误吸率可达32%~89%,吸入性肺炎发生率可达4.3%~23.0%[5],还易导致营养不良、心理和认知障碍[6]。以往在口腔肿瘤治疗引起的吞咽障碍有相关报道[7],但缺乏对下咽癌术后吞咽障碍的相关研究。由于下咽癌的手术治疗中需切除部分下咽及喉等吞咽相关解剖结构,故下咽癌患者是吞咽障碍的高发人群。本研究探讨下咽癌术后患者吞咽障碍的影响因素,旨在筛查并及时识别出高危人群,为下一步的预防及干预措施提供依据。
1 资料与方法
1.1一般资料 本研究为病例回顾研究设计,选取2015年1月至2019年5月在中南大学湘雅医院行下咽癌手术的患者。纳入标准:①术中病理确诊为下咽癌;②已行手术治疗,出院3个月;③年龄≥18岁;④意识清楚,有足够认知能力并正确填写问卷;⑤知情同意参加本次研究。排除标准:①术后3个月病情不稳定;②术后3个月内并发其他恶性肿瘤;③术后3个月内死亡。有完整病历资料,并且有术后3个月吞咽功能评级的患者232例,其中发生吞咽障碍153例,以吞咽障碍患者为病例组,未发生吞咽障碍患者为对照组。本研究通过医院伦理委员会审批。
1.2方法
1.2.1一般资料 采用自行设计的资料收集表收集患者一般人口学资料和疾病相关资料、术后相关资料等。①一般人口学资料:年龄、性别、BMI、吸烟史、饮酒史;②疾病相关资料:有无合并糖尿病、肿瘤类型、病理类型、肿瘤T分期、手术方式;③术后相关资料:术后并发症、术后放疗、带气管套管出院、术后7 d头颈部疼痛评分(采用0~10分NRS数字评分量表)。
1.2.2吞咽功能评估 采用洼田饮水试验作为吞咽功能的筛查工具。按照洼田饮水试验的标准分为5级(1级:能顺利地1次将水咽下;2级:分2次以上,能不呛咳地咽下;3级:能1次咽下,但有呛咳;4级:分2次以上咽下,但有呛咳;5级:频繁呛咳,不能全部咽下)。本研究中评定3、4、5级者为吞咽障碍阳性,1、2级为阴性。
1.2.3资料收集方法 研究者从病历管理信息系统提取患者的临床资料,再从门诊随访信息系统中提取术后3个月吞咽障碍的评定结果。本研究吞咽功能评估选择在术后3个月进行,主要考虑该时期患者术后放疗和(或)化疗已基本完成。
1.3统计学方法 采用SPSS22.0软件进行χ2检验及Logistic回归分析,检验水准α=0.05。
2 结果
2.1下咽癌术后吞咽障碍发生率 232例下咽癌手术患者中,男221例,女11例;年龄39~83(59.0±8.7)岁。术后发生吞咽障碍的患者为153例(65.9%),其中吞咽功能5级24例(10.3%),4级51例(22.0%),3级78例(33.6%)。
2.2下咽癌术后患者吞咽障碍单因素分析 见表1。
2.3下咽癌术后患者吞咽障碍多因素分析 以是否发生吞咽障碍为因变量(赋值:无吞咽障碍=0,吞咽障碍=1),以年龄(<60岁=0,≥60岁=1),肿瘤T分级(T1+T2=0,T3+T4=1),手术方式(喉全切除咽部分切除术/单纯咽部分切除术=0,喉部分咽部分切除术=1),术后放疗(否=0,是=1),术后气管带管(否=0,是=1)为自变量行Logistic回归分析,结果见表2。

表1 下咽癌术后患者吞咽障碍单因素分析 例(%)
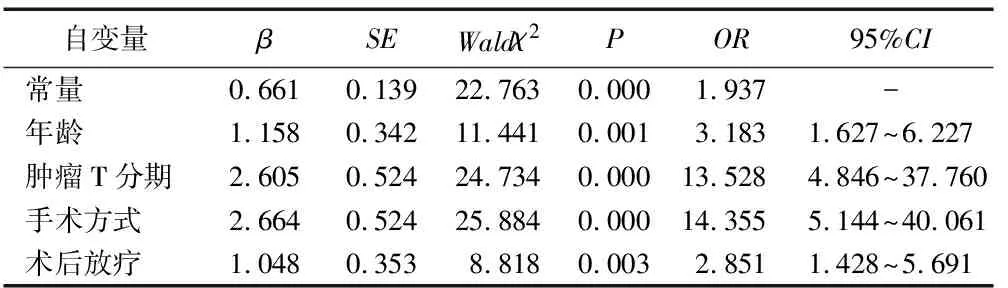
表2 影响下咽癌患者吞咽障碍危险因素的Logistic回归分析(n=232)
3 讨论
3.1下咽癌术后吞咽障碍发生率高 国外研究报道在咽喉部癌患者中吞咽困难发生率为50%~75%[4,9]。本研究下咽癌患者术后吞咽障碍发生率为65.9%,与上述研究类似。下咽是吞咽和呼吸的共同通道,咽期在吞咽过程中的重要性极大,包括一系列非随意的反射活动,软腭、声门、咽峡等结构的相继关闭,防止食物反流、误入气管。梨状窝、会厌、杓会厌皱襞、杓状软骨是咽期非常重要的解剖结构,使食团经下咽进入食管而非喉和气管[10]。因此,下咽在吞咽过程中起着重要作用。下咽癌容易累及或侵犯以上解剖结构,导致吞咽梗阻、喉体保护功能下降,易造成不同程度的吞咽障碍。
3.2下咽癌术后吞咽障碍危险因素的影响因素分析
3.2.1老年下咽癌患者容易发生吞咽障碍 本研究结果显示,年龄是下咽癌术后吞咽障碍发生的危险因素,年龄大于60岁患者吞咽障碍发生率最高。随着年龄的增长,老年人吞咽反射反应较迟钝,动作缓慢,影响了吞咽功能的启动和协调,所致的吞咽障碍发生率也相应增高。老年人吞咽反射延迟、唾液分泌减少及代偿能力减弱等变化均可增加吞咽障碍的发生率[11]。Roden等[12]报道18~91岁人群吞咽障碍发生率为1.7%~11.3%,而>65岁人群发生率为11.4%~16.0%,提示>65岁人群吞咽障碍发生率增加。本研究中年龄越大,下咽癌术后患者吞咽障碍发生率越高,可能是由于术中吞咽功能相关的肌肉和神经部分切除导致功能缺损,加上老年患者代偿能力差有关。因此针对该部分患者,应该加强术中正常神经肌肉组织的保护和术后吞咽功能训练,以减少术后因吞咽障碍带来的相关并发症。
3.2.2T分期越晚的患者术后越容易发生吞咽障碍 本研究结果显示,T分期晚是下咽癌术后吞咽障碍发生的危险因素。肿瘤T分期主要反应原发灶肿块大小,T分期越晚说明肿块越大,累及的范围越广。Dwivedi等[13]运用悉尼吞咽问卷(SSQ)对口腔和口咽癌行手术治疗的患者进行评估,结果发现晚期(T3/T4)患者吞咽功能明显差于早期(T1/T2)患者。这可能与T分期越晚患者术中切除的范围越大有关。另一项研究使用安德森吞咽困难量表评估62例口腔及口咽癌患者术后吞咽障碍情况,发现肿瘤T分期是吞咽障碍发生的危险因素[4]。由此可见,依据患者T分期的情况可以在一定程度上预测术后吞咽障碍的发生。
3.2.3喉部分咽部分切除的患者术后越容易发生吞咽障碍 本研究显示,手术方式是下咽癌术后吞咽障碍发生的危险因素,特别是喉部分咽部分切除术患者吞咽障碍的发生率较高。不同手术方式意味着切除的下咽与喉体的组织结构和修复方式不同,将导致术后吞咽障碍的明显差异。对于早期下咽癌,可以行咽侧入路单纯下咽肿块切除术,在切除肿瘤组织的基础上仍保留大部分下咽及喉体结构,对吞咽功能影响较小。对于部分晚期下咽癌且需保留喉功能,需要行喉部分咽部分切除术,该术式将导致一侧梨状窝及部分咽下缩肌缺失,致使咽腔变窄且吞咽收缩力量减弱;另外,由于切除会厌与杓状会厌襞将导致对喉部的遮挡和覆盖作用缺失,致使吞咽食物尤其是液体食物时容易掉入喉腔和气管,引起呛咳[14]。而对于晚期下咽癌行喉全切除咽部分切除术患者,由于进食通道与呼吸道已完全分开,患者不会出现吞咽呛咳反射。
3.2.4术后行放射治疗的患者容易发生吞咽障碍 本研究显示,术后放疗是下咽癌术后吞咽障碍发生的危险因素。术后放射治疗在消除病灶的同时,亦损伤肿瘤及周围组织的血液供应,对邻近神经、肌肉组织的损伤也比较明显,而且会导致照射部位管壁僵硬水肿、狭窄,对吞咽功能影响尤为显著。Kraaijenga等[15]使用功能性口腔摄入量表评估22例头颈癌患者同步放化疗10年后的吞咽功能情况,发现有10例患者能基本正常经口进食,另外12例患者有中到重度吞咽障碍,其中3例患者只能通过导管进食。咽喉部常规放射治疗对吞咽功能的影响甚至大于手术治疗。因此,对于下咽癌术后放射治疗的患者应注意给予功能锻炼和饮食指导。Van Daele等[16]研究110例放射治疗的头颈癌患者发现,在放疗结束1年内开始吞咽疗法患者的进食能力及生活质量明显优于2年后开始吞咽疗法治疗的患者,提示放疗结束1年内的吞咽功能训练能改善患者吞咽障碍情况。Kraaijenga等[17]认为患者接受放疗后,射线对吞咽相关肌肉组织造成损伤,使吞咽频率下降,继发肌肉萎缩甚至纤维化。曾巧苗等[18]报道头颈肿瘤患者放疗后由于吞咽障碍等不良反应会导致营养不良,应受到临床医务工作者的重视。
3.3本研究的局限性及建议 首先,本研究只收集了一所综合医院的临床资料,属于单中心研究,可能无法代表不同地区患者的临床特点。其次,在评价工具选择方面,本研究考虑只对吞咽功能进行初筛,选择了操作简便的洼田饮水试验,如果条件允许,建议使用金标准如电视X线透视吞咽功能检查判定吞咽功能,使用评价吞咽功能和生活质量的安德森吞咽困难量表进行综合评价等。另外,本研究回顾分析患者术后近期的吞咽情况,以后研究可以考虑收集远期的吞咽资料,观察其变化。
4 小结
下咽癌术后患者吞咽障碍发生率高。年龄,肿瘤T分期,手术方式,术后放疗是下咽癌术后吞咽障碍的影响因素。建议医护人员在临床工作中,对于高危患者,早期识别并做好宣教,术后要持续关注患者吞咽功能恢复情况,采取相应的吞咽功能训练和摄食管理措施,积极探索有效的预防和治疗措施,减少术后吞咽障碍发生。
