脑脊液腺苷脱氨酶与血清5’-核苷酸酶在结核性脑膜炎诊断中的价值
2020-04-27麦迪娜阿地里吐尔洪吐尔逊吐尔逊沙比尔
麦迪娜·阿地里 吐尔洪·吐尔逊 吐尔逊·沙比尔△
新疆医科大学第一附属医院 1)神经内科 2)重症医学科,新疆 乌鲁木齐 830011
结核性脑膜炎(tuberculous meningitis)是中枢神经系统最常见的结核性疾病,全世界每年有900万新发病例,150万死亡病例[1]。结核性脑膜炎的诊断目前仍为全球性难题,常规的诊断方法,如脑脊液常规生化检查、脑脊液抗酸杆菌检测[2]、聚合酶链反应(PCR)[3]等均未显示出对诊断的高效性,延迟诊断和治疗导致了严重的后遗症和高病死率[1]。腺苷脱氨酶(Adenosine deaminase,ADA)被检测到在淋巴组织中高表达[4],被认为是T淋巴细胞活化的标志物。大量研究证实,CSF-ADA在诊断结核性脑膜炎中具有很高的临床价值,不同研究得出了不同的临界值,其敏感性与特异性也不同[5-7],目前尚无统一的临界值区分结核性脑膜炎与非结核性脑膜炎。5’-核苷酸酶(5’-nucleotidase,5’-NT)是嘌呤代谢中的关键酶,与ADA一样,5’-NT也在淋巴细胞的分化和成熟过程中起重要作用[8-9]。近年来,血清5’-NT在结核感染性疾病中的免疫作用也被广泛关注与研究[10]。本研究重点探讨CSF-ADA与血清5’-NT在结核性脑膜炎与病毒性脑膜炎鉴别诊断中的价值。
1 资料与方法
1.1 临床资料 2014-06—2018-12在新疆医科大学第一附属医院神经内科与感染科住院治疗的结核性脑膜炎患者40例(病例组),年龄14~77(40.2±17.33)岁,男25例,病程≤21 d,CSF结核杆菌、细菌、真菌及病毒检测均阴性。年龄与性别相匹配的病毒性脑膜炎患者36例(对照组),年龄14~72(39.9±13.22)岁,男22例,病程≤21 d,CSF结核杆菌、细菌、真菌检测阴性,外周血病毒抗体或病毒DNA阳性,2组一般资料差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
1.2.1 纳入标准:年龄≥14岁,病程≤21 d,出院诊断为结核性脑膜炎的患者中Thwaties诊断模型诊断指数(DI)≤4分[11](表1),符合结核性脑膜炎支持诊断标准至少一项为结核性脑膜炎(表2);出院诊断为病毒性脑膜炎的患者中外周血病毒抗体或病毒DNA阳性者为病毒性脑膜炎。
1.3 实验方法
1.3.1 收集资料:分别记录并分析结核性脑膜炎与病毒性脑膜炎患者入院时的年龄、性别、病程、颅内压、CSF细胞总数、白细胞数、糖、蛋白、氯化物、ADA、潘氏试验、CSF抗酸染色与培养、墨汁染色、细胞学检查、血清5’-NT、血清结核感染T淋巴细胞检测(T-SPOT)、外周血病毒抗体和DNA检测、头颅及MRI、颅外影像学等资料。
1.3.2 检测方法:入院当天或第2天进行腰椎穿刺术获取脑脊液。无菌操作下,测量颅内压后,获取3 mL脑脊液,1 mL脑脊液通过速率法测定ADA活性,2 mL脑脊液行细胞学检查。入院第2天晨起后采集空腹静脉血5 mL行生化检查,其中5’-NT通过过氧化物酶法测定。本研究通过了本地区伦理委员会批准,患者均签署腰椎穿刺知情同意书。

表 1 Thwaites 诊断模型Table 1 Thwaites’ diagnostic model

表2 支持诊断标准Table 2 Supportive diagnostic criteria
注:CSF:脑脊液;HPF:高倍视野
2 结果
2.1 脑脊液、血液学及影像学检查结果 病例组脑脊液细胞总数、白细胞数、蛋白含量和潘氏试验阳性率显着高于对照组(P<0.001)。病例组脑脊液中糖和氯化物水平显着低于对照组(P<0.001)。病例组的头颅MRI/CT、T-SPOT、脑脊液细胞学检查的异常率和合并颅外结核率高于对照组(P<0.05)。见表3。
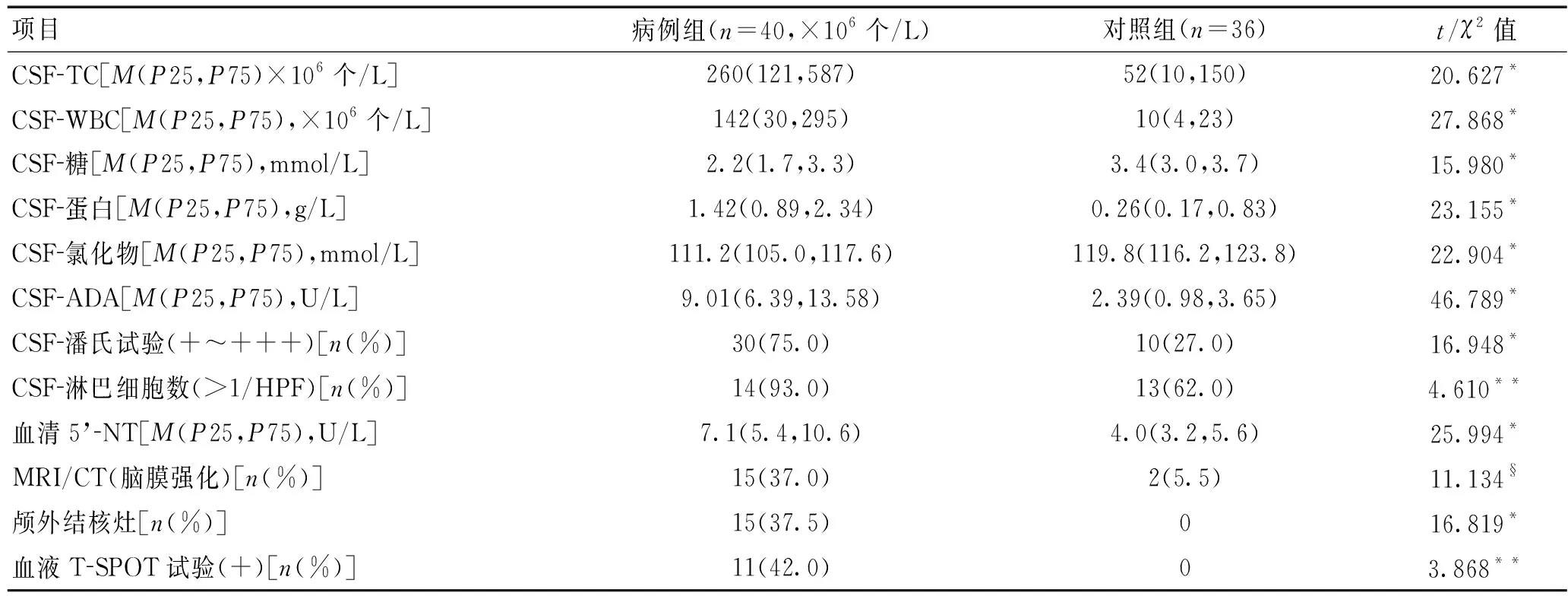
表3 脑脊液、血液学及影像学检查结果Table 3 CSF,hematology and imaging findings
注:CSF:脑脊液;TC:细胞总数;WBC:白细胞数;ADA:腺苷脱氨酶;5’-NT:5’-核苷酸酶;HPF:高倍视野;T-SPOT:结核感染T淋巴细胞检测;*P<0.001,**P<0.05,§P<0.01
2.2 脑脊液常规生化指标的临界值、灵敏度与特异度 分别获取CSF细胞总数、白细胞数、蛋白、糖、氯化物诊断结核性脑膜炎时的临界值,灵敏度与特异度,其中细胞总数与蛋白含量具有高灵敏度,白细胞数与糖含量具有高特异度。见表4。
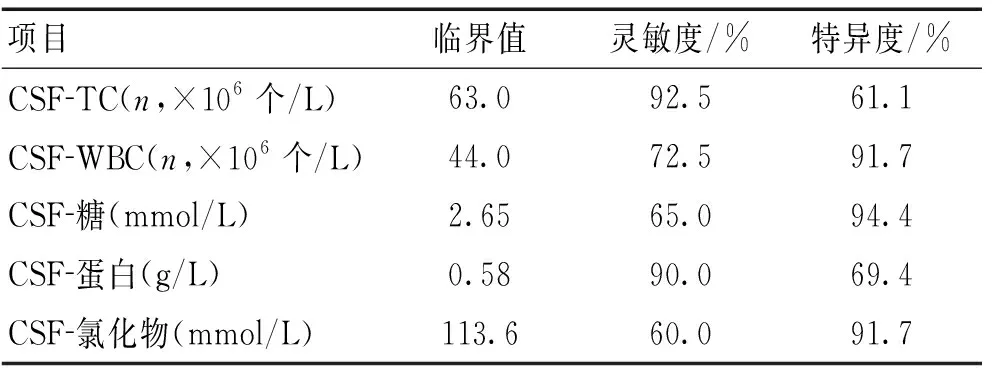
表4 脑脊液常规生化指标诊断结核性脑膜炎的临界值、灵敏度、特异度Table 4 Cut-off value,sensitivity,specificity of CSF routinebiochemical tests to diagnose tuberculous meningitis
注:CSF:脑脊液;TC:细胞总数;WBC:白细胞数
2.3 CSF-ADA与5’-NT的AUC、95%CI、临界值、灵敏度与特异度 病例组CSF-ADA显著高于对照组(P<0.001)。由ROC曲线确定的CSF-ADA的最佳临界值为4.40 U/L,AUC为0.957,灵敏度为92.5%,特异度为89%,95%CI为0.916~0.997。血清5’-NT在病例组也显着高于对照组(P<0.001)。其最佳临界值为4.85 U/L,AUC为0.840,灵敏度为95%,特异度为70%,95%CI为0.750~0.931。其中,CSF-ADA的AUC接近1,血清5’-NT的AUC大于0.8,表明其对结核性脑膜炎的高诊断价值。见表5。

表5 CSF-ADA与5’-NT的AUC、95% CI、临界值、灵敏度与特异度Table 5 The AUC,95%CI,cut-off value,sensitivity,specificity of CSF-ADA & serum 5’-NT
注:CSF-ADA:脑脊液腺苷脱氨酶;5’-NT:5’-核苷酸酶;AUC:曲线下面积;95%CI:95%可信区间;*P=0.000
2.4 CSF-ADA与血清5’-NT联合诊断结核性脑膜炎的灵敏度、特异度、PLR、NLR 将CSF-ADA与血清5’-NT联合用于结核性脑膜炎的诊断,当CSF-ADA>4.40 U/L或(和)血清5’-NT>4.85 U/L,即可诊断为结核性脑膜炎时,其灵敏度为97.5%,特异度为73.5%,阳性似然比为3.68,阴性似然比为0.03。
3 讨论
腺苷脱氨酶是一种嘌呤代谢水解酶,分布在多个脏器与组织中,主要作用于淋巴细胞、单核细胞及巨噬细胞的分化、发育与成熟。ADA在T淋巴细胞中活性高,被认为是细胞免疫的标记物[4]。布鲁氏病、疟疾、化脓性脑膜炎等患者的脑脊液可见ADA增高[12-14]。2017年,RAVIRIJ等[7]进行了一项前瞻性研究,他们指出,结核性脑膜炎患者CSF-ADA显著高于非结核性脑膜炎,当临界值为6.65 U/L时,灵敏度为85%,特异度为84%。2011年 KARSEN 等[5]人检测了91例脑膜炎患者的CSF-ADA水平,当鉴别结核性脑膜炎与非结核性脑膜炎时,确定不同的临界值,均有较高的灵敏度与特异度。在2010年纳入了380例结核性脑膜炎患者的一项荟萃分析中指出,最理想的临界值为5.3 U/L,其灵敏度与特异度均为84%,并AUC接近于1[15]。后续的多项研究均强调了ADA在结核性脑膜炎诊断中的临床价值,但尚未确定统一的临界值作为诊断标准。本次研究中,病例组的CSF-ADA明显高于对照组(P<0.001)。CSF-ADA>4.40 U/L时,灵敏度与特异度分别为92.5%,89%,高于所有其他脑脊液常规生化指标(见表5)。在本地区,当CSF-ADA>4.40 U/L时,可发现92.5%的结核性脑膜炎患者,即使在无法确定病原菌的情况下,CSF-ADA仍然可以提供早期、快速、相对准确的诊断方法并为早期抗结核治疗提供依据。结核性脑膜炎中CSF-ADA增高的病理生理机制目前尚未得到统一结论,有学者认为,ADA的升高与受结核杆菌刺激的淋巴细胞的增高有关[16]。本研究中发现,病例组脑脊液淋巴细胞较对照组明显增高,提示结核性脑膜炎脑脊液大量T淋巴细胞的活化可能与CSF-ADA的升高密切相关。CSF-ADA在结核性脑膜炎中的作用及临床价值需要更多的研究来进一步阐明与肯定。
5’-核苷酸酶(5’-NT)也作为嘌呤代谢中的限速分解酶参与免疫调节过程[17],它在人体许多组织细胞的质膜上被检测到,被认为是淋巴细胞成熟的标记物[9]。在获得性免疫缺陷病(AIDS)、严重联合免疫缺陷病(SCID)等疾病中发现5’-NT活性降低,因此被认为是细胞免疫的关键酶[18]。在本次研究中,病例组血清5’-NT明显高于对照组(P<0.001)。当血清5’-NT>4.85 U/L时,诊断结核性脑膜炎的灵敏度与特异度分别为95%、70%,因此血清5’-NT在结核性脑膜炎的诊断和鉴别诊断中也有较高的临床价值。本研究中,血清5’-NT灵敏度不仅高于CSF-ADA,而且血清5’-NT也是一项简便又直观的检测指标,因此推测血清5’-NT像ADA一样,也可以在临床上提供简单、方便、又相对准确的诊断方法。结核性脑膜炎患者血清5’-NT的升高可能由外周血结核杆菌激活免疫系统导致。2015年,BOSS 等[10]用结核分枝杆菌感染CD73(外-5’-核苷酸酶)敲基因(KO)小鼠,并与结核感染的野生型小鼠进行了比较,他们发现,CD73KO小鼠的肺部更容易发生感染,感染后第21天,CD73KO小鼠肺部病变更严重。他们首次证实了5’-NT在结核杆菌感染性疾病中的免疫作用。结核性脑膜炎的发病机制是结核分枝杆菌从外周血扩散到中枢神经系统,且免疫细胞广泛浸润[19-21]。本次研究中CSF-ADA与血清5’-NT的同时升高表明结核性脑膜炎具有全身性免疫反应。同时,病例组T-SPOT阳性率高于对照组,且37.5%结核性脑膜炎患者合并颅外结核,提示机体免疫系统的广泛激活可能。血清5’-NT在结核性脑膜炎发生发展中的作用及临床价值有待进一步研究与探讨。
本次研究联合CSF-ADA与血清5’-NT诊断结核性脑膜炎。设定CSF-ADA>4.40 U/L或(和)血清5’-NT>4.85 U/L为阳性结果,其灵敏度与特异度分别为97.5%和73.5%,即,此方法能预测97.5%的结核性脑膜炎,显著减少漏诊率。联合诊断时PLR为3.68,NLR为0.03,其中NLR<0.1,提示联合诊断能更准确的排除非结核性脑膜炎。因此,诊断结核性脑膜炎时应同时关注CSF-ADA与血清5’-NT,出现阳性结果时,应该怀疑结核性脑膜炎并早期进行干预。
本次研究发现,在全部脑脊液指标中CSF-ADA对结核性脑膜炎的诊断具有较高的临床价值。但腰椎穿刺术存在一定的风险及并发症,频繁操作有增加并发症的风险[22],腰椎穿刺禁忌的患者CSF-ADA的测定也存在一定的困难。本次研究中,血清5’-NT诊断结核性脑膜炎时的灵敏度较高。同时,由于血标本获取简单、方便、安全、可重复性高,在临床上可能更实用。但其在结核性脑膜炎发病与诊治过程中的作用尚未公认,也未得出统一结论,需要大量的探索与研究。当CSF-ADA与血清5’-NT联合诊断时,预测结核性脑膜炎的能力最高,有效避免漏诊而耽误诊治。但其特异性较低,降低了正确区分其他类型脑膜炎的能力。
在结核性脑膜炎的诊断中,CSF-ADA与血清5’-NT可起到快速、简单、相对准确的诊断作用。当CSF-ADA与血清5’-NT联合诊断结核性脑膜炎时,若任一指标升高,可怀疑结核性脑膜炎,并结合临床表现、其他脑脊液、血液学及影像学综合诊断。CSF-ADA与血清5’-NT检测简便易行,临床应用价值高,但本次研究为回顾性研究,今后需要更多的前瞻性研究来评估CSF-ADA与血清5’-NT在结核性脑膜炎中的作用及价值。
