门脉高压相关性肺动脉高压临床分析
2020-04-27张向峰张文美朱光发陈如冲
王 艳 张向峰 孙 茜 张文美 朱光发 高 杨 陈如冲
门脉高压相关性肺动脉高压(portopulmoanry hypertension,PoPH)是继发于门静脉高压的严重而少见的并发症,右心导管测定mPAP ≥25 mmHg,PVR≥240 dynes.sec/cm5且PAOP≤15 mmHg,为肺毛细血管前肺动脉高压[1-2]。门静脉高压的原因不仅限于肝硬化,也可源于非肝硬化性门体分流[3]。与之相关的肺动脉高压早期症状隐匿,且涉及多系统,容易造成临床医生的忽视。一旦进展为中重度肺动脉高压,造成右心功能不全,预后不佳[4]。本文回顾分析11 例门脉高压相关性肺动脉高压患者的临床资料,分析右心房线性指数与右心功能或肝功能之间的关系,提示门脉高压患者的随访关注点,以期提高早期诊断门脉高压相关性肺动脉高压的可能性,尽早进行右心功能的保护,改善患者预后。
对象与方法
一、研究对象
选择北京安贞医院2012 年1 月至2018 年12 月诊断为肺动脉高压的住院患者,以“肺动脉高压”和“门脉高压”或“肺动脉高压”和“肝硬化”或“肺动脉高压”和“肝炎”,或“肺动脉高压”和“脾大”等检索词对出院诊断进行筛选,共17 例患者符合检索要求,去除合并先天性心脏病、风湿性心脏瓣膜病、冠状动脉粥样硬化性心脏病、慢性阻塞性肺疾病以及无客观检查依据确定门脉高压或肝硬化的患者6 例,剩余11 例,均符合门脉高压的入选标准[1]。其中男性5 例,女性6 例,年龄47 ~74 岁,就诊时BMI 22.63±2.41 kg/m2,确诊肺动脉高压距离可追溯门脉高压诊断中位时间为5(2,11)年,跨度为0.5~19 年。所有患者除外结缔组织疾病相关性肺动脉高压、左心疾病相关性肺动脉高压、肺实质疾病及严重睡眠低通气、慢性血栓栓塞性肺动脉高压等情况。
二、分析方法
回顾分析11 例患者的临床表现、影像资料、超声心动图、实验室检查结果及转归。实验室检查包括血常规、血清生化、凝血、BNP 及动脉血气分析等。采集患者静息不吸氧状态下动脉血(包括肺动脉血样),使用ABL-800FLEX(825)全自动血气分析仪对大气环境校准后测定。使用NYHA 分级、改良呼吸困难量表(mMRC)、Child-Pugh 及MELD 等评分系统,分别评价心功能、呼吸功能和肝功能。
三、统计学方法
选用JMP 13.0 软件进行统计学分析。对连续变量资料进行Shapiro-Wilk 正态性检验,服从近似正态分布的连续变量资料以表示,偏态分布连续变量资料以M(P25,P75)表示。近似正态分布的两组连续变量数据间比较采用独立样本t 检验。采用Pearson 及Spearman 秩和相关分析方法,分别对正态分布连续变量和有序变量数据进行相关分析,相关系数以95%置信区间格式表示,P<0.05 表示有统计学差异。
结 果
一、症状及体征
11 例患者基本情况,见表1,均有活动性气短。3 例有晕厥史,1 例有肝性脑病史。5 例肝颈静脉回流征阳性,7 例伴发轻、中度双下肢水肿。合并腹腔积液者4 例,胸腔积液3 例,心包积液3 例。根据NYHA 分级、改良呼吸困难量表(mMRC)、Child-Pugh 评分系统,分别对11 人进行心功能、呼吸困难程度及肝功能分级评定,对NYHA 与mMRC 评分以及NYHA 与Child-Pugh 评分间进行Spearman 相关分析,提示前者间存在正相关(r =0.9608,95%CI[0.8460,0.9896],P<0.0001),而后者间无相关关系[r=0.2225,95%CI(-0.6128,0.6128),P>0.9999]。
二、辅助检查
1.超声心动图:11 例患者经胸心脏多普勒超声检查的主要测量值,见表2,三尖瓣反流速率(TRV)均大于2.9 m/s,据其估测sPAP 大于40 mmHg。根据所测右心房长、短径线,计算右心房面积均大于18.5 mm2。选取右心房长径,与对应体表面积相比,即为右心房线性指数。将其分别与BNP 数值及MELD 评分,进行相关分析,得出右心房线性指数与BNP 存在正相关(r =0.7930,95%CI[0.3684,0.9439],P =0.0036),且具有统计学差异,而右心房线性指数与MELD 不存在相关关系,见图1。

图1 右心房线性指数、BNP 及MELD 评分的多元相关分析,*:P<0.05

表1 POPH 患者的基本情况及临床特征(n=11)

表2 PoPH 患者超声心动图结果、MELD 评分及BNP 数值
2.胸、腹部影像检查:所有患者完成腹部超声检查,确定8 例未行脾切除的患者,存在脾大、门静脉增宽或门体分流等门脉高压表现。9 例患者完成肺动脉CT 检查,测量主肺动脉直径大于同层面主动脉直径,符合肺动脉高压改变特点,见图2,另两例行核素肺灌注通气检查,均除外肺血栓栓塞症。

图2 门脉高压相关性肺动脉高压患者胸腹部CT 表现;注:A 增粗的主肺动脉横径大于同层面升主动脉横径;B 增大的右心房(右箭头)及右心室,增粗的右肺下叶动脉(上箭头);C 缩小且比例失调的肝脏(右箭头),表明凹凸不平,增大的脾脏(左箭头);D 增粗的左肾静脉(下箭头)汇入下腔静脉(右箭头)
3.右心导管检查:3 例患者接受右心导管检查,mPAP 大于25 mmHg,根据Fick 定律计算,主要数据见表3,结果提示毛细血管前肺动脉压升高,肺循环阻力最高的患者已出现心脏指数(cardiac index,CI)显著下降。序号3 的患者完成运动心肺功能测定,峰值摄氧量11.73 ml(kg·min),占预计值百分比33.70%,VE/VCO2slope 计算值分别为51.56,为高危肺动高压患者。

表3 3 例PoPH 患者的右心导管结果
4.实验室检查:11 例患者在未吸氧静息状态下采集动脉血进行血气分析,见表4,与年龄预计值比较发现8 例存在低氧血症,其中1 例为Ⅰ型呼吸衰竭。根据公式分别计算D(A-a)O2及其年龄预计值。对实际值及预计值进行t 检验(t =3.669,P =0.0018),提示患者肺泡动脉血氧差值较预测值升高具有统计学意义,见图3。
5.治疗与转归:针对患者的原发病,维持肝脏基础病治疗。若合并右心功能失代偿引起的浆膜腔积液及下肢水肿,同时给予利尿治疗,部分患者加用洋地黄类药物强心治疗。对于动脉血气分析提示静息状态下存在低氧血症的患者,给予单纯氧疗,合并呼吸衰竭者,给予机械通气治疗。经右心导管检查确定肺动脉高压的患者,维持口服磷酸二酯酶抑制剂和/或内皮素受体拮抗剂治疗。入院超声心动图右心房线性指数大于4.0 mm/m2,且BNP 大于1 500 pg/ml 的两例患者,在院内去世。进行右心导管检查的3 名患者电话随访至今。其余患者失访。
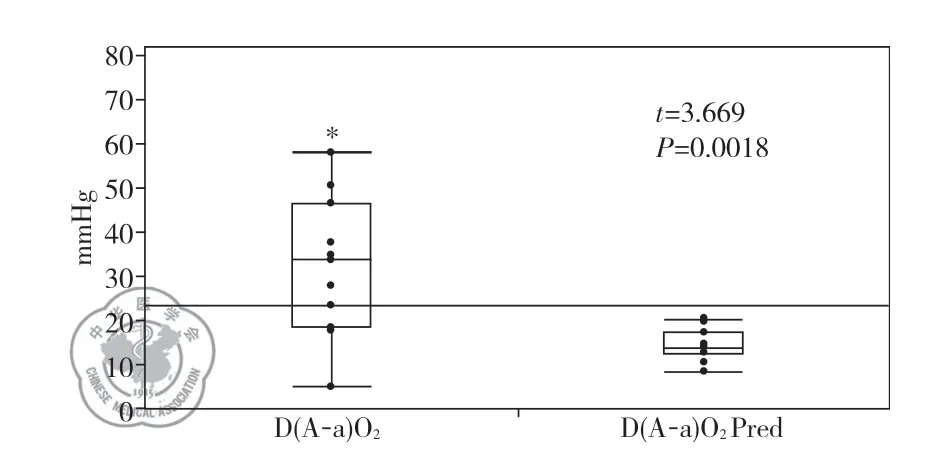
图3 肺泡血氧梯度t 检验箱式图;注:D(A-a)O2:肺泡动脉血氧差值,D(A-a)O2 Pred:肺泡动脉血氧差值预计值;*:二者存在统计学差异

表4 POPH 患者动脉血气分析结果(n=11)
讨 论
PoPH 是相对少见的疾病,门静脉高压是发生PoPH 的前提和基础。确切的PoPH 的发病率仍不清楚,近年统计其发病率范围在1%~10%[5-6]。我国也缺少相应的流行病学资料,一项仅纳入病毒性肝炎肝硬化门脉高压患者的研究表明,进展为肺动脉高压的时间跨度在2~15 年间[7]。
目前,门脉高压相关性肺动脉高压的发病机制仍未阐明,研究结果提示,以门静脉高压的发生为起点,伴或不伴肝硬化,可能出现以下病理生理改变:其一,肝硬化或门体分流造成促血管收缩的细胞因子与促血管舒张的细胞因子间的作用失衡[8-9];其二,肝脏滤过代谢能力下降,引起进一步造成循环中来源于肠道微生物的内毒素水平升高,体内炎症水平上调[10-11];其三,体循环阻力的下降和心排量的增加,导致的高动力性循环造成血管剪切力增加[12]。归结以上三组并行的病理生理改变及其下游可能伴发的遗传倾向性、雌激素信号传导通路异常、毒素暴露和自身免疫激活等因素,最终导致肺小动脉内皮功能失调和局部炎症的发生,从而造成肺血管重构、肺循环阻力增加和肺动脉压力升高[13-14]。PoPH 组织病理改变与特发性PAH 相类似,主要累及小动脉和细小动脉,表现为血管内皮细胞增生、向心性内膜纤维化、动脉丛集性改变以及原位血栓形成[15-16]。近期的一项突破性研究发现,相对于健康人群和其他组别肺动脉高压患者,参与血管内皮功能保护作用的血清BMP9 浓度在PoPH 患者中明显下调,其下游信号系统,是PoPH 发生的重要信号调节通路[17]。
基于上述病理生理改变,PoPH 患者的临床表现,主要包括肝功能不全及门脉高压症候群、右心功能不全症候群以及来源于肺血管异常导致的肺通气及换气功能异常。应予重视的是60%发现合并肺动脉高压的患者症状多隐匿,下肢水肿易被视为肝功能不全的表现。多数患者存在进行性活动耐力下降,少部分患者可出现晕厥。对应出现颈静脉充盈、三尖瓣听诊区收缩期杂音等体征。此外,PoPH 患者也会出现低血氧症,引起PoPH 低氧的原因更多的是肺通气/灌注比失调,不同于肝肺综合征存在的严重肺内分流[18]。
PoPH 诊断虽以右心导管检查为金标准,但经胸超声心动图在肺动脉高压和右心功能不全诊断方面具有便捷准确的特点,应用于门脉高压患者的随访中,对初筛PoPH 诊断具有较高的敏感性和阴性预计值[19-20]。右心房径线的测量为常规测量指标,可以反应早期的右心室功能下降,经体表面积计算矫正的线性指数同年龄、性别无关,而且在肺动脉高压人群中具有很高的预后价值,可以作为评价右心功能的指标[21-23]。
改善症状,为患者创造条件接受肝移植,延长生命并改善生活质量为PoPH 的治疗策略。非手术治疗包括以强心、利尿、补充氧疗为核心的一般治疗原则,和以降肺动脉压力为目的的靶向治疗。限于肝功能,许多靶向药物RCT 研究均排除了PoPH 患者,导致缺乏高级别临床试验证据。研究显示近年纳入PoPH 患者的药物试验,共计16 项,涉及磷酸二酯酶-5 抑制剂、前列环素类似物、内皮素受体拮抗剂三大类药物,结果显示患者无论在临床症状,还是在血流动力学方面,均有显著改善,且验证了用药安全性[24-25]。但上述研究未包括使用鸟苷酸环化酶刺激物(利奥西胍)的PATENT-1 研究,它是目前涉及PoPH 证据等级最高的临床药物试验,证实13 例患者治疗有效[26]。因此,2015 版ESC/ERS 肺动脉高压指南推荐PoPH 患者应用上述类别药物[1]。
在手术适应证选择方面,不同于肝肺综合征,肝移植手术不能逆转肺动脉高压,中重度肺动脉高压是肝移植的相对禁忌证。术前mPAP <35 mmHg 且PVR <400 dynes/sec/cm5的患者,手术成 功 率较高[27]。对于术前不能满足上述标准的患者,接受降肺动脉压力药物治疗并达标后进行肝脏移植手术,可以改善预后[28-29]。
本组涉及的11 例门脉高压相关性肺动脉高压患者,就诊时已有不同程度的右心功能不全、运动性呼吸困难及肝功能不全等表现,分别将患者的心功能NYHA 分级、mMRC 呼吸困难量表及肝功能Child-Pugh 分级原始分值进行相关分析,发现心功能严重程度与呼吸困难程度正相关,而与肝脏功能间无显著相关。进一步分析发现,超声心动图中反应右心房前负荷和右心功能的右心房线性指数与血浆BNP 水平呈正相关关系,而与反应终末期肝功能的MELD 评分无显著相关,与文献报道一致[30]。此外,所有患者在未吸氧的静息状态下,动脉血气结果均提示不同程度的氧分压下降,计算D(A-a)O2值,与年龄预计值进行比较,发现计算数值显著升高,二者具有显著性差异,说明所有患者均存在V/Q 比失调导致的缺氧,符合PoPH 肺血管的病理改变。
有2 例患者在院内死亡,其NYHA 分级分别为Ⅲ级和Ⅳ级,后者在入院前已经服用西地那非3 个月余,在出现肺动脉高压危象时接受了吸入性伊洛前列素治疗,但最终死亡。另有NYHA 分级在Ⅲ级以上的3 例,没有接受靶向药物治疗,最终失访。而NYHA 分级在Ⅱ级以下的6 例中,3 例接受右心导管检查,并开始磷酸二酯酶5 抑制剂和/或内皮素受体拮抗剂的治疗,随访至今。其余3 例失访。
综上所述,PoPH 继发于肝脏疾病,累及肺血管,具有学科交叉性,且临床过程隐匿,早期易漏诊。通过对11 例患者的临床资料进行分析,提示临床医师对于门脉高压相关肺动脉高压的疾病严重程度评估,不能仅限于肝脏功能指标,而应同时重视评价心肺血管的指标。在实践中提高对PoPH 的认识程度,重视超声心动在筛查肺动脉高压、评价右心功能方面的作用。尽早干预,延长患者生命,改善生活质量。
