路径化疼痛管理在脊柱手术患者中的应用研究*
2020-04-25杨显珠傅声帆FUShengfan黄孔阳HUANGKongyang
□ 杨显珠 傅声帆 FU Sheng-fan 黄孔阳 HUANG Kong-yang
术后疼痛是患者术后常见的主诉之一,主要是手术对人体造成创伤(包括组织创伤和神经创伤)后产生的急性疼痛,集中在术后48 小时,导致一系列生理和心理反应[1-2]。虽然,对疼痛机制的研究和管理不断发展。但是,疼痛控制不良的状况在患者中仍旧存在,并导致不良的临床结局[3]。如:恢复时间延长、下床活动延迟、并发症发生率及住院时间增加等,由急性疼痛转变为慢性疼痛的患者比例可达50%[4],严重影响其术后远期生活质量。因此,有效控制术后疼痛是一个亟待解决的问题[5]。在脊柱手术术后护理中,如何实施有效的疼痛管理,是一项重要内容。本研究探索应用路径化疼痛管理方法对脊柱手术患者进行术后疼痛管理,并观察其临床效果。
资料与方法
1.患者一般情况。本研究选取2018 年1 月至2019 年1 月在我院行脊柱手术的住院患者。采用随机数字表法,将其分为观察组和对照组各33 例。对照组男性16 例,女性17 例,平均年龄58.43±4.21 岁。观察组男性19 例,女性14 例,平均年龄58.90±4.34 岁。两组患者一般情况比较无统计学差异(p>0.05),具有可比性。见表1。
患者纳入标准:(1)肝肾功能及凝血功能正常;(2)无药物过敏史或慢性疼痛史;(3)具备正常的语言交流能力。排除标准:(1)患有中重度心脑血管疾病;(2)糖尿病血糖严重控制不良;(3) 术前用过阿片类药物或非甾体抗炎止痛药。所有患者均采用相同的麻醉方式。患者自愿加入本研究,并签署知情同意书。
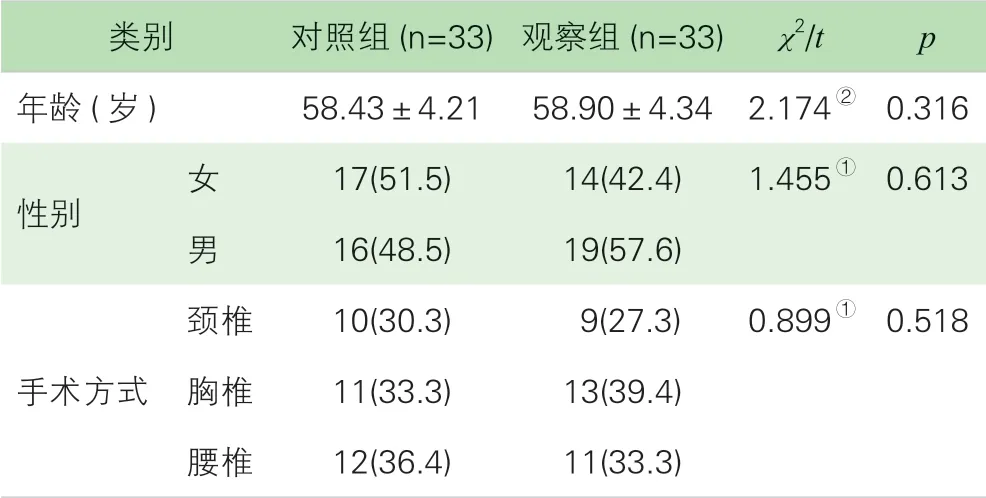
表1 患者一般情况
2.研究方法。将2018 年1 月至6 月住院患者作为对照组,实施常规护理,采用简明疼痛评估量表[6],评估患者疼痛情况,每日1次。若患者主诉疼痛时,立刻进行评估,当疼痛评分>4分时,给予针对性的止痛治疗。2018 年7 月进行路径化疼痛管理知识培训,培训结束后考核合格者,方可纳入干预团队。将2018 年8 月至2019 年1 月住院患者作为观察组,实施路径化疼痛管理,详细内容如下:
2.1 组建疼痛管理小组。小组成员由5 名骨科护理人员(护龄10 年及以上),2 名疼痛专科护士(经过专业化培训并取得合格证书),2 名康复科医师,1 名骨科医师组成。小组工作职责:由小组成员共同研究构建疼痛管理路径,根据患者术后疼痛情况和疗效及时进行分析,调整并执行治疗方案。
2.2 构建疼痛管理路径。参照认知行为疗法,根据脊柱手术术后疼痛特点,构建疼痛管理路径并制作成表格。由小组成员及责任护士按照表格内容逐一实施,执行者完成后签名。若未执行,写明原因并采取相应措施。
2.3 实施疼痛管理路径的内容及方法。(1)患者入院第1天,评估其对疼痛的认知情况,并针对性的进行疼痛教育,教会患者使用简明疼痛评估量表,着重强调患者本人是疼痛的直接承受者,强调主动参与路径化疼痛管理的重要性。(2)入院第2天至手术前1天,进一步对患者进行术后疼痛教育,介绍常用的镇痛方法,如药物、非药物治疗,并解答患者提出的问题。有针对性地对其进行心理干预,减轻害怕、恐惧等负性情绪。(3)手术当天,告知患者自控镇痛的相关知识及方法,若NRS 评分大于4分,须立即通知医护人员采取镇痛措施。观察患者用药物效果及不良反应,若发生药物不良反应,积极进行处理,并评估患者生命体征。(4)术后第一天,小组成员每隔2 小时评估患者的疼痛情况,根据评估结果,实施个体化的疼痛分级管理。术后使用镇痛泵的患者,每班对镇痛泵的效果进行评估,直至镇痛泵用完,并根据评估结果记录分值。(5)术后第2 天,对疼痛分值高的患者及时进行复评。主要实施非药物镇痛[7],如:心理护理,辅助物理疗法(冷敷),根据病情协助调整合理的舒适体位,若患者疼痛未缓解,则联合药物止痛。(6)术后第3天至出院前1天。NRS 评分<3 分的患者,主要以非药物镇痛;4 ~6 分的患者,采用非药物镇痛并结合口服镇痛药物;>6 分,采用直肠给药,如吲哚美辛栓剂,给予肌注或静脉滴注镇痛药物,若静脉给药,给药后15 分钟,再次评估患者疼痛情况,肌肉或皮下注射30 分钟后,再次进行评估,口服止痛药后1 小时再次评估,并记录评估结果。(7)实施路径化疼痛管理的同时开展术后功能锻炼。第一阶段,即术前1 ~2 天,患者观看术后功能锻炼视频两次;第二阶段,即术后患者病情许可的情况下,抬高床头观看两次术后功能锻炼视频;第三阶段,即术后离床活动前,针对功能锻炼,观看一次常用骨科支具及辅助工具的应用视频。
2.4 疼痛管理记录与监督。将疼痛管理记录单挂在患者床头,标注已实施的路径化疼痛管理条目,红笔标注未落实的条目及原因。疼痛管理小组成员跟踪检查,分析未落实条目的原因,并加以解决。患者若出现镇痛药的不良反应,如:恶心呕吐,可用护胃药,镇痛药物应餐后服用等,以降低胃肠道反应。
3.观察指标与评价
3.1 采用NRS 评估患者术后3 天及出院时疼痛程度,每日多次评估的患者,取疼痛平均分。“7 ~10 分及以上”为重度疼痛,“4 ~6 分”为中度疼痛,“小于3 分”为轻度疼痛,“0 分”为无痛。
3.2 采用医院自编住院患者对疼痛管理满意度问卷,内容主要包括:医护人员对患者疼痛主诉的反应、术后镇痛效果,术后疼痛相关知识宣教等共10 个条目。每个条目分值为0 ~10 分,总计100 分。总分≥80 分为满意,<80 分为不满意。患者对疼痛管理满意度=满意人数/患者总人数×100%。
3.3 患者功能锻炼依从率,内容包括:是否按照锻炼频率进行锻炼、是否按照锻炼方法锻炼、是否主动锻炼、是否按量完成锻炼。患者功能锻炼依从性:每个患者拥有自己的功能锻炼依从性调查表(包含功能锻炼的四项内容,全部选择是即为患者依从,有一项及以上选择否即为不依从),由小组成员负责监督记录,出院时进行功能锻炼依从性评估。患者功能锻炼依从率=功能锻炼依从人数/患者总人数×100%。
3.4 两组患者对镇痛药物不良反应发生率比较。观察并记录患者对镇痛药物的不良反应,如:头晕头痛、恶心呕吐、嗜睡等。
4.统计学方法。采用SPSS17.0 软件进行数据分析。计数资料用率和百分比表示,采用χ2检验;计量资料用(x±s)表示,采用t 检验,以p<0.05 表示差异具有统计学意义。
结果
1.两组患者术后疼痛评分比较。实施路径化疼痛管理后,随着时间的推移,观察组患者的疼痛程度评分在术后第1 天、第2 天、第3 天及出院时均低于对照组,差异具有统计学意义(p<0.05)。见表1。
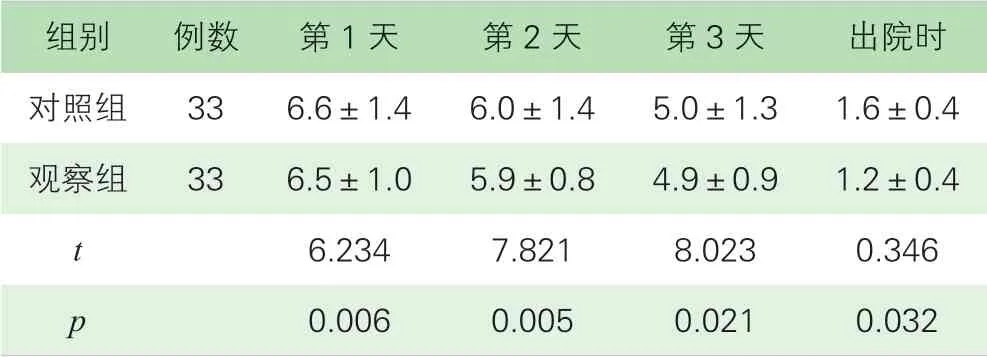
表1 患者术后不同时间点疼痛评分
2.两组患者对疼痛管理满意度比较。实施路径化疼痛管理后,观察组对疼痛管理满意度显著高于对照组,差异具有统计学意义(p<0.05)。见表2。

表2 患者对疼痛管理满意度
3.两组患者镇痛药物不良反应发生率比较。观察组患者镇痛药物不良反应发生率低于对照组,差异具有统计学意义(p<0.05)。见表3。
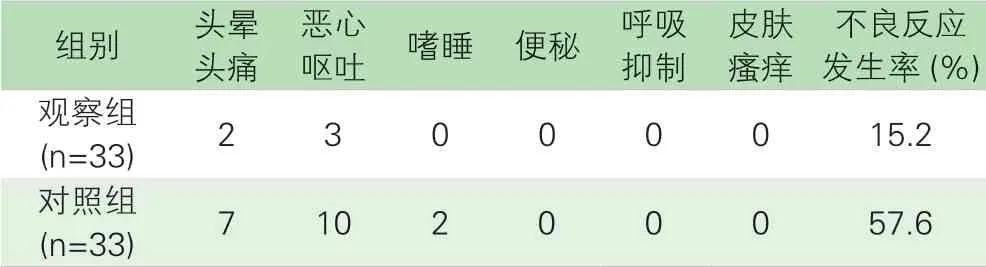
表3 患者镇痛药物不良反应发生率
4.两组患者功能锻炼依从率比较。观察组患者术后功能锻炼依从率显著高于对照组,差异具备统计学意义(p<0.05)。见表4。

表4 患者功能锻炼依从率
注:χ2=7.881,p<0.001
讨论
以往的疼痛常规管理模式,护理人员只是单一执行医嘱,由于患者缺乏疼痛知识,态度和行为消极被动,有碍患者术后功能恢复[8]。路径化疼痛管理与疼痛常规管理模式比较具有以下的优势:责任护士按照疼痛管理路径表的内容,对术后患者进行疼痛评估、疼痛健康教育、密切观察患者术后疼痛情况及功能锻炼的依从性。从以前被动机械的护理转变为主动有计划的护理,提高了对患者疼痛管理的效果。同时,避免由于缺乏护理经验或护理滞后造成的失误,及时有效减轻患者的痛苦,具有操作性较强的特点。
本研究对观察组患者采用路径化疼痛管理,从患者入院到术前一天,通过讲解手术相关知识、疼痛相关知识、心理护理,减轻患者因手术引起的负性情绪,促使医患之间构建和谐信任关系,促进医疗护理工作的开展[9]。制定路径化疼痛管理表,每天该做什么、怎么做均有明确规定。手术当天,患者掌握自控镇痛的方法可减轻术后疼痛,为早期功能锻炼奠定基础;同时,依据患者主诉及时调整疼痛管理方案,提高了患者应对疼痛及开展功能锻炼的信心与决心;术后第三天至出院前一天,进一步实施路径化疼痛管理,患者根据自身的治疗护理情况,积极配合医护人员实施疼痛管理及评估功能锻炼依从性。
本研究结果表明,观察组疼痛评分,镇痛药物的不良反应(如头晕头痛、恶心呕吐等)发生率显著低于对照组;对于术后患者而言,为保证和巩固手术效果,促使功能恢复,预防术后并发症,进行康复功能锻炼十分必要。观察组患者功能锻炼依从率及对疼痛管理满意度均显著高于对照组。提示,实施路径化疼痛管理能提高镇痛效果,有益于患者积极配合医护人员有效进行疼痛管理,为功能锻炼奠定基础。使患者的住院时间缩短,经济负担减轻,提高了对疼痛管理满意度[10]。
患者的术后疼痛受到多种因素影响且疼痛程度也各不相同[11-12],减轻、缓解疼痛的方法需要全方位多样化。疼痛管理小组成员通过评估患者疼痛情况,制定个性化疼痛管理方案,能够提高疼痛管理的有效性,体现出路径化疼痛管理的优势。
综上所述,实施路径化疼痛管理有益于提高患者的术后镇痛效果,降低不良反应发生率,提高功能锻炼依从率,提高对疼痛管理的满意度,促进患者康复。
鉴于本研究选取的样本较为单一,纳入样本量相对较少,未对患者进行后续追踪随访等问题,建议下一步研究,选取多中心及扩大样本量,并追踪随访远期效果,为实施路径化疼痛管理方案提供更多科学的客观的支持。
