囊袋减张辅助吲哚菁绿前囊膜染色在白色膨胀期白内障中的应用
2020-04-22王丽雯宋建邹吉新
王丽雯 宋建 邹吉新
白内障是全球致盲眼病之一,超声乳化白内障摘出联合人工晶状体植入术是目前安全有效的治疗手段。白内障术中有效的连续环形撕囊(continuous curvilinear capsulorhexis,CCC)是避免术中术后并发症发生的关键。白内障进入膨胀期时,晶状体皮质膨胀,前房变浅,晶状体囊袋内压力增加,囊袋张力加大;当晶状体完全白色混浊,手术中无法窥及眼底视网膜红光反射,前囊膜定位不清时,术者在撕囊过程中无法明确囊膜的撕裂范围及走向,导致囊膜撕裂向晶状体赤道部放射,增加术中风险与术后并发症的发生率。为此,有学者提出采用前囊膜活性染色剂增加前囊膜的可见度,辅助CCC顺利进行[1]。吲哚菁绿对前囊膜染色能有效辅助一些难度高的白内障手术顺利完成CCC及超声乳化过程[2],而囊袋减张撕囊法可顺利完成CCC[3]。通过查阅大量国内外文献及研究,对比膨胀期白内障手术囊袋减张联合前囊膜染色组与常规前囊膜未染色组的研究较多,而囊袋减张撕囊法辅助吲哚菁绿前囊膜染色与单纯吲哚菁绿前囊膜染色CCC对比的研究较少,本研究比较囊袋减张撕囊法辅助吲哚菁绿前囊膜染色在手术中的应用,为临床眼科医师提供理论指导。
1 资料与方法
1.1 一般资料收集2018年1月至7月于大连市第三人民医院眼科白内障中心行白内障超声乳化摘出联合人工晶状体植入术的白色膨胀期白内障患者112例(112眼),排除合并眼部其他病变及有手术史的患者22例(22眼)。最终纳入90例(90眼)。其中男52 例,女38例,年龄(72.32±6.49)岁。本研究经本院伦理委员会批准同意,患者及家属均签署知情同意书。
1.2 手术方法依据手术方式的不同将患者分为囊袋减张撕囊法辅助吲哚菁绿前囊膜染色组(A组)和单纯吲哚菁绿前囊膜染色CCC组(B组),全部手术均为同一高年资医师完成。手术具体操作:常规消毒,麻醉;2点钟位做角膜侧切口,前房注入灭菌气泡及少许黏弹剂,取适量5 g·L-1吲哚菁绿(丹东医创药业有限责任公司)行前囊膜染色,前房再次注入适量黏弹剂,做透明角膜切口;A组患者将1 mL注射器针头通过侧切口进入前房,轻轻划开前囊膜约1 mm,抽取部分液化的晶状体皮质,见晶状体中央前囊膜呈圆形凹陷状,拔出注射器。两组患者分别CCC撕囊,继而行白内障超声乳化吸出,植入美国USIOL-868UV非球面人工晶状体(A=117.5)。
1.3 随访术后1 d、7 d、1个月及3个月记录各组患者的最佳矫正视力(best corrected visual acuity,BCVA)、角膜内皮细胞密度(corneal endothelial denisty,CED)差值(△CED=术前CED-术后CED)以及术中术后并发症情况。其中,视力采用标准对数远视力表检查,CED使用日本TOPCON-SP.3000P角膜内皮细胞计进行,测量3次取平均值记录。末次随访时,复方托吡卡胺滴眼液散瞳后使用电脑验光仪 (RM8800,日本TOPCON)连续测量3次,取3次等效球镜度数的平均值为实际术后屈光度,并与前3次随访结果比较,观察有无远视漂移,即远视化。
1.4 统计学处理数据均采用SPSS 25.0进行统计学分析。计量资料采用均数±标准差表示,两组比较采用独立样本t检验,计数资料采用卡方χ2检验。检验水准:α=0.05。
2 结果
2.1 一般临床资料A组45例患者,男24例,女21例,年龄(72.07±6.07)岁;B组45例患者,男28例,女17例,年龄(72.58±6.95)岁;两组性别比例、年龄相比差异均无统计学意义(均为P>0.05)。
2.2 术中情况术中,A组1例、B组12例撕囊直径未达5.0 mm,A组1例、B组17例未达到CCC,A组1例、B组8例出现后囊膜破裂及玻璃体溢出,两组上述并发症发生的比例相比差异均有统计学意义(P=0.020、0.015、0.000)。
2.3 术后情况术后1 d、7 d、1个月、3个月时,两组间BCVA、△CED相比差异均无统计学意义(均为P>0.05)。见表1和表2。
表1 两组患者的术后BCVA
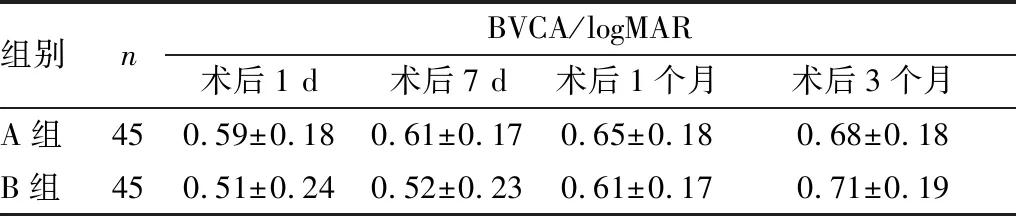
组别nBVCA/logMAR术后1 d 术后7 d术后1个月术后3个月A组450.59±0.180.61±0.170.65±0.180.68±0.18B组450.51±0.240.52±0.230.61±0.170.71±0.19
表2 两组患者的术后△CED
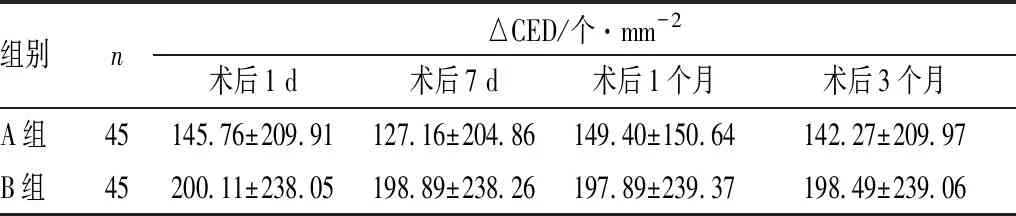
组别n△CED/个·mm-2术后1 d 术后7 d术后1个月术后3个月A组45145.76±209.91127.16±204.86149.40±150.64142.27±209.97B组45200.11±238.05198.89±238.26197.89±239.37198.49±239.06
2.4 术后并发症末次随访时,A组1例、B组7例发生囊袋收缩,A组2例、B组8例发生后囊膜皱褶;A组3例、B组10例发生BCVA远视化,两组上述并发症发生的比例相比差异均有统计学意义(P=0.029、0.045、0.034)。
3 讨论
随着当今医疗水平的飞速发展,白内障超声乳化摘出联合人工晶状体植入术已成为治疗白内障的可靠方式,白内障的致盲率已明显下降。白内障术中CCC是手术的关键步骤。成功的CCC是指前囊撕开光滑、连续,没有锯齿状或撕裂状豁口,前囊膜缘的完整性得以保持[4]。此外,CCC具有有效减少前囊放射状撕裂发生,保持人工晶状体在囊袋内固定,减少人工晶状体植入囊袋后位置偏斜等优点[5]。
膨胀期白内障又称为未成熟期白内障,这个时期白内障的特点决定了手术的难度加大。白色膨胀期白内障晶状体皮质呈白色混浊,干扰了手术医师的判断,前囊膜染色技术很大程度上填补了空白。吲哚菁绿晶状体前囊膜染色提高了白色膨胀期白内障患者超声乳化吸出术的成功率,前房内使用吲哚菁绿安全、可靠[6],为手术染色剂的理想选择。另外,白色膨胀期白内障,不但晶状体皮质混浊明显,而且晶状体囊袋内张力由于晶状体体积增大而不同程度增加,若只单纯进行吲哚菁绿前囊膜染色,而未进行前囊减张,术中撕囊时很容易造成囊膜撕裂,并向赤道部方向放射,造成后囊膜破裂,玻璃体溢出,导致后房压力增大,人工晶状体植入困难或偏位。本研究中,B组操作的后囊膜破裂及玻璃体溢出例数明显多于A组,手术操作时间加长,患者术后反应加重,恢复时间长。不理想的CCC会导致术后囊袋皱缩,或者增加后发性白内障发生的可能;并且在植入光学直径为6.0 mm的人工晶状体时,若撕囊直径控制在 5.0~6.0 mm,则术后晶状体前囊膜混浊程度、撕囊区面积缩小率及后发性白内障的发生率均较小。白内障摘出术中,5.0~6.0 mm是最佳的撕囊直径[7]。本研究中,B组术中未达到理想CCC的例数远高于A组,这足以证明手术方式对手术操作的准确性起着至关重要的作用。
囊袋收缩是白内障环形撕囊手术后期的主要并发症,由于残存的晶状体上皮细胞增生、化生,引起晶状体前囊膜纤维化,撕囊面积缩小,后囊膜皱褶及人工晶状体移位等,极易导致患者视力下降、眩光、对比敏感度降低[8]。囊袋收缩通常表现为晶状体囊膜及囊膜口不同程度的缩小,严重者前囊口可以完全闭合[9]。白内障手术创伤、人工晶状体植入术后炎症反应、血-房水屏障及血-视网膜屏障的破坏及人工晶状体材料的刺激等因素,均可能刺激残留于撕囊口的晶状体上皮细胞产生大量细胞外基质(主要为胶原纤维),晶状体上皮细胞增生、化生和转分化,最终导致囊膜皱缩,后囊膜混浊,从而引起一系列并发症发生[10]。Spang等[11]通过组织病理学分析认为,前囊膜的收缩主要是由于存在纤维化生的晶状体上皮细胞内的肌动蛋白丝作用,而患眼的悬韧带又相对较薄引起。此外,囊袋收缩,前囊口缩小,人工晶状体袢卷曲,人工晶状体中心向后移,会造成患者视力向远视漂移,影响视觉质量[12]。本研究中,B组术中、术后并发症均较A组明显增多,说明A组术式更安全。
总之,囊袋减张辅助前囊膜染色的手术方式相对于单纯吲哚菁绿前囊膜染色辅助撕囊法而言,虽然耗时增加,但是更加安全,能够更好地维持囊袋内稳定的张力,维持了大小合适、边缘光滑的前囊膜,后囊膜破裂发生率减小,是一项安全、有效的手术技术。
