区域协同救治体系对急性ST段抬高型心肌梗死患者救治效率和短期预后的影响
2020-04-21曹梦珠乔增勇
曹梦珠,乔增勇
急性心肌梗死目前首选治疗方法为经皮冠状动脉介入 治 疗(percutaneous coronary intervention,PCI), 近年来急性ST段抬高型心肌梗死(ST-segment elevation myocardial infarction,STEMI)患者直接 PCI的比例明显升高,但死亡率未见下降,仍呈上升趋势[1]。STEMI预后与发病至球囊扩张时间(S2B)呈负相关,首次医疗接触至球囊扩张时间(FMC2B)延迟超过60 min,死亡率明显增加[2],进医院大门至球囊扩张时间(D2B)控制在60 min内,可明显降低心肌梗死30 d和1年的死亡率[3]。目前我国的STEMI救治效率较低,早期再灌注治疗比例低,常因救治延误导致患者总缺血时间延长。建立胸痛中心快速鉴别胸痛患者、及时准确诊断、快速分诊和转运、尽快再灌注治疗,是提高STEMI患者抢救成功率的有效手段。目前,上海交通大学附属第六人民医院南院与区域内二级医院、社区卫生服务中心及120主动对接,共同建立区域协同救治体系,不断优化院内外就诊流程,实现了STEMI患者院前诊断和快速转诊。本研究回顾性分析了区域协同救治体系对STEMI患者救治效率和短期预后的影响,并探讨目前存在的问题及持续改进方向,以指导后期实践。
1 对象与方法
1.1 研究对象 数据来源于中国胸痛中心数据填报平台(http://data.chinacpc.org)和上海交通大学附属第六人民医院南院胸痛中心的护理记录、患者的住院病历信息。入选对象为至上海交通大学附属第六人民医院南院就诊的STEMI患者,以2017年4月—2018年3月区域协同救治体系运行前的84例为对照组,以2018年4月—2019年3月区域协同救治体系运行后的122例为研究组。所有患者术前服用阿司匹林300 mg、替格瑞洛180 mg或氯吡格雷300 mg进行抗血小板治疗,并行急诊PCI。STEMI的诊断标准为:(1)典型急性心肌缺血相关的临床表现持续时间≥20 min;(2)心电图检查至少2个相应导联ST段抬高>0.1 mV,包括仅有avR导联ST段抬高的心肌梗死和/或新出现的束支传导阻滞;(3)心肌酶学指标升高。符合以上3条中的至少2条,或者有典型胸痛且持续不缓解者可诊断为STEMI[4]。排除标准:(1)胸痛时间>12 h;(2)2型/3型/4a型/5型急性心肌梗死;(3)患者家属拒绝急诊PCI;(4)合并急性胸创伤、心肌炎、应激性心肌病等。本研究经上海交通大学附属第六人民医院南院伦理委员会批准。
1.2 研究方法
1.2.1 急诊救治流程 区域协同救治系统运行前,首诊和非首诊上海交通大学附属第六人民医院南院的胸痛患者均按医院常规急诊救治:由急诊科分诊接诊,完成心电图、快速肌钙蛋白及常规实验室检查,请心内科专科医师会诊,怀疑心肌梗死患者,家属签字同意后,启动导管室,急诊行PCI,再收入冠心病重症监护室(coronary care unit,CCU)。
区域协同救治系统的运行参照中国胸痛中心认证的标准[5],基本模式是上海交通大学附属第六人民医院南院与区域内二级医院、社区卫生服务中心及120签约并建立区域协同体系,为所有急性胸痛患者制定并实施统一的标准诊治流程。对于首诊上海交通大学附属第六人民医院南院的胸痛患者,急诊室10 min内完成心电图检查,20 min内完成床旁快速肌钙蛋白测定并获取报告,心电图表现为心肌梗死、快速肌钙蛋白升高、胸痛持续不缓解,以上条件满足任意一项,即刻请心内科专科医师会诊,确诊后经由家属或患者本人签署同意书,一键启动导管室,直接行PCI术后再收入CCU治疗。对于首诊为非PCI医院,胸痛患者院前完成心电图,并上传至胸痛中心微信群,由心内科专科医师开具诊断和治疗方案,怀疑心肌梗死患者立即转至上海交通大学附属第六人民医院南院,并联系家属知情同意PCI手术,一键启动导管室,完成直接PCI术后再收入CCU治疗。
1.2.2 观察指标 (1)纳入者的基线指标,包括:性别、年龄、冠心病史、既往PCI史、脑梗死史、梗死前心绞痛史、高血压史、糖尿病史、吸烟史、肌钙蛋白I、B型利钠肽(BNP)、低密度脂蛋白胆固醇、总胆固醇、三酰甘油、罪犯血管分布等。(2)救治效率指标,包括:发病至首次医疗接触时间(S-FMC)、FMC2B、S2B、D2B,FMC2B达标率(以≤120 min为达标[5])、D2B达标率(以≤90 min为达标[5]),以及院前通过微信传输心电图情况、来院方式等。(3)短期预后指标,包括:患者住院期间的Killip分级和不良心血管事件发生情况,其中不良心血管事件包括心力衰竭、恶性心律失常、心脏破裂及死亡。
1.3 统计学方法 采用SPSS 21.0统计软件进行统计学分析。计数资料以相对数表示,两组间比较采用χ2检验;等级资料比较采用Mann-Whitney U检验;呈正态分布的计量资料以(x ±s)表示,两组间比较采用独立样本t检验;呈非正态分布的计量资料以中位数(四分位数间距)〔M(QR)〕表示,组间比较采用Wilcoxon秩和检验;变量间的相关性分析采用Spearman秩相关。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般临床资料比较 两组性别、年龄、冠心病史、既往PCI史、脑梗死史、梗死前心绞痛史、高血压史、糖尿病史、吸烟史、BNP、低密度脂蛋白胆固醇、总胆固醇、三酰甘油及罪犯血管分布情况比较,差异无统计意义(P>0.05);研究组肌钙蛋白I低于对照组,差异有统计学意义(P<0.05,见表1)。
2.2 两组患者救治效率比较 研究组S-FMC、FMC2B、S2B、D2B短于对照组,FMC2B达标率、D2B达标率、非PCI医院转院且微信传输心电图者占比、微信传输心电图者占比高于对照组,差异有统计学意义(P<0.05);两组来院方式比较,差异有统计学意义(P<0.05);两组直接呼叫救护车来院且微信传输心电图者占比比较,差异无统计学意义(P>0.05,见表2)。
2.3 患者救治时间与S2B的相关性分析 S-FMC、FMC2B与 S2B呈 正 相 关〔rs=0.947,95%CI(0.924,0.963),P<0.001;rs=0.496,95%CI(0.381,0.591),P<0.001〕。分析不同来院方式患者救治时间与S2B的相关性:自行来院者、直接呼叫救护车来院者的S-FMC、FMC2B、D2B与S2B呈正相关(P<0.05),非PCI医院转院者S-FMC、FMC2B与S2B呈正相关(P<0.05,见表3)。
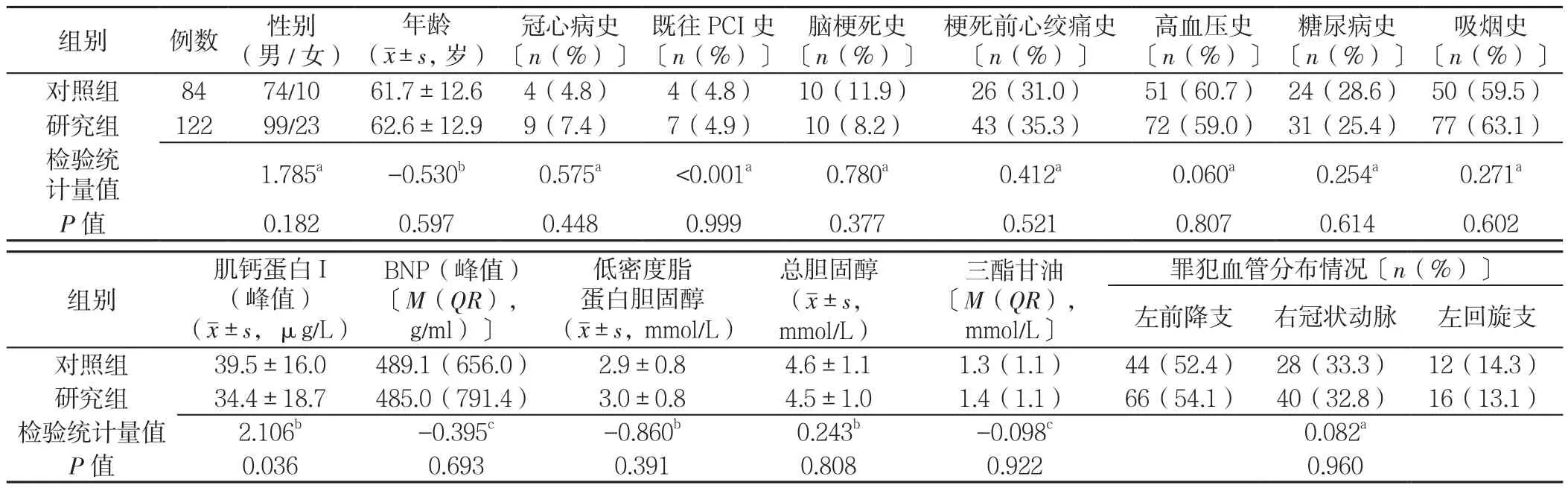
表1 两组患者一般临床资料比较Table 1 Comparison of general clinical data between two groups
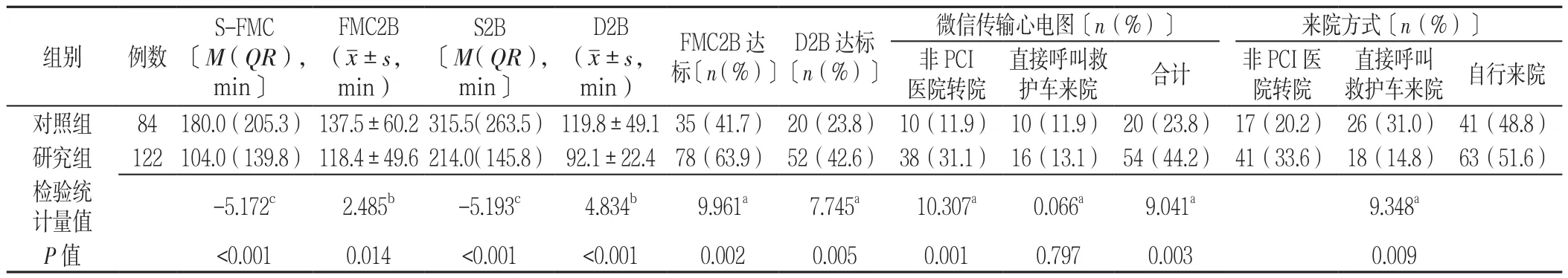
表2 两组患者救治效率比较Table 2 Comparison of treatment efficiency between two groups
2.4 两组患者短期预后比较 对照组中,3例心源性休克合并恶性心律失常经抢救无效死亡;研究组中,2例心脏破裂合并恶性心律失常抢救无效死亡,2例心源性休克合并恶性心律失常抢救无效死亡。两组中7例死亡患者均为急性前壁心肌梗死。另外,研究组5例心源性休克行主动脉内球囊反搏术者中,1例合并心脏破裂和恶性心律失常死亡,4例经治疗好转出院。两组救治后的Killip分级比较,差异无统计学意义(P>0.05);研究组不良心血管事件发生率低于对照组,差异有统计学意义(P<0.05,见表4)。
3 讨论
影响急性心肌梗死救治水平的主要因素有策略、技术及急救模式。随着冠状动脉介入治疗的普及,我国大中城市PCI手术水平已与国际接轨,但是广大基层医疗卫生机构缺乏先进技术和专业知识,急性心肌梗死救治水平存在较大差距。为提高急性心肌梗死的救治水平,我国参照欧美国家的胸痛中心模式,为急性心肌梗死患者建立“绿色通道”,缩短抢救急性心肌梗死的时间。但根据本研究结果,其一定程度上可以缩短首诊于具有直接PCI能力医院患者的再灌注时间,但并未明显改善总体STEMI患者的再灌注时间。
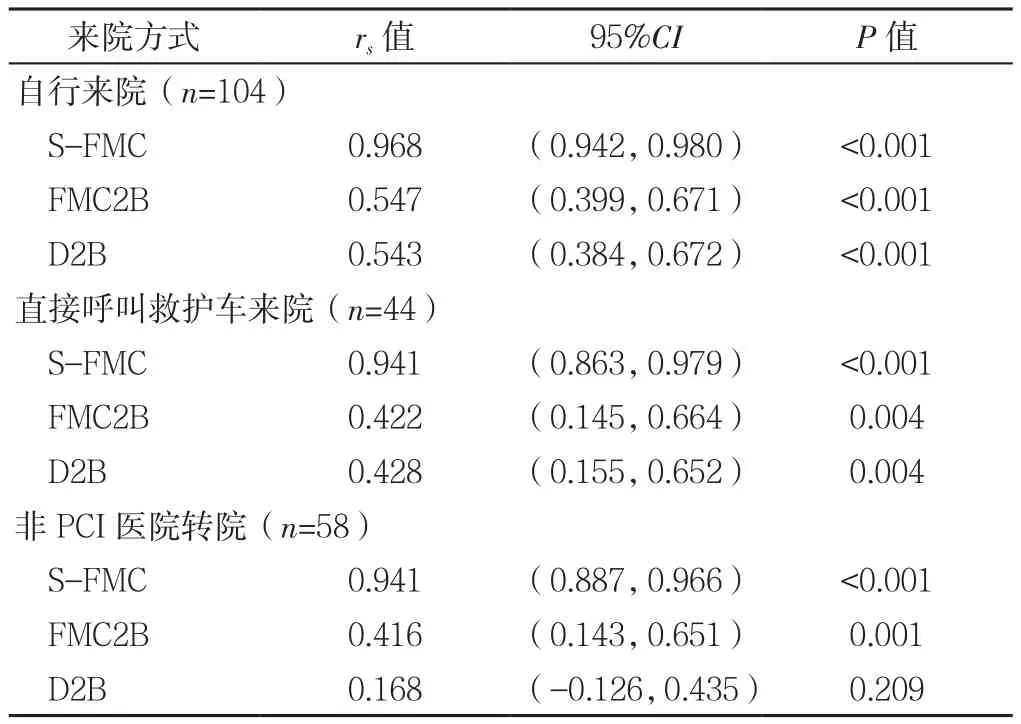
表3 不同来院方式患者救治时间与S2B的相关性分析Table 3 Correlation analysis between treatment time and S2B of patients with different ways to the hospital
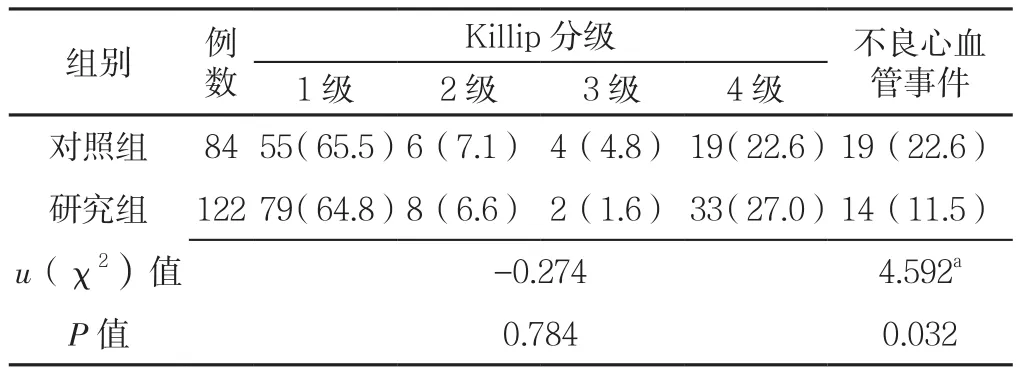
表4 两组患者短期预后比较〔n(%)〕Table 4 Comparison of short-term prognosis between two groups
中国心血管疾病负担重,近十余年整体呈上升趋势[1],并且将在未来15年内迅速增长[6]。我国为了规范胸痛中心的建设,通过成立胸痛中心总部进行评估认证,强化协同合作、培训教育及质量控制管理,提高胸痛中心运行效率。基于我国国情,逐渐建立了区域协同救治体系,在某区域内建立以有急诊PCI能力的大医院为中心,联合本区域基层医疗卫生机构,建立快速转运机制,使STEMI患者发病后能在最短时间内被转运到具备PCI能力的医疗机构接受最佳治疗,这是一种急救模式的创新。
本研究报道的区域协同救治体系以上海交通大学附属第六人民医院南院为救治中心,对比区域协同救治体系建设前后的患者临床资料发现,研究组S-FMC、FMC2B、S2B、D2B明显短于对照组,FMC2B达标率、D2B达标率明显高于对照组,表明区域协同救治体系建立后,患者的救治效率明显提高。D2B与死亡率呈正相关[7],德国平均D2B为31 min,平均FMC2B为95 min[8],美国绝大多数胸痛中心的D2B已经降至70 min以下,部分中心甚至降至60 min以下,多数地区的FMC2B控制在120 min以内[9]。本研究中,患者D2B控制在90 min以内的占42.6%,较胸痛中心认证标准[5]和国际水平存在一定差距。考虑到我国胸痛中心认证起步较晚,目前尚未达到国际水准,本研究结果符合国内现状。D2B仅占总缺血时间的一小部分,而总缺血时间与梗死面积、死亡率密切相关[10]。本研究发现,S-FMC与总缺血时间的相关性更强,且S-FMC占总缺血时间的比例最大,表明患者的自我判断和决策过程较长,并且这种意识是影响院前延迟的关键因素[11]。研究组S-FMC较对照组明显缩短,表明区域协同救治体系对胸痛知识的普及具有一定效果,体现了区域合作的重要性。
本研究显示,患者自行来医院就诊占比较高(50.49%,104/206),呼叫救护车者占比较低(21.36%,44/206),而在美国使用急救医疗系统来院者占比高达60%[12]。呼叫救护车是减少总缺血时间的关键因素,胸痛知识教育可以提高呼叫救护车概率[13]。研究表明胸痛患者首诊为具备PCI能力的医院,其死亡率大幅下降,院前延迟时间超过30 min会使平均预期寿命缩短1年[14]。本研究中,研究组经非PCI医院转诊患者占比较对照组多,且临床实践发现,经非PCI医院转诊来院者的首诊医疗机构多为基层医疗卫生机构。原因可能是国家大力发展社区卫生服务、家庭医生签约服务,故更多患者首先选择至社区卫生服务中心就诊或联系自己的家庭医生。而FMC2B延迟原因主要为患者至具备PCI能力医院的方式,研究显示直接呼叫救护车是缩短FMC2B的主要因素[15],FMC2B与死亡率呈正相关[2]。院前延迟可能与家庭年收入、受教育程度、对胸痛知识了解度、医疗保险情况等有关,个体差异较大,比较时误差较大。
既往研究结果表明,院前传输心电图可缩短总缺血时间[16]。本研究中,研究组院前微信传输心电图比例高于对照组,尤其是研究组经非PCI医院转诊来院者,体现了区域内医疗合作单位的执行能力。但总体而言,患者的院前微信传输心电图比例偏低,原因与多数患者选择自行到医院就诊有关。基线时,对照组的肌钙蛋白I水平明显高于研究组,可能与对照组救治耗时有关。总缺血时间与梗死面积密切相关[10],随着就诊时间的延长,心肌坏死面积越广,存活的心肌越少。另外,本研究还发现,对照组的不良心血管事件发生率高于研究组,但两组死亡率无明显差异。研究组中有5例心源性休克行主动脉内球囊反搏术,其中4例经治疗好转出院,可能原因为大力宣教和医疗水平的提高,使得更多重症患者得到了救治。本研究所有STEMI患者均绕行CCU,绕行急诊科比例极低,可能与上海市急救体系政策有关。
不良心血管事件的发生与救治时间相关,构建区域协同救治系统可以缩短急性心肌梗死的救治时间,挽救更多存活心肌,减少不良心血管事件的发生。因此,建议推广区域协同救治系统。本研究的局限性在于为单中心回顾性非随机对照研究,样本量少,缺乏大样本系统论证,且未对患者进行长期随访,远期预后难以评估。
作者贡献:曹梦珠进行资料收集整理并撰写论文;乔增勇进行论文的修订、质量控制及审校。
本文无利益冲突。
