新型冠状病毒感染疫情下县域高血压管理的专家建议
2020-04-21县域医院院长联盟慢病管理专业委员会高血压学组
县域医院院长联盟慢病管理专业委员会高血压学组
2019年12月下旬,中国武汉发生了不明原因的群发肺炎病例[1]。随着疫情的蔓延,全国各省份及境外均发现了确诊病例。2020-01-07,致病病原被鉴定为新型冠状病毒(2019-nCoV),后称为SARS-CoV-2。WHO则宣布将SARS-CoV-2引发疾病的英文名称定为“COVID-19(Coronavirus Disease 2019)”[2]。该病毒已证实比严重急性呼吸综合征(severe acute respiratory syndrome,SARS)冠状病毒、中东呼吸综合征(middle east respiratory syndrome,MERS)冠状病毒更具传染性,但其病死率较低[3]。2020-01-20,国家卫生健康委员会公告(2020年第1号)将该病纳入《中华人民共和国传染病防治法》规定的乙类传染病,按甲类传染病管理;同时,近日将该病英文名称修订为“COVID-19”,与WHO命名保持一致。国家卫生健康委员会已发布第六版COVID-19诊疗方案。当前,全国上下正齐心协力、众志成城,防控工作正有力、有序、有效地开展。
分级诊疗制度是我国5项基本医疗卫生制度之首,中国医改成功的重要标志即是实现分级诊疗。目前,武汉市在短短1个月内初步实现了“基层首诊、双向转诊、急慢分治、上下联动”,而这恰恰是分级诊疗的核心要求。这次COVID-19分级诊疗得出的经验是在一个特殊的制度环境中产生的,充分表明分级诊疗需要有外力的干预才能更好地形成,而外力干预能够帮助构建一个能够实现分级诊疗的制度环境[4]。武汉市COVID-19分级诊疗的相关过程对于我国后续推进高血压分级诊疗制度的建设具有一定的启示作用。
面对此次形势严峻的COVID-19疫情,针对我国庞大的高血压患者群体,尤其是更多分布于基层的高血压患者,结合已制定并实施的《县域医疗机构血压慢病管理标准和路径》(见图1),现提出县域COVID-19疫情下高血压管理专家建议。本建议仅限于未合并SARS-CoV-2感染的高血压患者,对已感染SARS-CoV-2的高血压患者的管理可按照其他相关文件执行。
1 COVID-19与高血压
1.1 COVID-19患者合并高血压最多,且死亡率高HUANG等[3]对41例COVID-19患者进行基线资料分析发现,合并高血压的患者占15%。近期报道的针对72 314例COVID-19病例的研究发现,合并高血压、糖尿病、心血管疾病及呼吸道传染病患者的比例分别为12.8%、5.3%、4.2%及2.4%,即合并高血压的患者占首位[5]。分析我国学者开发的预测病毒性肺炎死亡率的MuLBSTA评分模型(该评分含有六大临床特征),以得分>12分为病毒性肺炎死亡高风险,该评分中一个重要的风险指标就是高血压病史[6],此模型在COVID-19病例中得到了验证[3]。《新京报》统计分析40例COVID-19死亡病例的资料发现,60.9%合并有高血压[7]。
虽然还没有证据支持高血压患者更易感染SARSCoV-2。但目前已公布的COVID-19相关死亡病例中,合并高血压、糖尿病、心脑血管疾病等慢性基础病的老年人更多[2]。高血压患者可能存在多种靶器官损害与合并症,服用药物较多且抵抗力、免疫力相对较弱,因此推测其接触病毒后可能感染风险较高,临床也证明此类患者感染SARS-CoV-2后,发生重症和死亡的比例很高。
1.2 高血压患者罹患COVID-19的机制与血管紧张素转化酶2(ACE2)有关 国内和国际学者推测SARS-CoV-2与SARS一样,都是通过S-蛋白与人细胞表面ACE2受体的介导作用进行入侵,感染人的呼吸道上皮细胞,且只有在细胞表达ACE2时,SARS-CoV-2才能感染细胞,并初步分析出了易感人群;进一步研究证实SARS-CoV-2是通过ACE2受体入侵细胞的,且提示ACE2在0.64%的人类肺泡细胞中表达,80%以上都集中表达于Ⅱ型肺泡细胞(alveolar type 2 cells,AT2);更为重要的是这些AT2细胞不仅表达病毒受体,还高表达其他二十多个与病毒复制和传播密切相关的基因,说明AT2细胞很可能是SARS-CoV-2的靶细胞[8]。
ACE2的编码基因有一个同源基因ACE,两者共同协调起到平衡血压的作用。ACE与ACE2结构相似,有80%的同源性,但其底物特异性和酶学活性截然不同。ACE可以将血管紧张素(Ang) I转换为有活性的AngⅡ,从而升高血压;ACE2则将AngⅡ催化为Ang(1~7),发挥扩张血管、降低血压、抗感染、抗细胞增殖、肥大和纤维化等保护作用[9]。
SARS-CoV-2与之前导致SARS的冠状病毒有79.5%的基因序列相同;与SARS冠状病毒类似,SARS-CoV-2可能通过攻击表达ACE2的AT2细胞发挥致病作用[10-11]。而ACE2是冠状病毒导致肺损伤的保护因素。相关研究结果显示,高血压患者中ACE2的表达量降低,因此ACE2降低血压的能力下降[12]。SARS-CoV-2感染肺部,导致肺部ACE2蛋白数量和功能降低,并引发急性肺衰竭。总之,ACE2在SARS-CoV-2感染与肺损伤中发挥了重要的作用,为预防和治疗SARS-CoV-2感染提供了新的研究方向。
然而在感染SARS-CoV-2后该不该启动肾素-血管紧张素系统(RAS)抑制剂治疗,什么时候使用RAS抑制剂?对正在使用RAS抑制剂患者该怎么办?并没有定论。需要有更多的循证医学与基础实验的结合研究证实。鉴于本建议不涉及已感染的高血压患者治疗,因此也不做相关的赘述。
2 COVID-19疫情期间高血压患者的管理意见
2.1 县域及基层医疗卫生机构的血压管理 (1)告知患者在疫情期间正确的生活方式(见图1)。(2)启动县域分级诊疗系统的血压管理,以县域医院为核心,指导乡镇卫生院及村卫生室在疫情期间利用网络系统、手机APP和家庭医生签约制度等现有的形式,有序地进行血压管理。①建议指导高血压患者进行自我血压监测,并进行规范的血压测量。高血压本身是一种需要自我管理的疾病,特殊时期更需要进行规范化家庭血压监测。《2019中国家庭血压监测指南》亦进一步强调了家庭血压监测的重要意义,该指南中的家庭血压测量目标为血压<135/85 mm Hg(1 mm Hg=0.133 kPa)[13]。建议有条件的患者可以使用远程家庭血压监测设备,利用互联网的手段,将监测数据实时传送给管理医生,有助于医生进行针对性的指导。②建议县域及乡镇卫生院的医生在指导患者时,明确血压目标。无论是平时还是在疫情期间,都应按照《中国高血压防治指南(2018年修订版)》中的指导原则制定血压控制目标:一般高血压患者<140/90 mm Hg;高龄患者(≥ 80岁)血压第一目标 <150/90 mm Hg, 如 能 耐 受 则 <140/90 mm Hg;合并糖尿病、慢性肾病、冠心病及卒中的患者在<140 mm Hg的基础上如能耐受可以进一步降低[14]。
2.2 疫情期间县域分级诊疗过程中的就诊和转诊问题
2.2.1 就近就诊 在疫情期间,乡镇卫生院和村卫生室医生要告知高血压患者可能为易感人群,若有咳嗽及不适要进行体温测量,如体温超过37.3 ℃,应当到最近的发热门诊就诊,并要求患者戴好口罩,注意手卫生。不要进行大家庭的聚会、打麻将和其他的聚集性娱乐。为避免不必要的感染传播,尽量少到医院就诊,医生可通过微信、电话、手机APP等方式指导患者管理血压,让患者主动参加社区高血压管理,便于就近就诊、取药、咨询和健康指导。
2.2.2 医院就诊 如患者的血压控制不满意或病情加重,可以到县域医院就诊,在就医前应电话了解医院情况和就诊流程,做好预约。外出就医尽量步行和/或乘坐私家车,乘坐公共交通工具和在公共场所时必须佩戴口罩,应在做好个人防护的条件下前往医院就诊。尽可能减少在医院的逗留时间;就医过程人与人之间距离尽量保持≥1 m,尽量少触碰医院内的设施和物品,并及时洗手。
2.2.3 紧急就医 若出现收缩压≥180 mm Hg和/或舒张压≥110 mm Hg、意识改变、剧烈头痛或头晕、恶心呕吐、视力模糊、眼痛、心悸、胸闷等危急情况之一时,及时联系县域医生或者建议呼叫急救中心,由急救车将患者送至最近县域医院就诊,县域医院按照疫情期间流程要求接诊和紧急处理。
2.3 疫情期间县域医疗机构对高血压患者的药物治疗 告诉患者应规律服药,正在服用钙通道阻滞剂(CCB)、血管紧张素转化酶抑制剂(ACEI)(无咳嗽)、血管紧张素Ⅱ受体拮抗剂(ARB)、β-受体阻滞剂和利尿剂的患者不必停药;如有血压波动先寻找原因(如紧张、失眠、焦虑等),在原药的基础上可以临时增加剂量或者选用CCB+ARB/ACEI、ARB/ACEI+利尿剂的单片固定复方(SPC);对于一直服用传统固定复方者,血压稳定则可维持使用。血压控制良好的情况下,避免盲目停药、换药。必要时可进行常规的居家血压调整,居家过程中避免或减少焦虑和紧张产生的血压波动。
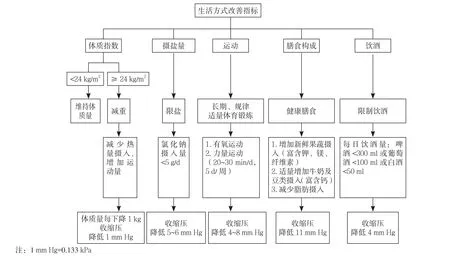
图1 县域医疗机构血压慢病管理标准和路径Figure 1 Standards and pathways for chronic disease management of hypertension in medical institutions in counties
2.4 重视疫情期间的特有生活方式管理 此次疫情的发生正值冬季,冬季寒冷的天气是高血压患者血压骤然变化的主要诱因,加之居家隔离等多种因素导致过度紧张和焦虑等情绪因素,容易导致心脑血管疾病的发生。因此,此次疫情期间生活方式管理很重要。(1)饮食中要控制盐的摄入,不要吃得太咸。居家隔离时不免一日三餐都在家里,为适应父母或者平日在外工作快餐的口味,可能会忽略限盐。要告知高血压患者,餐盐和酱油含盐,方便面、味精、蚝油及黄酱等调味品含盐量较高,饮食时应适当限制,每日量应<5 g。(2)适当活动,不要久坐,以防体质量增加。(3)保持情绪稳定。居家隔离将会逐渐进入烦闷期,此时高血压患者易发生焦虑、紧张、烦闷的情绪障碍和睡眠障碍,血压容易波动。建议疫情期间放松心情,保证充足的睡眠,睡眠不佳时可以加服改善睡眠的药物,家庭内相互沟通,如果仍不能缓解情绪,可以求助于医生。
总之,面对此次形势严峻的COVID-19疫情,制定此《新型冠状病毒感染疫情下县域高血压管理的专家建议》,期待能为我国县域医疗机构及高血压患者提供帮助。
