儿童黑素瘤诊断进展
2020-04-20陈琢陈戟毕新岭
陈琢,陈戟,毕新岭
黑素瘤是一种高度恶性的肿瘤,多发生于皮肤,占皮肤恶性肿瘤第三位;是20 岁以下人群中最常见的皮肤恶性肿瘤。儿童黑素瘤仅占黑素瘤的0.3%~2.0%,儿童恶性肿瘤的1%~3%[1,2]。发生在儿童的黑素瘤十分罕见,尤其是发生在青春期前儿童的黑素瘤更是如此,但是在临床上家长对黑素瘤的恐惧和医生对黑素瘤诊断的不确定性迫切需要黑素瘤的诊断依据。已有一些研究认为低龄儿童的黑素瘤对比同一程度青春期儿童及成人黑素瘤来说预后更好,并有研究提出是否低龄儿童的黑素瘤完全是一个不同的生物学范畴[3]。根据美国2000—2010年间监测、流行病学、最终结果癌症注册中心(Surveillance,Epidemilogoy,an ndResultsCance egistry)的结果显示,1 185 名0 ~19 岁的儿童黑素瘤中,0~4岁占4%,5 ~9 岁的占7%,剩下的89%均诊断于10 ~19 岁儿童[4]。一些研究将儿童黑素瘤进行分年龄段评价:11~19岁的青少年黑素瘤和11 岁以下的青春期前儿童黑素瘤。临床上部分医生认为儿童不会发生黑素瘤,由于这一错误观点的存在,故而儿童黑素瘤通常在被确诊时侵犯较深[5]。因此本文就儿童黑素瘤的诊断作一综述,以期能对临床医生提供帮助。
1 临床诊断
黑素瘤经典的临床诊断ABCDE法则,即:A(asymmetry,不对称);B(borde rregularity,边界不规则);C(colo ariegation,颜色不均一);D(diameter>6 mm,直径>6 mm);E(evolving/Changing,进展/变化,扩大或结节状生长、皮损退行性改变)。
有研究提出,此方法适用于成人及青少年的黑素瘤,但不适用于青春期前儿童黑素瘤[5]。儿童黑素瘤和成人黑素瘤最显著的一个临床差异是颜色。成人及青少年黑素瘤常是色素性的且存在色素不均一,而青春期前儿童的黑素瘤通常是无色素性的,且可模拟良性损害,如疣、化脓性肉芽肿[5]。成人及青少年黑素瘤可以表现为斑疹、丘疹、结节等各种形态,而很多青春期前儿童的黑素瘤通常表现为丘疹或结节,甚至在某些研究中青春期前儿童黑素瘤的形态100%表现为丘疹、结节样。另外,成人黑素瘤常表现为边界不规则且直径大,而儿童黑素瘤边界常规则、且境界清楚、直径≤6 mm[5]。因此Cordoro等[5]提出针对儿童黑素瘤的新ABCD法则,即:A(amelanotic,无色素);B(bleeding,出血);B(bumps,肿块);C(unifor olor,颜色均一);D(smal iameter,直径小);D(de novo development,新损害发生)。Mitkov 等[6]在此法则中增加了E(evolution,进展),即ABBCDDE 法则。
Khorsand 和Sidbury[3]随后特别强调了E 的重要性,因为从巨大的先天性黑素细胞痣中恶变而来的黑素瘤可仅出现真皮内深度的变化而没有临床上质地或颜色的改变。
此外,青春期前儿童黑素瘤好发于头颈部,而成人及青少年黑素瘤好发于躯干部;但在2018 年最新的一项儿童黑素瘤多中心研究中则认为儿童Spitz 痣样的黑素瘤大部分都是新发损害,主要位于四肢及头部,而非Spitz 痣样黑素瘤由前期的高风险痣发展而来[7]。儿童黑素瘤女童更多见,而成人黑素瘤男性更多见[5]。对于新发于儿童的皮肤损害,应临床监测数周后考虑活检,行组织病理学检查。
2 皮肤镜诊断
近期Carrera 等[7]对儿童和青少年黑素瘤的临床与皮肤镜下特征进行多中心的研究,结果发现儿童非Spitz 痣样黑素瘤的皮肤镜下表现类似于成人的浅表播散性黑素瘤表现(图1),表现为:①不规则的小球;②不典型网络结构或缺失网络结构;③蓝白色面纱样结构;④不典型的血管。而儿童Spitz 痣样黑素瘤的皮肤镜表现(图2)包括:①不典型的血管;②亮白色结构。同时出现红色及亮白色结构则高度提示为Spitz 痣样黑素瘤。另外,对于具有Spitz 痣样组织病理模式的黑素瘤还有一种色素性Spitz 痣样皮肤镜下模式(图3),其皮肤镜下线索包括:①黑色、蓝灰、深棕色;②外周具有条纹及深色斑点。但这种皮肤镜与临床、组织病理学间的联系尚未达到统计学意义。Moscarella 等[8]也有类似的研究:溃疡性结节、不典型的血管、亮白色结构、蓝白色面纱样结构与Spitz 痣样黑素瘤或非典型Spitz 痣样肿瘤相关,而星芒样模式与Spitz/Reed 痣相关。
3 组织病理诊断
相对于成人黑素瘤而言,儿童黑素瘤的Breslow 厚度(肿瘤厚度)通常更深,但在儿童黑素瘤中,肿瘤厚度增加、溃疡形成、有丝分裂率增加并不一定与预后差相关,且青春期前儿童黑素瘤中更容易出现组织病理学上的“结节型”黑素瘤,约占27%,而在成人黑素瘤中这一型约占15%,且青春期前儿童黑素瘤有时很难归入某一型成人黑素瘤的组织型别,如肢端黑子型、恶性黑子型或浅表播散型[5]。
青春期前儿童黑素瘤常出现未定类型、Spitz 痣样型或严重的非典型模糊型形态学,有时这种难以界定的形态可以被称为恶性潜能未定的黑素细胞性肿瘤(melanocytic tumors o ncertai alignan otential,melTUMPs)或恶性潜能未定的Spitz痣样肿瘤、Spitz痣 伴 有 不 典 型 特 征(Spit ev it typica eature,SNAFs)[6]。
4 分子生物学鉴别
近年来对于成人黑素瘤基因特征的研究已有显著的进展,60%的成人黑素瘤具有致瘤基因v-Raf 小鼠肉瘤病毒致癌基因同源体B(v-Ra urine sacoma viral oncogene homolog B,BRAFV600)突变,20%具有神经母细胞瘤ras病毒致癌基因同源体(neuroblastom as virus oncogene homolog,NRAS)突变,这一发现也已很快被转化到临床应用,一方面在进行成人黑素瘤的诊断中可以来检测是否存在这些突变,另一方面也已研究出具有针对BRAF突变的靶向治疗并已应用于临床[9]。
但对儿童黑素瘤的分子发病机制研究仍然显得一片空白。按照起源来分,儿童黑素瘤可以分为三大类:第一类是儿童传统的黑素瘤,临床和组织病理学特征均与成人间断日光暴露引起的黑素瘤类似,几乎不出现在青春期前的儿童中;第二类是从大/巨大先天性黑素细胞痣上恶变而来,巨大先天性黑素细胞痣的终生癌变风险为5%~10%,癌变最常出现在10岁前;第三类是Spitz 痣样黑素细胞肿瘤,Spitz痣样黑素瘤和非典型Spitz 肿瘤,这一类的肿瘤临床过程相对侵袭性低,罕有淋巴结外转移潜能。
非Spitz 痣样儿童黑素瘤类似于成人的浅表播散性黑素瘤,具有高负荷的体细胞单核苷酸多态性(somatic single-nucleotide variations,SNVs),主要影响端粒逆转录基因启动子并激活B-Raf原癌基因,丝氨酸/苏氨酸激酶基因突变[10]。Lu 等[11]对儿童和青少年黑素瘤的基因研究结果进一步支持这一观点,并发现超过80%的这一类青少年中出现的传统黑素瘤的SNVs与紫外线(ultraviolet,UV)损伤一致;而由先天性痣上恶变来的黑素瘤具有活化的NRAS Q61突变,而无TERT-p突变。
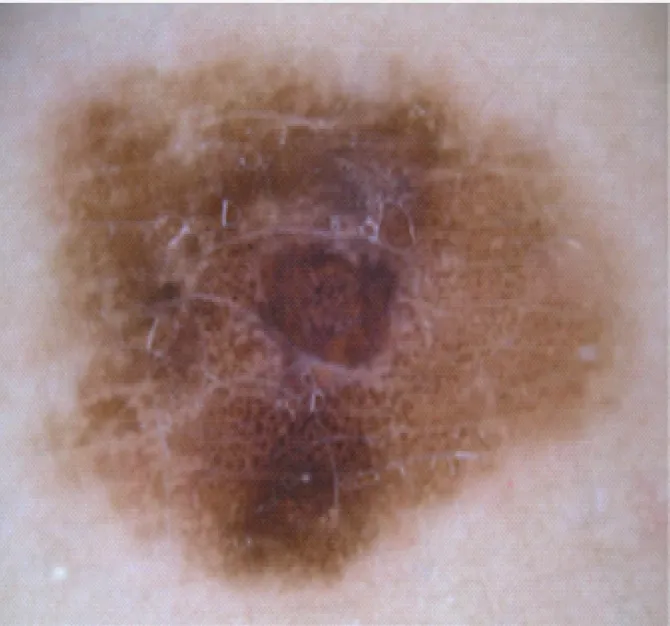
图1青少年黑素瘤皮肤镜下表现[7]
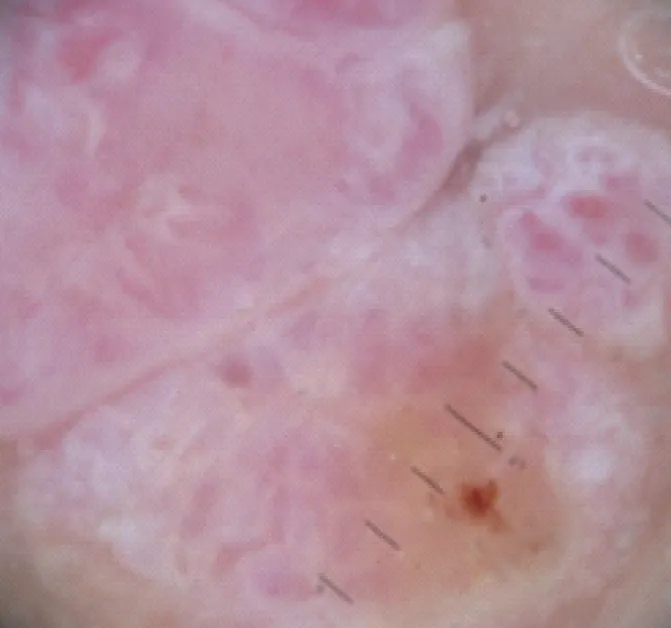
图2 Spitz痣样黑素瘤皮肤镜下表现[7]

图3色素性Spitz痣样模式[7]
Spitz 痣样黑素瘤主要表现为染色体重排,激酶信号活化,缺乏端粒逆转录基因启动子突变,提示它与非Spitz 痣样黑素瘤的致病机制不一样[10],但是有报告1例具有血行转移的Spitz痣样的黑素瘤患者出现了端粒逆转录基因启动子突变,提示若在Spitz 痣样黑素细胞性损害中出现端粒逆转录基因启动子突变,则需警惕其具有播散倾向[10]。
分子标志可有助于鉴别一些诊断模糊的黑素细胞性肿瘤,这在儿童中显得很有帮助[5]。如,HRAS突变发生于4.5%~29%的Spitz 痣中而不出现在Sptiz痣样黑素瘤中,而BRAF和NRAS突变对黑素瘤更具特异性,很少出现在Spitz 痣中。另外,CKIs抑制子(inhibitors o KIs,INK4A)基因的缺失及KIT 基因的获得出现在儿童黑素瘤中。此外,比较基因组杂交和荧光原位杂交(fluorescence i it ybridization,FISH)可用于鉴别黑素瘤及melTUMPs和SNAFs[12]。
5 小结与展望
有关儿童黑素瘤的研究在我国尚有较大的空白,随着黑素瘤逐年发病率的增高,家长对儿童黑素瘤警惕性的不断提高,建议临床医生转变既往一直认为儿童不会出现黑素瘤的观点。对于新发于儿童的皮肤损害,应临床监测数周后考虑活检行组织病理学检查。对于发育不良痣等高风险痣应定期随诊,进行临床、皮肤镜观察。对于组织病理学诊断有困难的患者,可以借助一些分子标志来鉴别。
