妊娠期肝内胆汁瘀积症的相关危险因素及其对妊娠结局的影响分析
2020-04-17邓彩玲
邓彩玲
(盐城市妇幼保健院 江苏 盐城 224000)
ICP(intrahepatic cholestasis of pregnancy,ICP)是临床常见的妇产科病症,属于妊娠中晚期特发性疾病类型,而且产生一定程度的孕妇不良影响、胎儿不良影响[1]。ICP 主要是指在妊娠期,尤其是妊娠晚期,孕妇出现以胆汁淤积为主要特征的并发症,该并发症孕妇的临床症状表现主要包括皮肤发黄症状、巩膜发黄症状、皮肤瘙痒症状等。如果ICP 孕妇未得到及时、有效的积极救治,则会造成一系列严重后果,如孕妇脂质代谢异常现象、孕妇肝功能受损现象、胎儿早产、胎儿宫内窘迫、胎儿低体重、新生儿窒息等,并且对孕妇及其胎儿带来严重的生命健康威胁。临床几年来针对ICP 的症状表现十分常见,但其具体诱发原因尚未明确。故此,对造成ICP 的可能危险因素加强了解分析,以起到重要的对症防治作用效果。基于此,本研究进行了探索ICP 的相关危险因素及其对妊娠结局的影响观察。
1.资料与方法
1.1 一般资料
选取2018年1月—2020年8月我院128例ICP患者为实验组,选择同期128 例健康孕产妇为对照组。纳入标准:①出现其他无法解释的皮肤瘙痒(尤其是手掌和脚掌瘙痒);②空腹血清总胆汁酸升高(≥10μmol/L 为轻度,≥40μmol/L 为重度);③胆汁酸水平正常者,但有其他无法解释的肝功能异常,主要是血清丙氨酸转氨酶和天冬氨酸转氨酶水平轻、中度升高,谷氨酰转肽酶(GGT)水平也可升高,可伴血清胆红素水平升高,以直接胆红素为主;④皮肤瘙痒和肝功能异常在产后恢复正常,皮肤瘙痒多在产后24 ~48 h 恢复正常,肝功能在产后4 ~6w 恢复正常。排除标准:①数据不完整;②胎儿先天异常;③多胎妊娠;④慢性/急性肝病(威尔森氏病、胆囊炎、原发性硬化性胆管炎、原发性胆汁性肝硬化、α-1-抗胰蛋白酶缺乏症、症状性胆石症、巨细胞病毒、Epstein-Barr 病毒、自身免疫性肝炎或妊娠期急性脂肪肝)和HELLP 综合征等有其他并发症孕妇。对照组:年龄24 ~42 岁,平均(28.0±3.4)岁;妊娠时间35 ~41 周,平均(36.9±2.6)周;初产妇84 例,经产妇44 例。实验组:年龄23 ~41 岁,平均(27.9±3.5)岁;妊娠时间35 ~41 周,平均(37.1±2.3)周;初产妇82 例,经产妇46 例。两组一般资料对比无显著差异(P >0.05)。
1.2 方法
首先,进行相关文献查询,并了解ICP 可能出现的危险因素、可能出现的妊娠结局等。
其次,确定考察相关变量。此次研究考察相关变量包括高雌激素水平,乙肝病毒感染,ICP 家族史,机体免疫失调情况,高血压,糖尿病,尿蛋白阳性及产次(是否为初产妇)等。
其三,参考考察变量设计调查表详细内容,将一般资料排除,并在统一时间给予发放并填写,此次研究工作发放考察变量设计调查;并且在同一日清晨空腹状态下,抽取静脉血液10ml,放置于抗凝4℃作保存;常规离心机离心处理(3000r/min)分离、取血清;进行雌激素、乙肝病毒感染指标测定。
其四,对两组的妊娠结局进行跟踪记录。
1.3 观察指标
ICP 家族史包括ATP8B1 基因的突变、ABCB11 基因的突变、ABCB4 基因突变、TJP2 基因突变、FXR 的基因突变、MYO5B 的常染色体隐性突变、ABCB11 和ABCB4 基因突变ATP8B1 基因突变、FXR 基因突变、CYP7A1、转运蛋白分子、钠离子-牛磺胆酸共转运蛋白、MRP3 这是基因方面的因素;同时,排除妊娠晚期、双胎妊娠、卵巢过度刺激及既往使用口服复方避孕药者。收集患者年龄、孕周、孕前体重指数(BMI)。
1.4 统计学处理
数据采用SPSS20.0统计学软件分析处理,计数资料采用率(%)表示,行χ2检验,计量资料用均数±标准差(±s)表示,行t 检验,P <0.05 为差异有统计学意义。
2.结果
2.1 两组的ICP 诱发相关危险因素比较
两组对象的产次(是否为头胎)占比率无显著差异性(P >0.05);与对照组相比,实验组的其余危险因素比率显著高于对照组(P <0.05)。见表1。
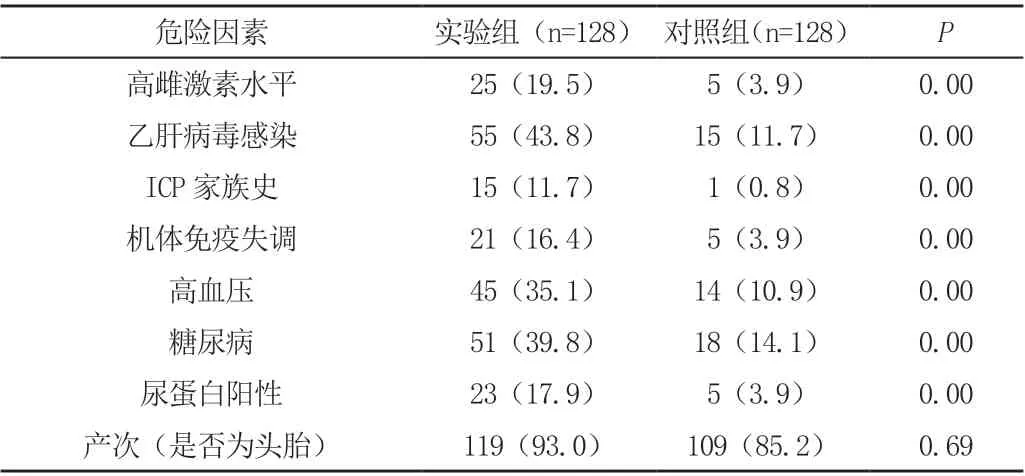
表1 两组的ICP 诱发相关危险因素比较[n(%)]
2.2 两组的妊娠结局比较
与对照组相比,实验组的各项不良妊娠结局占比率均更高,P <0.05。见表2。
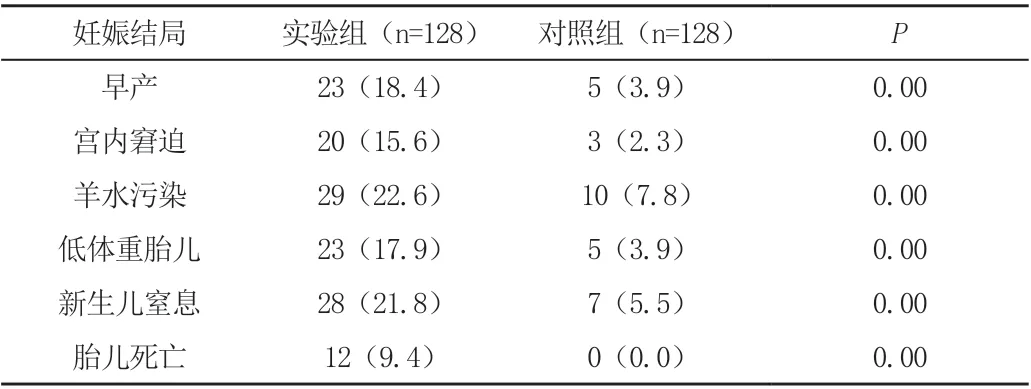
表2 两组的妊娠结局比较[n(%)]
3.讨论
ICP 多发生在妊娠晚期、双胎妊娠、卵巢过度刺激及既往使用口服复方避孕药者,以上均为高雌激素水平状态。雌激素可使Na+、K+-ATP 酶活性下降,能量提供减少,导致胆汁酸代谢障碍;雌激素可使肝细胞膜中胆固醇与磷脂比例上升,胆汁流出受阻;雌激素作用于肝细胞表面的雌激素受体,改变肝细胞蛋白质合成,导致胆汁回流增加。有学者认为高雌激素水平不是ICP 致病的唯一因素,可能与雌激素代谢异常及肝脏对妊娠期生理性增加的雌激素高敏感性有关。临床相关研究结果指出,ICP 会受到地理因素、种族因素、饮食习惯因素等各种因素影响,而对于单一机制则未能简单解释病因。包括智利和瑞典在内的世界各地ICP 发病率明显不同,且在母亲或姐妹中有ICP 病史之妇女中发生率明显增高。ICP 的种族差异、地区分布性、家族聚集性和再次妊娠的高复发率均支持遗传因素在ICP 发病中的作用。流行病学研究发现,ICP 发病率与季节有关,冬季高于夏季。这可能与近年来智利ICP 发生率下降以及夏季ICP 发生率降低有关。说明ICP 可能具有更复杂发病机制[2]。
ICP 孕妇与正常孕妇相比较更容易发生血栓或产后大出血等并发症。同时妊娠期间FIB 的升高也会影响胎盘的血液供应,对胎儿可造成危害,易发生胎儿缺血缺氧,导致胎儿宫内缺氧。ICP 孕妇的血小板由于胆汁酸刺激血管被大量消耗[3]。
高龄是经阴道产后出血的高危因素,而对于ICP 的影响未明确提出。ICP 组在产后出血量显著高于正常孕妇,而且ICP组较正常孕妇相比较围产儿结局情况较差。因此,早期通过对ICP 孕妇临床资料分析,评估ICP 孕妇孕后情况,尽早采取相应的干预措施,对于降低ICP 孕妇不良妊娠结局的发生具有重要意义[4]。
本文结果显示,实验组的高雌激素水平、乙肝病毒感染、ICP 家族史、机体免疫失调、高血压、糖尿病以及尿蛋白阳性的总体占比率等均高于对照组(P <0.05);实验组的各项不良妊娠结局占比率包括均高于对照组(P <0.05);考虑是由于胆汁酸毒性作用使围产儿发病率和病死率显著升高。可发生胎儿窘迫、早产、羊水胎盘胎粪污染。此外,尚有不能预测的胎儿突然死亡、新生儿颅内出血等[5]。通过回归性分析ICP 患者临床资料,了解其存在的诱发相关危险因素,以及可能出现的不良妊娠结局情况等作综合分析,并制定有效干预措施,从而避免或降低诱发相关危险因素的发生率,改善妊娠结局。
综上所述,高雌激素水平、乙肝病毒感染、ICP 家族史、机体免疫失调、高血压、糖尿病、尿蛋白阳性均作为临床常见的ICP 的相关危险因素,而且会导致妊娠结局受明显影响,临床需加强重视。
