异常子宫出血265例相关因素分析
2020-04-16马丽萍张辰晨徐福霞
马丽萍,张辰晨,徐福霞
异常子宫出血指的是不同于正常月经的经期出血量、经期长度、规律性、周期频率的子宫腔出血,约占妇科门诊的1/3[1],是困扰多年龄段女性的常见问题,其中约14%~25%育龄期妇女会被异常子宫出血而困扰[2]。长期异常子宫出血常常并发慢性贫血,盆腔炎症、盆腔疼痛等并导致子宫内膜癌的风险增加。而急性异常子宫出血,需要立即采取干预措施,否则可能导致严重贫血、血流动力学障碍、休克,甚至死亡[3]。本研究主要探讨不同病理类型异常子宫出血的临床特征,发现异常子宫出血的相关因素,结果报告如下。
1 资料与方法
1.1 一般资料 选择2016年8月至2018年8月于安徽省第二人民医院住院行宫腔镜检查且病理结果明确的异常子宫出血病人,所有病人病例记录完整,排除创伤、妊娠相关疾病、阴道或宫颈疾病、凝血障碍引起的异常子宫出血,共265例。所有病人或其近亲属知情同意,本研究符合《世界医学协会赫尔辛基宣言》相关要求。
1.2 分组 265例分为生理性子宫内膜组(A组,122例),包括增生期、分泌期、萎缩性子宫内膜;功能性子宫内膜病变组(B组,68例),其中单纯性增生40例、复杂性增生28例;器质性子宫内膜病变组(C组,75例),其中不典型增生及恶变7例、子宫肌瘤18例、子宫腺肌病8例、子宫内膜息肉37例、子宫内膜炎5例[4]。
1.3 研究方法 回顾性分析符合标准的265例异常子宫出血病人的病历资料,包括:年龄、体质量指数(BMI)、月经史、孕产史、子宫内膜厚度、入院血红蛋白(HGB)值、糖尿病、高血压、临床表现。
1.4 统计学方法 所有数据用SPSS 23.0进行处理,计量资料均采用±s表示,计量资料的组间比较采用单因素方差分析,两两比较采用SNK法;计数资料采用χ2检验,两两比较采用P值修正的方法,P<0.05/K(K为需要比较的次数)差异有统计学意义,本研究中P<0.05/3=0.016 7。
2 结果
2.1 不同病理类型异常子宫出血的一般资料比较 入选病人年龄(46.23±6.46)岁,三组间年龄比较差异无统计学意义(P>0.05)。C组高血压患病率(χ2=6.865,P=0.009)、糖尿病患病率高于A组(χ2=6.183,P=0.013),B组高血压、糖尿病的患病率与A、C组差异无统计学意义(P>0.016 7),见表1。
2.2 不同病理类型异常子宫出血与月经史、生育史的相关性 三组病人初潮年龄、月经周期、月经量、经期持续时间比较差异无统计学意义(P>0.05)。C组月经规律比例低于A组(χ2=6.744,P=0.009)。不同病理类型间妊娠次数、产次、流产次数比较差异无统计学意义(P>0.05)。见表2。
2.3 不同病理类型异常子宫出血的临床相关表现分析 不同病理类型经量增多及经期延长的比例、出血天数、入院HGB、子宫内膜厚度差异无统计学意义(P>0.05)。见表3。
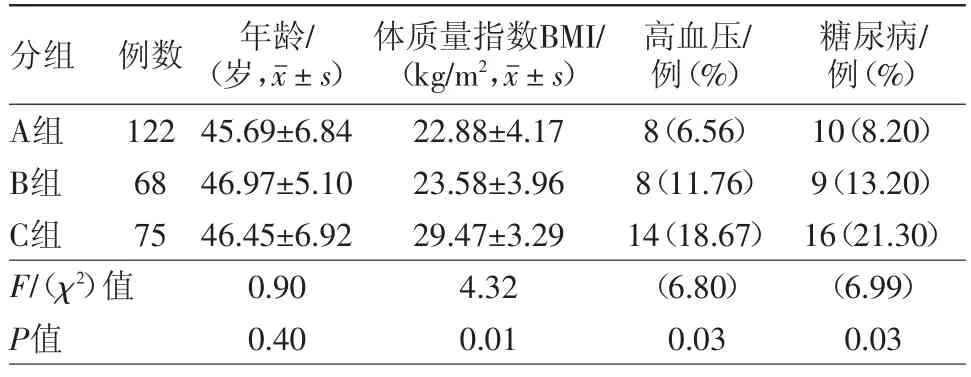
表1 不同病理类型异常子宫出血265例的一般资料比较
表2 不同病理类型异常子宫出血265例生育史、月经史比较/(次,±s)

表2 不同病理类型异常子宫出血265例生育史、月经史比较/(次,±s)
注:A组为生理性子宫内膜组,B组为功能性子宫内膜病变组,C组为器质性子宫内膜病变组
组别A组B组C组F值P值例数122 68 75妊娠次数2.94±1.53 2.93±1.59 2.48±1.25 2.60 0.08产次1.75±0.79 1.76±0.87 1.75±0.81 0.013 0.99流产次数1.24±1.11 1.39±1.10 0.95±0.73 2.61 0.08组别A组B组C组F(χ 2)值P值初潮年龄/(岁,images/BZ_60_1368_1682_1390_1726.png±s)14.75±1.63 14.75±1.63 14.96±1.58 0.45 0.64月经周期/(天,images/BZ_60_1368_1682_1390_1726.png±s)30.33±8.89 32.37±15.40 29.27±6.73 1.60 0.20经期持续时间/(天,images/BZ_60_1368_1682_1390_1726.png±s)5.84±1.51 6.03±1.91 6.19±2.01 2.52 0.06月经规律/例(%)101(82.8)49(72.1)50(66.7)(7.10)0.03月经量/例多31 18 27 2.78 0.60中少7 4 4 84 46 44
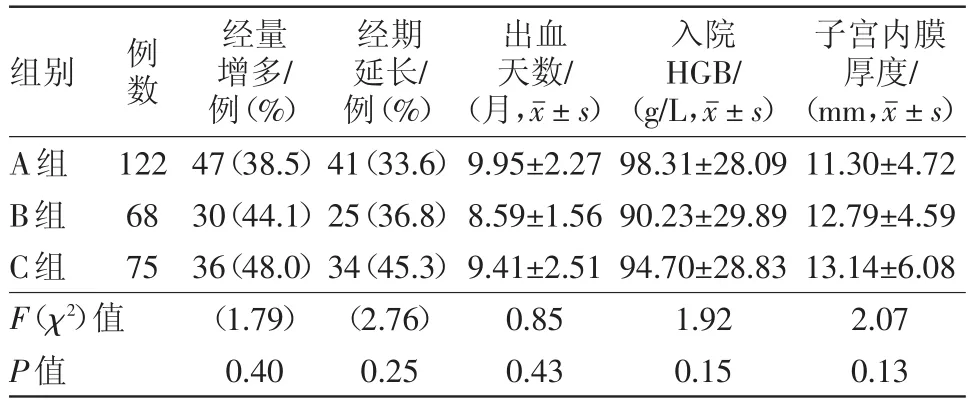
表3 不同病理类型异常子宫出血265例临床相关表现分析
3 讨论
异常子宫出血的病因复杂,本研究显示,46.0%的异常子宫出血病人子宫内膜为生理性子宫内膜改变,而不是病理性病变,与国内相关研究[5-7]结果一致。异常子宫出血的病理类型与病人的年龄、月经周期、经期持续时间及月经量间无明显相关,仅与月经是否规律有关。C组病人月经规律的比例最低,考虑与无排卵性异常子宫出血相关,其主要临床特征表现为月经稀发、月经频发、月经间期出血[8]。此外研究发现,C组病人较A、B组BMI较大,与Nouri等[9]的研究结果一致,考虑与肥胖病人多存在长期无拮抗的雌激素刺激或无排卵有关。此外肥胖还是多囊卵巢综合征的主要表现,一定程度上也提示了多囊卵巢综合征可导致异常子宫出血风险增加[10]。本研究还显示器质性子宫内膜病变病人高血压、糖尿病患病率高于生理性子宫内膜病人,Ghomeishi和Najafian[11]的研究也发现高血压、糖尿病与子宫内膜增生存在相关,对子宫内膜癌等病变的早期发现存在指导意义。考虑高血压可能通过血管炎性介质、血流动力学改变对子宫内膜血管产生一定的影响,亦可能通过影响H-P-O轴导致雌激素水平异常,长期可发展为器质性病变。而糖尿病与器质性子宫内膜病变引起异常子宫出血存在一定相关性则可能与雌激素具有削弱胰岛素抵抗、降低血糖的作用有关,围绝经期病人雌激素水平下降可导致胰岛素抵抗增加,进而发展为糖尿病,此外,长期缺乏孕激素拮抗的雌激素可促进子宫内膜增生,导致器质性病变风险增加,久之则可能出现突破性出血[12-13]。
既往研究认为经阴道超声测量子宫内膜增厚对判断异常子宫出血的病理类型有一定的提示作用,Pandey等[14]的相关研究还提出了子宫内膜疾病评估和风险评分(DEERS)系统,更为精确的在子宫内膜取样前预测子宫内膜病变的病因。国内也有研究认为通过经阴道超声测量子宫内膜厚度、血管分级、阻力指数结合病人肥胖史、BMI、出血周期等病史构建恶性风险模型可对子宫内膜良恶性病变进行有效评估[15-16]。但本次研究却显示器质性病变组子宫内膜厚度差异无统计学意义,因此超声测量子宫内膜对判断病理类型的判断意义还有待进一步考据,这也与美国妇产科协会提出的育龄期妇女超声测量子宫内膜厚度价值有限[1]结论一致,原因与育龄期妇女随激素水平变化子宫内膜不断地生长脱落,处于持续变化状态有关,但超声测量子宫内膜评估较为方便迅速,还可为后续的宫腔镜检提供一定指导,两者结合应用可明显提高病理诊断的准确率[17-18],且王辉[19]对绝经后妇女的研究发现有症状的子宫内膜增厚合并高危因素的病人子宫内膜癌变概率增加。因此绝经后妇女测量子宫内膜厚度的诊断价值还需进一步细化研究,或许还需结合子宫内膜血流状态及内膜形态进行评估。
综上,多数异常子宫出血病人的内膜病理类型为良性,合并有肥胖、高血压、糖尿病的异常子宫出血病人发生器质性病变的风险增加,不同病理类型的临床表现并无特异性,而超声测量子宫内膜厚度对异常子宫出血病理类型的判断还需结合其他指标综合评估,因此异常子宫出血的诊断仍需依靠诊刮、宫腔镜等有创操作。
