高频超声和低频超声检查在新生儿颅脑病变中的诊断价值
2020-04-14蔡俊红李素利周建广栾利松
蔡俊红 李素利 周建广 栾利松
随着围生期医疗技术水平的不断提高,早产儿、低质量儿等危重症新生儿抢救成功率也有了极大提升,但是这类危重新生儿常伴有颅脑病变[1]。新生儿颅脑病变早期往往缺乏特异性临床表现,如果未及时诊断,将严重影响患儿的预后。目前,超声、CT、MRI等影像学技术在新生儿颅脑病变中均有广泛应用,其中颅脑超声检查技术具有无放射性、无创、可床边检查等优势[2,3]。但新生儿颅脑损伤类型较多,超声影像表现不一。本文探讨高频超声联合低频超声检查在新生儿颅脑病变中的诊断价值。
1 资料与方法
1.1 研究对象 经我院医学伦理委员会审核通过后,以2016 年4 月至2018 年4 月我院新生儿科收治的120例疑诊颅脑损伤新生儿为研究对象(伴有产后不哭、面色苍白、呼吸不规则等)[4],均行经高频/低频超声检查,其中男62 例,女 58 例;胎龄32~44 周;早产儿110 例,足月儿10 例;自然分娩74 例,剖宫产46例;出生体重900~4 300 g;年龄1 h~28 d。纳入标准:①Apgar 评分5 min或10 min≤7分[5];②临床资料及检测结果完整;③家属对研究知情且自愿参与,并签署相关文件。排除标准:①有颅内先天结构异常;②有遗传代谢性疾病[6];③有严重离子紊乱或出现继发性脑损伤[7]。
1.2 超声检查 采用飞利浦EPIQ5 超声诊断仪进行颅脑超声检查,专用低频探头S8-3(频率3~8 MHz)及高频探头L12-5(频率5~12 MHz)。取平卧位,避开输液贴等遮挡物。涂抹预热的耦合剂后,低频探头于囟窗做不同角度偏转,行冠状面、正中矢状面扫描,采集颅脑组织结构的二维超声图像,观察颅内各层面图像。再使用高频探头于前囟及脑表面病变部位扫查,观察室管膜下尾状核头部区及丘脑尾状核沟区。由三名相同的资深影像师共同阅片得出超声诊断结果[8,9]。
1.3 诊断方法 显示侧脑室形态大小、内部回声以及脑室周围的组织结构发生异常变化。联合诊断阳性为低频或高频超声诊断阳性。诊断标准[10~13]:①脑白质病变,侧脑室矢状旁区、三角区以及前角旁可见团块状粗糙不均的强回声区;②颅内出血,急性期表现为高回声,出血后期表现为厚壁的囊状无回声;③室管膜下出血/鞘肿,侧脑室前角下方单侧或双侧局灶性强回声团;④缺血缺氧性脑病:增强回声在脑实质内均匀地分布,侧脑室及脑沟回变窄(浅)或消失;⑤脑室扩张,正常新生儿侧脑室体部宽一般为1~3 mm,超过3 mm 为增宽;⑤脑室出血,脑室内出现分布不规则的团块强回声,脉络丛出现增厚、增粗情况;⑥脑实质出血,脑实质内局部团块状强回声或混合回声,形态不定但边界清晰;⑦蛛网膜下出血,冠状切面上大脑外侧裂回声增强、增宽,无回声脑池内的回声增加;⑧脉络丛脓肿,壁回声增强。
1.4 统计学方法 使用SPSS 22.0软件进行分析;使用MeNemar 检验和Fisher 精确概率法检验不同方法的检出能力;P<0.05表示差异具有统计学意义。
2 结果
2.1 不同检查方法阳性率比较 120 例新生儿中,低频超声诊断颅脑病变42 例,高频超声诊断颅脑病变92 例,联合诊断有颅脑病变112 例。联合诊断阳性率(93.3%)明显高于高频超声(76.7%;P<0.05),而高频超声明显高于低频超声(33.3%;P<0.05)。
2.2 不同疾病诊断结果 对于脑白质病变、颅内出血、室管膜下出血/鞘肿,联合检查和高频超声阳性检出率均明显高于低频超声(P<0.05),而高频超声和联合检查之间均无统计学差异(P>0.05)。对于缺血缺氧性脑病、脑室扩张、脑室出血、脑实质出血、蛛网膜下出血、脉络丛脓肿,因病例数太少,统计效能不足。见表1。
2.3 早产儿和足月儿阳性结果比较 早产儿颅脑病变联合诊断阳性率(97.27%,107/110)明显高于足月儿(50.00%,5/10;P<0.05)。
3 讨论
目前,我国4%~6%的新生儿存在畸形或缺陷,其中发生率最高的是神经系统疾病。新生儿颅脑病变可造成新生儿脑部不可逆损伤,具有高致残及致畸性,误诊、漏诊均会严重影响患儿预后[14]。因此,临床需要寻找一种较为准确且高效的新生儿颅脑疾病诊断方法,以早期确诊新生儿颅脑病变,为及时进行临床治疗及改善预后奠定坚实基础。
新生儿未闭合的前囟可以作为颅脑超声的透声窗,从而使得超声能够对脑内各组织结构进行显像,进而诊断新生儿的颅内疾病。近年来,随着超声技术的发展,大量研究显示颅脑超声能够对新生儿颅脑疾病进行快速、较为准确的诊断[15~17]。本文120例新生儿中,低频超声诊断颅脑病变42 例,高频超声诊断颅脑病变92 例,联合诊断颅脑病变112 例;而且,高频超声相较低频超声阳性检出能力更强,高频/低频超声而联合诊断对新生儿颅脑病变阳性检出能力最高。推测可能原因为低频超声图像具有成像速度快、穿透深度大的优点,但噪声大且深度方向分辨率低,而高频超声图像的优势是噪声少、深度方向分辨率高,因此高频超声诊断颅脑病变阳性分辨率相对更高[17]。两者各有优势,而联合诊断对侧脑室形态大小、内部回声以及脑室周围的组织结构发生的异常变化更为敏感,诊断颅脑病变阳性的能力更强[18]。本文早产儿联合诊断颅脑病变阳性率(97.27%)明显高于足月儿(50.00%,P<0.05)。分析可能与早产儿及足月儿脑血管分布的解剖结构不同有关。早产儿相较足月儿大脑供血系统发育更不成熟,动脉短分支穿支较少而长穿支的侧支循环差,使早产儿脑循环代偿能力不及足月儿,相应的脑组织更易损伤[19,20]。
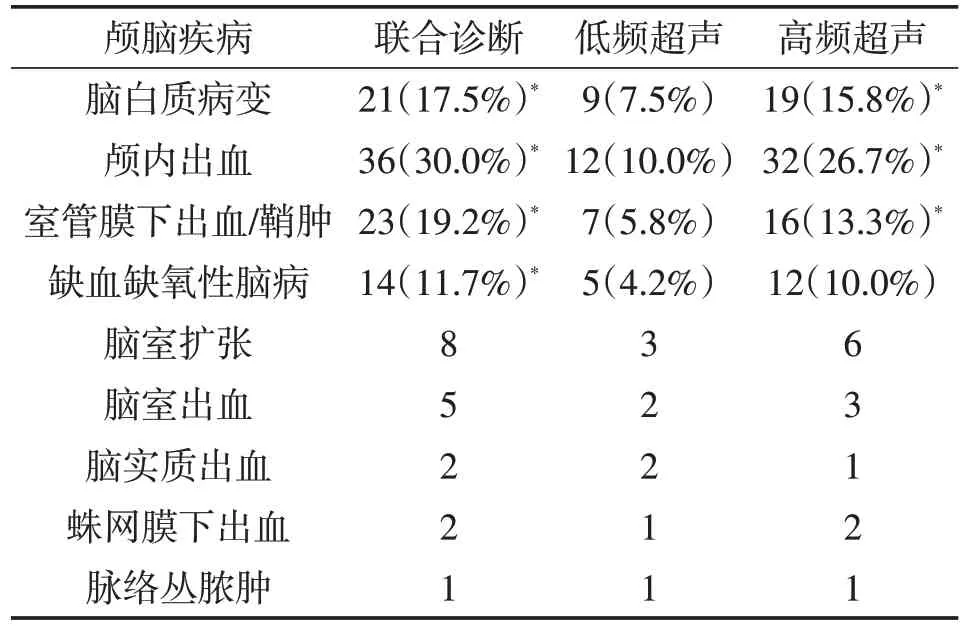
表1 不同检查方法诊断颅脑疾病检出率的比较
新生儿颅脑病变类型多样,超声影像学表现复杂。本文结果显示高频超声诊断脑白质病变、颅内出血、室管膜下出血/鞘肿的阳性检出率明显高于低频超声,与高频超声分辨率更高且对浅层病变诊断效果较好一致。但由于缺血缺氧性脑病、脑室扩张、脑室出血、脑实质出血、蛛网膜下出血、脉络丛脓肿等病例数较少及部分病变位置更深,两种方法诊断效能尚不明确。但是高频和低频超声操作简便且廉价,能及时确诊新生儿颅脑病变,还能在短时间多次检查,实现对新生儿颅脑病变发展和变化的过程动态的观察,以指导临床医生进行治疗并评估疾病的预后。值得注意的是,因危重新生儿个体因素未全部行CT 或MRI 检查,因此高、低频超声诊断新生儿颅脑病变的准确性有待进一步研究。
综上所述,高频超声诊断脑白质病变、颅内出血、室管膜下出血/鞘肿优于低频超声;高、低频超声联合诊断对新生儿颅脑病变的检出更为有利,可作为新生儿颅脑病变的筛查及动态监测方法。
