外周血单核细胞计数与急性缺血性脑卒中患者短期功能预后的关系
2020-04-13吴静顾诚豪
吴静,顾诚豪
无锡市第八人民医院内科,江苏无锡 214000
急性缺血性脑卒中发生率约占脑卒中的69.6%~70.8%,具有高致残率、高病死率等特点,对人类健康造成严重危害[1]。 在急性缺血性脑卒中生理病理过程中炎性反应起到关键性作用。 外周血免疫细胞在缺血早期即浸润脑缺血坏死区,并释放大量炎性因子,进一步加重组织损伤、血脑屏障破坏和扩大炎性反应,进而导致患者预后不良[2]。 单核细胞属于免疫细胞,一旦有机体发生急性缺血性脑卒中, 外周血肿单核细胞含量显著升高,并会在缺血坏死区浸润,加重脑损伤。 相关研究显示[3-4],单核细胞计数对慢性淋巴细胞白血病、溃疡性结肠炎严重程度均有一定的预测价值。 但其与急性缺血性脑卒中患者短期功能预后是否相关鲜有报道。 为此, 该研究方便选择该院于2016 年5 月—2019 年12月收治的62 例急性缺血性脑卒中患者为研究对象,旨在分析急性缺血性脑卒中患者短期功能预后与外周血单核细胞计数关系,以期指导临床治疗。 报道如下。
1 资料与方法
1.1 一般资料
方便选择该院收治的62 例急性缺血性脑卒中患者为研究对象,男35 例、女27 例;年龄45~81 岁,平均年龄(68.32±2.36)岁;疾病类型:脑叶梗死21 例、基底节梗死25 例、脑干梗死16 例。 纳入标准:符合急性缺血性脑卒中相关诊断标准[5],并经CT 或MRI 检查确诊;发病至入院时间<24 h;签署知情同意书。 排除标准:自身免疫系统疾病者;恶性肿瘤;肝、肾等重要脏器功能不全者;存在活动性感染者;血液系统疾病者;慢性炎性疾病者;临床资料不完整者。 研究经医学伦理委员会审核批准。
1.2 预后评估
采用改良RANKIN 量表(mRS)评估患者入院3 个月残障水平,分值为0~6 分,0 分:完全无症状;1 分:无明显残障,仅存在轻微症状,能独立完成日常生活与工作;2 分:轻度残障,能独立处理个人日常事务,但难以完成病前所有活动;3 分:中度残障,能独立行走,但需部分帮助;4 分:中重度残障,日常生活需他人帮助,难以独立行走;5 分:重度残障,日常生活完全依赖他人,二便失禁,卧床不起;6 分:死亡。 mRS 评分为0~2 分表示预后良好,3~5 分表示预后不良。
1.3 方法
采集入组患者空腹外周静脉血3 mL,3 000 r/min离心,10 min,取上清液,使用ABX Pentra XL 80 全自动细胞分析仪测定外周血单核细胞计数。 并收集患者性别、年龄、合并心房颤动、脑卒中史、糖尿病、高血压等基本资料, 并使用美国国立卫生研究院卒中量表(NIHSS)评估患者入院3 个月神经功能缺损情况,总分为42 分,包括共济失调、凝视障碍、构音障碍、上下肢运动功能等,分值越高者神经功能缺损越严重。
1.4 观察指标
①分析不同预后急性缺血性脑卒中患者临床资料、神经功能缺损与外周血单核细胞计数差异;②绘制ROC 曲线图, 分析外周血单核细胞计数评估急性缺血性脑卒中患者短期功能预后效能。
1.5 统计方法
应用SPSS 21.0 统计学软件分析数据,计量资料用(±s) 表示, 组间差异比较用t 检验; 计数资料采用[n(%)]表示,组间差异比较用χ2检验,多因素相关性分析使用Logistic 回归分析,P<0.05 为差异有统计学意义。
2 结果
2.1 分组情况
62 例患者按照mRS 评分分组显示,短期预后良好组40 例,短期预后不良组22 例。
2.2 不同预后急性缺血性脑卒中患者各指标的比较
短期预后不良组女、 心房颤动比例和年龄、NIHSS评分、外周血单核细胞计数高于短期预后良好组,差异有统计学意义(P<0.05);两组糖尿病、高血压、脑卒中史比例比较,差异无统计学意义(P>0.05)。见表1、2。以单核细胞计数作为连续变量,是否不良预后为因变量时,经Logistic 分析显示:单核细胞计数是急性缺血性脑卒中患者出现预后不良的独立危险因素 (OR95%CI:1.834~81.532,OR=12.232,P=0.009)。
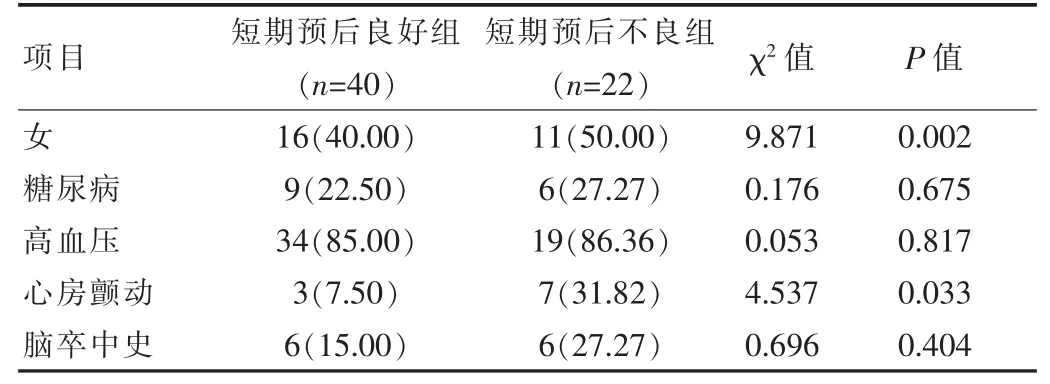
表1 不同预后急性缺血性脑卒中患者各指标对比[n(%)]
2.2 外周血单核细胞计数评估急性缺血性脑卒中患者短期功能预后效能
ROC 曲线显示: 单核细胞计数预测急性缺血性脑卒中患者短期功能预后不良的分界值为0.346,曲线下面积为0.584(95%CI:0.529~0.638),特异性为45.05%,敏感性为67.45%。 见图1。
表2 不同预后急性缺血性脑卒中患者各指标对比(±s)
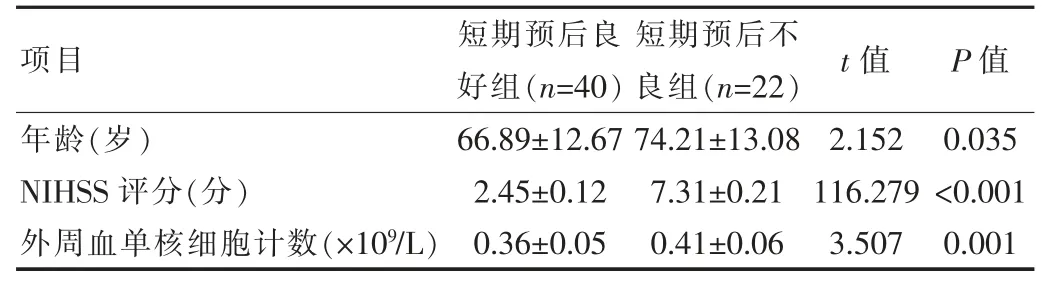
表2 不同预后急性缺血性脑卒中患者各指标对比(±s)
?

图1 外周血单核细胞计数评估急性缺血性脑卒中患者短期功能预后效能ROC 曲线
3 讨论
急性缺血性脑卒中作为临床常见的急性脑血管病,动脉粥样硬化形成是其最基础的致病原因,会阻塞血管,减少血流量,造成脑组织慢性缺血,导致脑组织损害、软化,可继发严重的神经功能障碍,引起语言、意识障碍、肢体瘫痪等,甚至威胁患者生命安全[6-7]。 急性缺血性脑卒中发病机制相对复杂,包括细胞凋亡、炎性反应、自由基损伤、细胞内钙超载、兴奋性氨基酸毒性作用等, 其中炎性反应是急性缺血性脑卒中的重要生理病理过程,在其发生、进展过程中发挥关键性作用[8]。
俞书红等[9]分析升高的单核细胞计数预测急性缺血性脑卒中患者功能预后,结果显示,不良预后组女、心房颤动比例和年龄、 美国国立卫生研究院卒中量表(NIHSS)评分、外周血单核细胞计数分别为50.8%、31.5%、(74.2±13.1)岁、7.00(4.00,11.00)分、0.40(0.22,0.51)×109/L, 高于良好预后的41.2%、8.5%、(66.9±12.7) 岁、2.00(1.00,3.00)分、0.36(0.29,0.47)×109/L(P<0.05);单核细胞计数是急性缺血性脑卒中患者出现预后不良的独立危险因素(95%CI:1.835~81.532,P=0.010),预测患者短期功能预后不良的分界值为0.345, 曲线下面积为0.583(95%CI:0.532~0.634),特异性为45.0%,敏感性为67.4%。 该研究结果显示与上述研究结果相似,短期预后不良组女、心房颤动比例和年龄、美国国立卫生研究院卒中量表(NIHSS)评分、外周血单核细胞计数分别为50.00%、31.82%、(74.21±13.08) 岁、(7.31±0.21) 分、(0.41±0.06)×109/L, 高于短期预后良好组的40.00%、7.50%、(66.89±12.67)岁、(2.45±0.12)分、(0.36±0.05)×109/L(P<0.05);单核细胞计数是急性缺血性脑卒中患者出现预后不良的独立危险因素 (95%CI:1.834~81.532,OR=12.232,P=0.009),且预测患者短期功能预后不良的分界值为0.346, 曲线下面积为0.584 (95%CI:0.529~0.638),特异性为45.05%,敏感性为67.45%,提示单核细胞计数可对急性缺血性脑卒中预后不良进行预测,这可能与单核细胞在急性缺血性脑卒中诱发的炎性反应有关。 单核细胞属于外周血白细胞的亚型之一,急性缺血性脑卒中发生4 h 后,其能迁移浸润至中枢神经系统,并浸润、聚集于缺血区脑组织,促进炎性反应,导致脑损伤进一步加重[10-11]。 急性缺血性脑卒中发病早期,因组织水肿等因素会降低单核细胞变形能力, 其聚集性、黏附功能明显升高,会引起脑血管微循环障碍、限制侧支循环建立, 而黏附在血管内皮表面的单核细胞会形成小栓子,微血管受阻,阻碍微循环,降低脑血流量,影响患者预后[12]。 在血管内皮细胞表面黏附的单核细胞和在脑组织内浸润的单核细胞可相互激活, 大量释放血管活性因子、氧自由基,损伤血管内皮细胞,促进血小板聚集,进而收缩血管,破坏脑细胞并进一步加重神经元缺氧、缺血,甚至坏死,同时可破坏血脑屏障,加重脑水肿,诱发更严重的脑损伤。 此外,血管活性因子和氧自由基可对血-脑屏障形成破坏,造成脑水肿进一步加重,影响患者预后。
综上所述, 外周血单核细胞计数不仅是急性缺血性脑卒中预后不良的独立危险因素, 还能够预测急性缺血性脑卒中患者短期功能预后不良, 检测外周血单核细胞计数可帮助医生判断患者病情严重程度和评估预后,可用于指导临床治疗急性缺血性脑卒中。
