多囊卵巢综合征患者胰岛素抵抗与性激素和脂类以及超敏C 反应蛋白的相关性研究
2020-04-09杨淑娴娄鉴芳
杨淑娴 陈 颖 娄鉴芳
(南京医科大学第一附属医院检验学部,江苏 南京 210029)
多 囊 卵 巢 综 合 征(polycystic ovary syndrome, PCOS)是以持续性无排卵、高雄激素血症为主要特征的内分泌代谢紊乱性疾病,育龄妇女发病率高达6%~10%[1-2],占无排卵性不孕的50%~70%[3],临床表现多样,有些患者仅表现为高雄激素血症、月经异常、不孕、多囊卵巢、毛发增多等,有些患者还伴有或最终并发胰岛素抵抗(insulin resistance, IR)、血脂异常等[4]。本研究中回顾性分析了160 例PCOS 患者激素、脂类及超敏C 反应蛋白(hs-CRP)的水平及其与IR 的关系,报告如下。
1 资料与方法
1.1 研究对象 收集2018 年7 月—2019 年5 月南京医科大学第一附属医院妇科就诊的PCOS 患者160 例,平均年龄(27.11±3.54)岁,PCOS 诊断符合文献[5]诊断标准,即具备以下3 项中的任意2 项即可诊断为PCOS:①无排卵和(或)稀发排卵;②高雄激素的临床表现和(或)有实验室检查结果作为依据;③超声检查表现为卵巢多囊样改变,即一侧或两侧卵巢小卵泡≥12 个且单个直径为2 ~9 mm 和(或)卵巢体积增大(即每侧>10 ml)。排除合并有高泌乳素血症及引起高雄激素血症的其他疾病,如库欣综合征、卵巢或肾上腺肿瘤、先天性肾上腺皮质增生症等患者。IR 状态采用胰岛素抵抗指数(HOMA-IR)进行评价:HOMA-IR= 空腹血糖(mmol/L)× 空腹血清胰岛素(FIN, IU/L)/22.5。以HOMA-IR>2.69 作为IR 判定标准[6],将160 例患者分成IR 组(83 例)和非IR 组(77 例)。IR 组年龄16~33 岁,平均(26.83±3.74)岁;非IR 组年龄20~39 岁,平均(27.40±3.31)岁。两组间年龄比较,差异无显著性(P>0.05),具有可比性。
1.2 指标检测 于月经周期的第2 ~3 天,采集清晨空腹非抗凝静脉血,4 000 r/min 离心3 min,取上层血清,采用UniCel DXI800 分析仪测定卵泡刺激素(FSH)、黄体生成素(LH)、泌乳素(PRL)、雌二醇(E2)、孕酮(Prog)、生长激素(GH)、睾酮(Testo)及硫酸脱氢表雄酮(DHEA);采用贝克曼AU5800 全自动生化分析仪检测血清总胆固醇(TC)、甘油三酯(TG)及低密度脂蛋白胆固醇(LDL-C)、空腹血糖水平,采用罗氏e602检测空腹血清胰岛素(FIN)、性激素结合蛋白(SHBG)水平;采用德国西门子BNII 全自动蛋白分析仪检测hs-CRP 水平。
1.3 统计学分析 采用GraphPad Prism7.0 统计软件分析数据。符合正态分布的计量资料以表示,偏态分布的数据以中位数M(P25 ~P75)表示,组间比较采用Mann-Whitney U 检验,相关性分析采用Pearson 相关分析法。P<0.05 为差异有统计学意义。
2 结 果
2.1 IR 组与非IR 组FIN 和空腹血糖水平的比较 IR组FIN、空腹血糖水平较非IR 组均明显增高,差异具有统计学意义(P<0.05)。见表1。
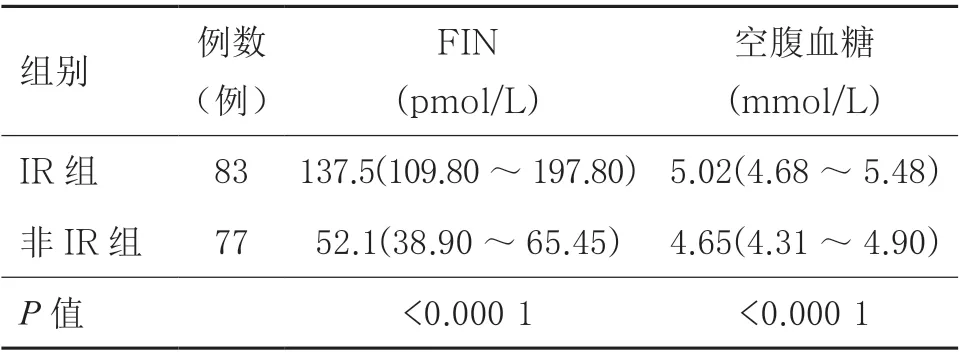
表1 两组FIN 和空腹血糖水平比较[M(P25 ~P75)]
2.2 HOMA-IR 与激素、脂类、hs-CRP 的相关性分析 患者年龄与HOMA-IR 之间不具有相关性(r=-0.140 4,P=0.611 7)。HOMA-IR 与 血 清FIN、空腹血糖、TG、DHEA、LDL-C、hs-CRP水平呈显著正相关(P<0.05),与SHBG、PRL、E2、Prog、GH 水平呈显著负相关(P<0.05)。见表2。
2.3 IR 组与非IR 组激素、脂类、hs-CRP 水平的比较 IR 组PRL、E2、Prog、GH、SHBG 水平明显低于非IR 组(P<0.05),TG、LDL-C、hs-CRP 水平明显高于非IR 组(P<0.05)。两组FSH、LH、Testo、DHEA、TC 水平差异无显著性(P>0.05)。见表3。
3 讨 论
PCOS 是由于下丘脑- 垂体- 卵巢轴功能紊乱引起的一种常见妇科内分泌疾病,患者多伴有IR[7]。目前仍没有一种特别精确的方法来检测IR,临床上多通过胰岛素抵抗稳态模型(HOMA)计算胰岛素抵抗指数(HOMA-IR)作为评估IR 的指标[8],该模型仅用空腹血糖和胰岛素值就能评估机体的IR。IR 是PCOS 发生发展的中心环节之一,高胰岛素血症能够抑制肝脏合成SHBG,造成性激素分泌紊乱。胰岛素可以通过抑制肝脏 SHBG 的分泌影响性激素的水平。有文献报道,SHBG 水平是反映人体高胰岛素血症程度及IR 程度的生化标志之一[9]。本研究结果也显示,IR 组SHBG 水平较非IR 组显著降低,且SHBG 水平与HOMA-IR呈显著负相关;此外PRL、E2、Prog 亦显著低于非IR 组,临床表现为排卵功能障碍。

表2 HOMA-IR 与各种指标的相关性分析[M(P25 ~P75)]

表3 IR 组与非IR 组各项指标的比较[M(P25 ~P75)]
本研究中,IR 组血清FIN 和空腹血糖水平均高于非IR 组,反映出适量胰岛素对IR 患者不能产生正常效应,导致糖代谢紊乱。当IR 程度加重时,胰岛B 细胞代偿分泌的胰岛素由于被消耗下降,代偿能力丧失,机体不再因为代偿性高胰岛素血症而维持血糖正常,逐渐向糖耐量减退和糖尿病发展,空腹血糖开始升高[10]。因此,PCOS 患者需积极监测FIN 和空腹血糖水平,以便早期发现IR 并尽早治疗,尽量避免年轻患者发生糖耐量异常甚至糖尿病。
GH 为促代谢激素,可调节糖、蛋白、脂类的代谢,受下丘脑生长激素释放激素和生长抑素的双重调节,此外还受肥胖、饮食及睡眠等因素的影响。PCOS 患者下丘脑促性腺激素释放激素释放正常,生长抑素活性增强,患者GH 基础水平低;同时,胰岛素可刺激胰岛素样生长因子-II 的产生,后者可反馈抑制GH 的分泌[11]。因此与非IR 组相比,IR 组不仅FIN 水平显著升高,GH 水平亦显著降低。
心血管事件是PCOS 的远期不良事件之一。伴IR 的PCOS 患者常存在明显的脂代谢异常。脂代谢紊乱会诱发心血管事件。在吸烟、肥胖、高血压、高血糖等多种心血管事件的危险因素中,肥胖与IR 的关联程度最高,而肥胖对PCOS 患者的脂质代谢有重要影响。肥胖的PCOS 患者性激素、IR 及脂代谢紊乱较体质量指数低者更加严重[12]。研究发现,非肥胖组PCOS 患者中TG 预测IR 的能力要大于肥胖组,而LDL-C 与IR 相关性较弱,在反应代谢紊乱方面不如TG,因此建议将TG 作为判断PCOS 非肥胖组患者IR 的替代指标[13]。
伴IR 的PCOS 患者发生远期心血管事件的风险并不是由某个单一因素决定的,而是多种代谢异常综合作用的结果,体现为多种代谢指标紊乱及IR 导致的糖尿病、高血压和动脉粥样硬化,如血清hs-CRP、TG、LDL-C 水平明显高于非IR 组,其中hs-CRP 已被证实可作为独立预测心血管事件的指标[14-15]。而高脂血症可增加冠心病心肌梗死的风险,对首次发生的心肌梗死联合检测血脂与hs-CRP 水平可能具有很强的预后价值[16]。因此对伴IR 的PCOS 患者观察包括HOMA-IR 在内的多种指标对远期心血管不良事件的及时预防和监测具有重要意义。
综上,伴IR 的PCOS 患者激素异常、脂代谢异常、血糖代谢紊乱较不伴IR 的PCOS 患者更严重,需要定期检测上述指标,以预防、监测和及时治疗远期不良事件。
