川芎茶调散合身痛逐瘀汤加减配合针灸治疗坐骨神经痛疗效研究*
2020-04-07樊海元林砚铭
樊海元,林砚铭,巫 斌△
1.成都市青白江区中医医院外一科(成都 610306);2.成都中医药大学附属医院骨科 (成都 610075)
坐骨神经痛指的是因为多种因素造成的坐骨神经原发性或继发性受损,从而形成沿着坐骨神经通路及其分布区出现的以疼痛为主要表现的综合征,主要集中在单侧臀部、大小腿后侧、足外侧等部位,呈持续性加剧式疼痛[1]。目前西医治疗该病多选用神经营养治疗、消炎止痛药物、物理牵引或卧床休息、激素注射等常规疗法,但均伴随疗效不确定、病情易反复等问题[2]。中医领域属“痹证”、“腰腿痛”等范畴,传统中医药治疗坐骨神经痛具有疗效显著且毒副作用小等特点,已得到临床越来越多的认可[3-4]。笔者所在科室根据多年临床经验,运用川芎茶调散合身痛逐瘀汤加减配合针灸治疗坐骨神经痛,取得了令人满意的效果,报告如下。
资料与方法
1 一般资料 选取2016年1月至2019年1月我院康复科收治的78例坐骨神经痛患者作为观察组,采用历史对照法,选取2014年1月至2015年12月我院康复科收治的75例坐骨神经痛患者作为对照组。病例纳入标准:①西医诊断结果均符合中坐骨神经痛相关标准:单侧臀部或腰部钝痛,并沿大腿后侧、腘窝、小腿外侧和外踝扩散,在持续性疼痛基础上可因行走、咳嗽、弯腰等呈发作式加剧;②中医诊断结果符合腰痛、痹证相关标准,属瘀血阻滞经络证;③患者精神状态正常,治疗依从性良好;④无重症心、脑血管疾病、肝肾疾病。剔除标准:①严重骨质疏松或合并感染、出血患者;②最近1周有非甾体类抗炎药或止痛药使用史;③存在椎管狭窄、足下垂及马尾综合征等需要绝对手术治疗;④孕妇、哺乳期妇女或计划怀孕妇女。观察组男42例,女36例;年龄28~70岁,平均(43.57±3.12)岁;病史3个月~7年,平均(2.56±0.87)年。对照组男41例,女34例;年龄25~69岁,平均(43.22±3.47)岁;病史2个月~8年,平均(2.78±0.57)年。两组患者的年龄、性别、病史等一般资料差异不显著(P>0.05),可比性较好,本研究已经医院伦理委员会批准通过。
2 治疗方法
2.1 对照组:接受常规西药及针灸治疗,西药采用曲安奈德(国药准字号H53021604,规格0.1%×10 ml)40 mg加2%利多卡因(国药准字号H4102224,规格5 ml∶0.1g)2 ml,充分混合后痛点注射,5 d治疗1次,连续治疗3次。针灸取穴依据坐骨神经痛取穴原则,准确取患侧环跳、风市、阳辅、阳陵泉、膝阳关、足临泣、悬钟、承扶。操作方法皮肤及针具常规消毒后,直刺环跳穴60 mm,承扶40 mm,风市、阳陵泉30 mm,足临泣、悬钟15 mm,余下各穴常规针刺,采用平补平泻,得气后留置30 min,1次/d,6次1个疗程,连续治疗4个疗程。
2.2 观察组:在对照组基础上加用川芎茶调散合身痛逐瘀汤加减治疗,针灸及常规西药同对照组,川芎茶调散药方组成包括:川芎20 g,防风、荆芥、白芷、薄荷、羌活、蔓荆子、地龙各10 g,桃仁、丹皮、桂枝各6 g,细辛、全蝎各3 g。身痛逐瘀汤药方组成:黄芪、延胡索、田七各30 g,怀牛膝、秦艽各15 g,当归、香附、红花各10 g,甘草、五灵脂各6 g。上述诸药,加水煎至400 ml,一剂分两次服用,连续服用1个月。肝肾亏损者加杜仲、狗脊、菟丝子各30 g;气血虚弱者加党参、鸡血藤各30 g。
3 观察指标 ①神经传导速度:采用肌电图诱发电位仪(丹麦Keypoint 9033A07)检测两组患者治疗前、后腓肠神经感觉神经传导速度SCV、腓肠神经运动神经传导速度MCV、病变侧胫神经运动神经传导速度MCV,刺激电极与记录电极测距固定;②疼痛评分:采用视觉模拟评分量表(VAS),借助标准VAS卡尺两端“无痛”至“无法忍受的剧痛”对两组患者治疗前、后疼痛程度进行评估,可根据患者腰骶部、臀部、大腿外侧、腘窝、小腿外侧0~10不同程度疼痛阈值内滑动游标,通过游标显示刻度确定患者疼痛程度,分值越高提示疼痛越剧烈;④致痛物质:分别于治疗前、后采集患者外周静脉血10 ml,离心分离血浆后采用酶联免疫吸附法检测其血浆5-羟色胺(5-HT)和P物质(SP)水平。
4 疗效标准 参照《中药新药临床研究指导原则》[5]对患者临床疗效进行评估,治愈:临床症状、体征完全消失,活动、功能不受影响,关节恢复正常;显效:主要临床症状完全消失,可以正常参加工作及日常劳动,症状、体征改善率70%~95%,劳累状态下可出现轻微症状;有效:主要临床症状基本消失,无法进行重体力劳动;无效:未达到上述标准。

结 果
1 两组患者临床疗效比较 观察组总有效率为89.74%(70/78),对照组为73.33%(55/75),观察组显著高于对照组(P<0.05),见表1。
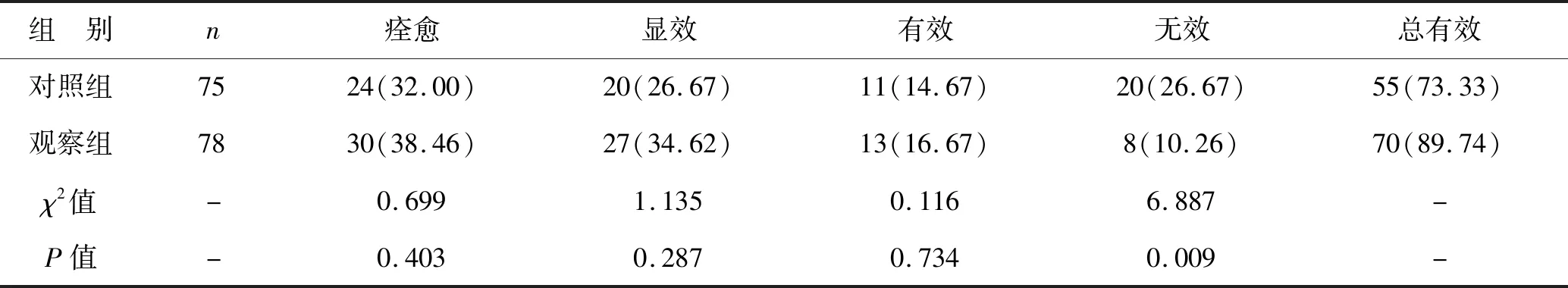
表1 两组患者临床疗效比较[例(%)]
2 两组神经传导速度水平变化 见表2。治疗前,两组患者腓肠神经SCV、腓肠神经MCV、胫神经MCV等神经传导速度比较,差异无统计学意义(P>0.05);经过治疗,两组腓肠神经SCV、腓肠神经MCV、胫神经MCV传导速度均显著提升,且观察组显著高于对照组(P<0.05)。
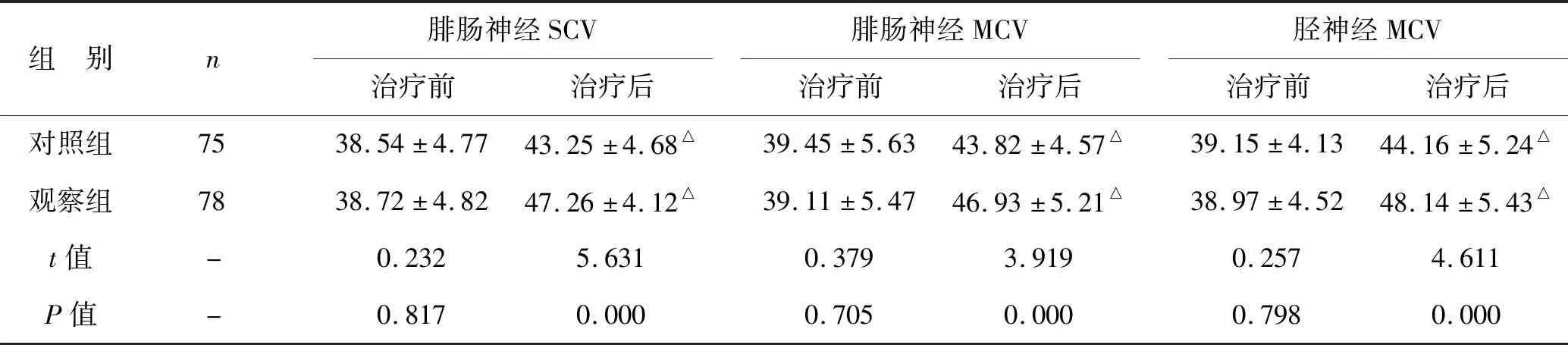
表2 两组神经传导速度水平变化比较(m/s)
注:同组间与治疗前比较,△P<0.05
3 两组疼痛程度比较 见表3。治疗前,两组患者腰骶部、臀部、大腿外侧、腘窝、小腿外侧VAS评分比较,差异无统计学意义(P>0.05);治疗后,两组腰骶部、臀部、大腿外侧、腘窝、小腿外侧VAS评分均显著下降,且观察组明显低于对照组,差异有统计学意义(P<0.05)。

表3 两组患者治疗前后VAS评分比较(分)
注:同组间与治疗前比较,*P<0.05
4 两组血浆致痛物质水平比较 见表4。治疗前,两组5-HT和SP水平差异不具备统计学意义(P>0.05);治疗后,两组5-HT和SP水平显著下降,且观察组明显低于对照组(P<0.05)。

表4 两组患者治疗前后5-HT和SP水平比较(nmol/L)
注:同组间与治疗前比较,△P<0.05
讨 论
坐骨神经痛是医院骨科、疼痛科、康复科等众多科室的高发病,主要症状是沿坐骨神经通路及其分布区呈放射性疼痛,依据受损神经部位可分为干性和根性,以干性更为多见[6]。引发此病的原因众多,常见的包括腰椎间盘突出、强直性脊柱炎、腰椎滑脱症、椎管狭窄、肿瘤侵入椎管等疾病,均可造成坐骨神经痛[7]。现代医学理论认为该病发病与疲劳、潮湿及受寒有关,患处由于神经受压迫而引发明显的局部无菌性炎症,病理特征为神经组织充血、肿胀、渗出增多[8]。我国传统医学将坐骨神经痛纳入“腰腿病”、“痹证”范畴,其内因是肝肾不足,外因是风邪寒湿入体,内外交织致使腰腿经络阻滞、气血运行不畅[9]。
川芎茶调散出自宋代《太平惠民和剂局方》,方中川芎是多年生草本川芎的干燥根茎,味辛、性温,归肝、胆、心包经,具备祛风止痛、活血行气之效[10]。《药性论》载其“活半身不遂,腰脚软弱,主包衣不出”;《名医别录》称其可医治“心腹艰痛,卒急肿痛,中恶,胁风痛”。现代药理试验证明其具有镇痛镇静、解热抗炎、保护神经细胞、改变血液流变学、降压等多重功效,可参与调节多种机体细胞内外信号通路[11]。Jun等[12]将川芎挥发油与布洛芬同时经皮给药,能够促进布洛芬的吸收,同时降低小鼠血清NO含量,进而提高小鼠疼痛阈值,增强对疼痛的抑制作用。身痛逐瘀汤出自清代王清任《医林改错》所载方剂中专治血瘀疼痛的经典方剂之一,在消肿化淤、缓解疼痛方面具有良好功效[13]。方中当归、红花活血祛瘀,秦艽祛风除湿,香附、五灵脂行气血,止疼痛,怀牛膝疏通经络,以利关节,配以甘草调和诸药,共奏化瘀活血,通络止痛之效。本研究采用川芎茶调散合身痛逐瘀汤加减配合针灸治疗坐骨神经痛,结果发现观察组拥有更优的临床疗效,其腓肠神经SCV、腓肠神经MCV、胫神经MCV传导速度均显著快于对照组。神经传导速度能够一定程度上反映患者周围神经受损情况,而坐骨神经痛患者通常存在神经传导速度下降的现象[14-15]。本研究结果说明川芎茶调散合身痛逐瘀汤加减配合针灸治疗相较于常规西药及针灸治疗对于提高患者神经传导速度,缓解周围神经损伤具有更佳的疗效。这与川芎茶调散、身痛逐瘀汤所起到的除痹镇痛,活血化瘀,祛风散寒除湿的作用具有密切联系[16]。
疼痛是坐骨神经痛最显著的临床表现,本研究经对比分析发现,观察组腰骶部、臀部、大腿外侧、腘窝、小腿外侧VAS评分均明显低于对照组,患者疼痛情况得到了良好缓解。疼痛的发生机制在于“不荣则痛”、“不通则痛”,川芎茶调散联合身痛逐瘀汤通过活血化瘀,促进气血运行通畅,津液疏布正常则肿胀消退,加之津液气血濡养经脉关节,则关节僵硬获得缓解,所谓“通则不痛”[17-18]。5-HT和SP是介导疼痛信息传递的重要物质,前者通过阻抗伤害性刺激的传导,降低机体的疼痛敏感性,后者将疼痛信号从初级神经元介导至次级神经元,二者相互影响,在痛觉神经传递中协同作用[19]。观察组5-HT和SP等血清致痛物质水平显著低于对照组,说明观察组经过治疗能够有效消除或缓解患者疼痛,抑制此类患者血清中致痛物质浓度的升高。
综上所述,川芎茶调散合身痛逐瘀汤加减配合针灸治疗坐骨神经痛,能够显著提高疗效,提高神经传导速度,降低血清致痛物质浓度,缓解痛感。
