早期误诊为结核性脑膜炎的神经白塞病1例并文献回顾
2020-04-01辛子凯惠海霞何俊瑛
辛子凯,范 佳,惠海霞,卜 晖,何俊瑛
(河北医科大学第二医院 神经内科,河北 石家庄 065000)
1 临床资料
患者,男,35岁,主因发热1天,发作性意识障碍14 h第一次于2017年3月30日入院。患者缘于1天前无明显诱因出现发热,最高体温为38.5 ℃,伴头晕,无咳嗽咳痰,无头痛、恶心、呕吐,未予以重视,14 h前休息时突发意识障碍,伴牙关紧闭,肌肉僵直,伴大小便失禁,遂收入院。既往1年前出现右下肢无力,未诊治。神经系统查体:意识清,语利,双瞳孔正大等圆,直径3 mm,对光反射灵敏,伸舌居中,右下肢肌力V-级,其余肢体肌力V级,四肢肌张力正常,双侧腱反射对称(++),双侧巴氏征(-),感觉共济查体未见明显异常,颈软,无抵抗。辅助检查:头颅MRI:未见明显异常。视频脑电图:可见癫痫样异常放电。实验室检查:自身抗体、抗中性粒细胞胞浆抗体、风湿四项未见异常;血沉20 mm/1 h;白细胞计数14.5×109/L;超敏C反应蛋31.9 mg/L。腰椎穿刺检查脑脊液结果如表1,图1。根据结核性脑膜炎2009年诊断评分评定为可能的结核性脑膜炎。给予异烟肼、利福平、吡嗪酰胺、乙胺丁醇抗结核及激素治疗,患者病情好转出院。
患者3个月后因发作性意识不清于2017年7月5日再次入院。头颅MRI检查示(图2a~c):脑干,小脑及脊髓萎缩,脑桥异常信号。复查腰椎穿刺结果示脑脊液压力明显增高(290 mmH2O,1 mmH2O=0.0098 kPa),脑脊液白细胞计数增多(150×106/L),以中性粒细胞增多为主伴脑脊液蛋白增高(0.6 g/L)。送检脑脊液二代测序:未检出结核分枝杆菌复合菌群。6天后患者出现新发口腔及肛周溃疡(图3)并出现四肢结节状红斑,追问患者既往反复口腔溃疡病史6年。20天后患者出现右侧肢体肌力减弱。行头颅DWI(图2d~h)示:考虑右放射冠,左侧侧脑室前角旁及丘脑区急性脑梗死。进一步完善颈胸腰椎MRI(图2g~h):脊髓多发病变,符合血管炎所致。
综上考虑神经白塞病(neuro-Behçet's disease,NBD),给予激素及丙种球蛋白治疗,患者症状好转出院,1年后随访,病情进展,预后较差,生活不能自理。

表1 入院第2天、入院第7天、入院第12天脑脊液化验结果
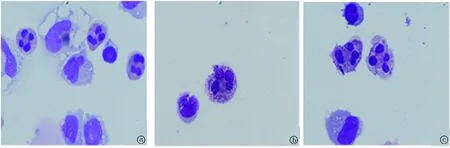
图1 脑脊液细胞学涂片a.入院第2天脑脊液细胞学呈以嗜中性粒细胞为主的混杂细胞学反应(MGG染色×1000);b.入院第7天脑脊液细胞学呈以淋巴细胞为主的混杂细胞学反应(MGG染色×1000);c.入院第12天脑脊液细胞学呈混杂细胞学反应(MGG 染色×1000)
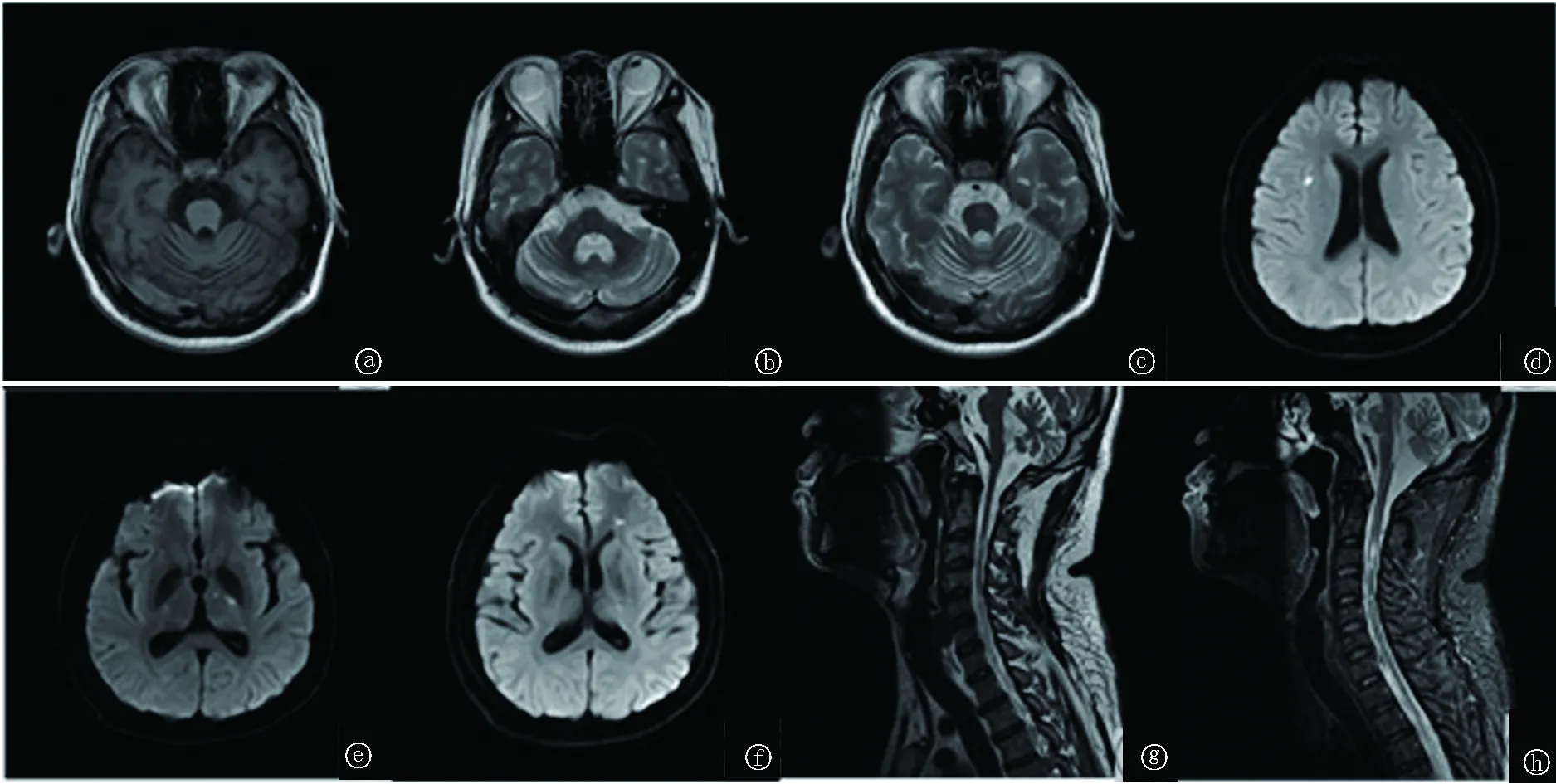
图2 头颅MRI检查a~c.脑干、小脑及所括范围内颈髓萎缩,脑桥内似可见条状稍长T1及稍长T2信号,边缘模糊,邻近脑沟及脑池增宽,第四脑室扩张;d~f.右侧放射冠、左侧侧脑室前角旁及丘脑区可见点状弥散受限高信号;g~h.颈3椎体及颈4~5椎间盘水平脊髓内可见条形长T2信号,压脂序列呈高信号
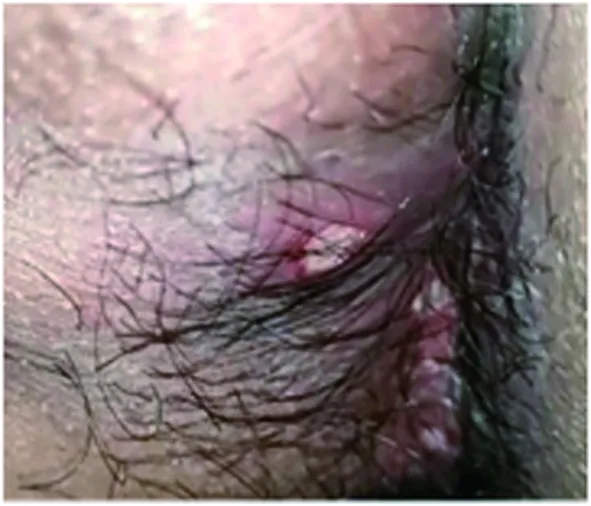
图3 肛周可见多发溃疡
2 讨 论
白塞综合征(又称白塞病)是一种慢性血管炎症性疾病,可影响眼、皮肤、黏膜、关节、血管系统、肺、胃肠道和神经系统[1]。目前病因不明,已知遗传易感性在病变过程中起关键作用,其中HLA-B51是目前最强的遗传易感因素[2]。该病发病有明显的区域分布特点,在地中海地区延伸到日本的“丝绸之路”上更常见[3]。中国的患病率大约为0.14%,发病年龄多为25~35岁。男性多见[4]。
白塞综合征临床表现多变,以口腔溃疡、生殖器溃疡、眼部病变(包括虹膜炎、葡萄膜炎、视网膜炎、结膜炎、角膜炎等)为主要特征,目前尚无特异性的实验室,放射学或组织学异常表现[5]。一些患者可见中度贫血及白细胞增多,红细胞沉降率及C反应蛋白仅轻度升高,自身免疫相关抗体少见异常,且无特异性,而补体水平可能明显升高[6]。针刺反应阳性有一定的指导意义,灵敏度因种族及地域有所不同,约20%~80%[3]。人类白细胞抗原(HLA)检测可以支持与HLA B51表型相关患者的诊断,并可能有助于鉴别诊断。白塞综合征的诊断标准主要依靠临床表现,目前采用2014年国际标准修订小组制定的白塞病诊断标准[7],其中对眼部损害、口腔溃疡、及生殖器溃疡等3个症状每个赋值2 分,而皮肤损害、累及中枢神经系统、及血管表现每个赋值1 分,针刺试验是非必须的,但如果进行了针刺试验,且结果为阳性,则加上额外的1分,其中针刺试验是用20号无菌针头斜行刺入皮内,24~48 h观察结果,如针刺部分出现小脓点为阳性,无脓点及其他任何反应为阴性[8-9]。如果患者最终得分达到或超过4分,则可以做出诊断。其敏感度和特异度分别为93.9%和92.1%。
据报道白塞综合征中神经受累为3%~9%[10],亦称为NBD。常见于男性,男女比例最高可达4∶1[11]。NBD多发生在出现复发性口腔溃疡或该疾病的一种或几种其他全身表现后的数月至数年,以神经系统症状起病可能性很小[12]。其诊断必须满足一组公认的白塞病标准,以及被认为是由白塞病引起的神经系统综合征[13]。根据受累部位可分为:脑膜脑炎型、脑干型、脊髓型、周围神经型、小脑病变型、颅神经瘫痪型。脑实质受累较常见,多为大脑皮层和周围白质,中脑和脑桥[14]。70%~80%脑实质型NBD患者会出现脑脊液变化,表现为蛋白质轻度升高,细胞数量经常显著增加,寡克隆带多阴性。通常在起初阶段可见中性粒细胞增多,在数天内被持续增多的淋巴细胞取代。脑脊液白细胞介素6(IL-6)水平在急性发作和疾病进展时升高[15]。
二代测序是一种新型的病原微生物检测技术。可直接由患者病变脑组织、脑脊液甚至尿液中获取病原微生物信息[16-17]。理论上,如果拥有足够的读取长度,并与生物基因组多次匹配,以及注释良好的参考数据库,几乎所有的微生物都可以基于特定的核酸序列进行鉴定,使无靶向的病原体广泛筛查成为可能,对于诊断中枢神经感染方面有明显优势,一些病例报道及临床研究证实了其在感染性疾病中的应用价值[18-22]。
NBD的治疗尚无指南依据,皮质类固醇和免疫抑制剂在NBD治疗中有重要作用,其可以预防神经系统的复发以及缓解全身性疾病。肿瘤坏死因子(TNF-α)拮抗剂、利妥昔单抗、阿那白滞素以及IL-6受体单克隆抗体对于治疗有一定帮助[15]。NBD复发、缓解率高,多数患者预后较好,部分患者病情进展,反复复发,脊髓及脑干受累,预后欠佳[23]。本文中患者出现脊髓及脑干受累,虽然使用糖皮质激素及丙种球蛋白治疗,早期症状缓解,但1年后随访,患者未进行特殊治疗,预后欠佳,生活不能自理。
本文中患者起初被误诊为结核性脑膜炎,但给予抗结核治疗后仍出现病情复发,并且送检脑脊液二代测序未发现致病微生物,这使我们对结核性脑膜炎的诊断产生怀疑,此后患者病情发展出现脑实质、脊髓受累及溃疡再发,我们才最终明确诊断。分析造成误诊的原因主要包括:①病史采集不全面,既往史未问及口腔及生殖器黏膜溃疡病史。②患者首次发病急性期未出现典型皮肤黏膜及眼部损害。③NBD脑实质受累多见,此患者早期并无典型的脑实质受累的影像学表现。④患者以发热、癫痫起病,脑脊液特点(压力升高,且较长时间呈混杂细胞学反应)类似于结核性脑膜炎并在抗结核同时给予激素治疗,病情好转,误认为抗结核有效。⑤患病1年后出现不明原因右下肢无力,可能与NBD活动相关,此次发病未对此进行详细问诊并与之联系。
综上所述NBD为临床少见疾病,临床表现多变,易造成误诊,其中脑干受累预后欠佳,故早期诊治至关重要,因此对于临床反复发生的可疑脑膜炎,应注意眼部疾病、口腔及生殖器黏膜溃疡并详细询问病史并进行联系,想到本病可能;脑脊液二代测序阴性结果对本病与中枢神经系统感染鉴别有一定的指导意义。
