血清Cla-1、MK和Gal-1水平诊断桥本甲状腺炎合并乳头状甲状腺癌的临床价值
2020-04-01唐志金于海文
唐志金,沈 华,于海文
(上海市嘉定区南翔医院 普外科,上海 201802)
桥本甲状腺炎(HT)发生癌变是一个临床研究热点问题,是否进行手术治疗存在争议。有学者主张行甲状腺全切除术,术后出现永久性甲状旁腺功能低下和喉返神经损伤等后遗症,严重影响患者的生活质量。临床上一般认为HT合并癌变时,需要手术行单侧甲状腺叶切除术,但目前仍无明确指标能够判断TH伴发癌变,而传统的B超检查也具有一定的临床局限性,往往灵敏度并不高[1]。因此,寻找HT伴发癌变的预警信号对临床治疗具有重要临床意义[2]。紧密连接蛋白1(Cla-1)在上皮极性和细胞黏附的过程中具有重要作用,在肿瘤组织和正常组织中存在较大的差异[3];中期因子(MK)是一种分泌型肝素生长因子,为低分子量蛋白质,在乳头状甲状腺癌的发生发展具有一定的作用[4];半乳糖血凝素1(Gal-1)为缺氧诱导因子,在肿瘤的形成过程中具有重要作用[5]。本研究通过联合检测血清Cla-1、MK和Gal-1水平,观察其在诊断HT发生癌变中的临床价值,现报告如下。
1 资料与方法
1.1病例选择 选择2018年1月至2019年12月在我院诊治的HT合并甲状腺癌(PTC)患者107例,为HT合并PTC组。其中男42例,女65例,平均年龄(45.85±9.64)岁,按照HT的病理分期:早期17例,中期25例和晚期65例;按照PTC的TNM分期:Ⅰ期26例,Ⅱ期12例,Ⅲ期56例和Ⅳ期13例。选择同期在我院就诊HT患者65例,为HT组,其中男27例,女38例,平均年龄(46.15±8.27)岁。选择同期在我院行健康体检者30例,为健康对照组,其中男9例,女21例,平均年龄(45.28±10.26)岁。纳入标准:HT合并PTC组和HT组均经病理确诊;均签署知情同意书;经医院伦理委员会审核通过。排除标准:其他类型肿瘤;免疫性疾病和血液性疾病;内分泌性疾病;高血压、糖尿病和冠心病等慢性疾病;肝炎、结核、肺炎等急慢性感染;智力低下或者精神性疾病;孕妇和哺乳期妇女。3组年龄、性别等基线资料差异无统计学意义,具有可比性。
1.2方法
1.2.1HT病理分期 根据病理将HT分为早期(17例),中期(25例)和晚期(65例)。病变组织中等硬度,与正常腺体界限清楚,切面呈粉白色或者粉红色,正常腺体变少,病理以甲状腺组织中散在的淋巴细胞浸润,滤泡上皮为嗜酸变,病程为1年左右为早期;术中甲状腺质地硬,与正常组织界限清楚,切面呈白色或者灰色,病理显示腺泡萎缩。坏死、纤维化和小叶结构消失,病程超过3年为晚期;病变介于早期和晚期之间的病变,病程为1~3年为中期。
1.2.2观察指标 患者术前,术后5天抽取肘静脉血10 ml。血液标本采用离心机将血液离心,离心半径15 cm,离心速度3 000 r/min,离心15 min,抽取上清液放置在除酶管内,放置在-70 ℃冰箱中保存。Cla-1、MK和Gal-1水平采用酶联免疫法进行检测,试剂盒采用上海森珏公司,根据试剂盒说明操作。

2 结 果
2.13组血清Cla-1、MK和Gal-1水平比较 HT合并PTC组血清Cla-1、MK和Gal-1水平明显高于HT组和健康对照组(P<0.01),HT组血清Gal-1水平明显高于健康对照组(P<0.01),而血清Cla-1和MK水平在HT组和健康对照组之间差异无统计学意义(P>0.05)。见表1。

表1 3组血清Cla-1、MK和Gal-1水平比较
注:与健康对照组比较,*P<0.01;与HT组比较,#P<0.01
2.2不同HT分期HT合并PTC患者血清Cla-1、MK和Gal-1水平比较 HT合并PTC患者血清Cla-1、MK和Gal-1水平素随着HT分期的升高而出现明显的升高(P<0.01)。见表2。
2.3不同TNM分期HT合并PTC患者血清Cla-1、MK和Gal-1水平比较 HT合并PTC患者血清Cla-1、MK和Gal-1水平随着TNM分期而出现明显升高(P<0.01)。见表3。

表2 不同HT分期HT合并PTC患者血清Cla-1、MK和Gal-1水平比较
注:与早期比较,*P<0.01;与中期比较,#P<0.01

表3 不同TNM分期HT合并PTC患者血清Cla-1、MK和Gal-1水平比较
注:与Ⅰ~Ⅱ期比较,*P<0.01;与Ⅲ期比较,#P<0.01
2.4HT合并PTC患者血清Cla-1、MK和Gal-1之间的相关性 HT合并PTC患者血清Cla-1与MK(r=0.768,P<0.01)和Gal-1(r=0.813,P<0.01)水平呈正相关,而血清MK与Gal-1呈正相关(r=0.753,P<0.01)。
2.5血清Cla-1、MK和Gal-1水平诊断PTC的效能 血清Cla-1、MK和Gal-1水平在诊断HT合并PTC方面具有较高的灵敏度和特异度,将Cla-1、MK和Gal-1进行Logistic回归得方程0.289×XCla-1+0.017×XMK+0.267×XGal-1-15.054,联合检测的灵敏度为88.8%,特异度为90.8%,AUC为0.941,明显高于Cla-1(Z=4.813,P<0.01),MK(Z=5.437,P<0.01)和Gal-1(Z=4.338,P<0.01),而3个指标之间在诊断甲状腺癌方面差异无明显统计学意义(P>0.05)。见表4和图1。
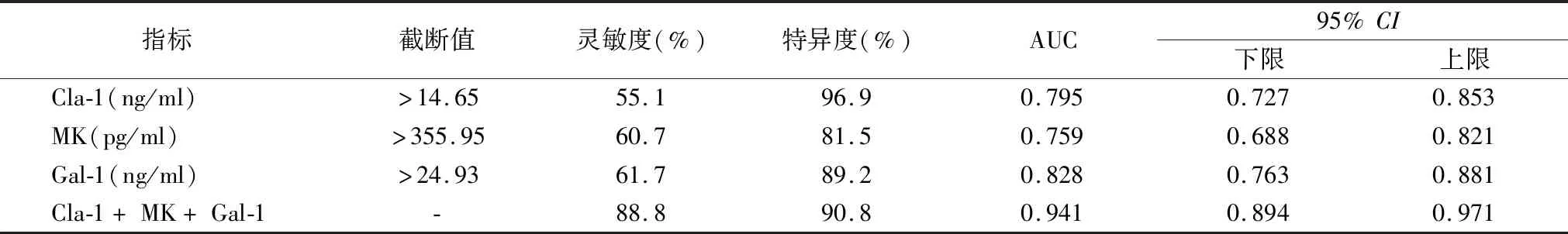
表4 血清Cla-1、MK和Gal-1水平诊断PTC的效能

图1 血清Cla-1、MK和Gal-1水平在诊断PTC的曲线下面积比较
3 讨 论
HT表现为机体对正常甲状腺的免疫耐受消失,而免疫系统将甲状腺组织视为抗原,激发机体的免疫反应。现有的诊断主要由彩色超声,甲状腺球蛋白抗体、过氧化酶抗体和病理检查。近年来发现HT与PTC具有密切联系,HT的炎症反应加速PTC的发生发展,但两者的确切关系仍不清楚。已有研究表明HT和PTC具有相同的致病因素,HT可能是PTC的危险因素,如何监测HT患者,早期发现PTC是改善预后的关键。
本研究发现HT合并PTC组血清Cla-1水平高于HT组和健康对照组,而HT和健康对照之间差异无统计学意义,与文献报道[6]甲状腺恶性肿瘤中的Cla-1水平明显高于良性肿瘤水平类似,并且发现细胞核中Cla-1的磷酸化活性改变,导致细胞迁移和侵袭增加。并且发现血清Cla-1水平随着HT分期和PTC的TNM分期升高而升高,说明血清Cla-1水平与HT和PTC具有明显的相关性,并且与HT合并PTC疾病的严重程度呈正相关。Cla-1与甲状腺肿瘤分级,淋巴转移等具有明显的相关性,在肿瘤的发生发展过程中具有促进作用[6-7]。在一项结肠癌的研究中发现Cla-1表达与肿瘤分期,淋巴结转移,侵犯深度等具有明显相关性,说明Cla-1参与了结肠癌的发生发展过程,Cla-1表达的改变提示了癌变的风险[8]。基础研究证实Cla-1在结肠癌前病变阶段出现了异常,紧密结构遭到破坏,细胞极性丧失,导致生长失控,是引起肿瘤发生发展的重要原因[9-10]。在血清Cla-1水平是否能够成为监测HT发生PTC方面,本组研究发现当血清>14.65 ng/ml时,其灵敏度为55.1%,特异度为96.9%,AUC为0.795,说明在HT预测PTC方面具有较高的灵敏度和特异度。
本研究发现血清MK水平HT合并PTC组明显高于HT组和健康对照组,并且随着HT分期和PTC肿瘤分期的升高而升高,说明MK参与了HT发生发展到PTC的过程中,与文献报道的结果类似[11]。现已经MK作为一种生长因子在健康成人的表达量低,是维持机体必要的水平,而在恶性肿瘤中呈过度表达,并参与了恶性肿瘤细胞的增殖和转移,并与肿瘤的恶性程度和预后具有密切相关性[12]。在基础的研究发现MK可以通过与相应的受体结合,通过磷酸化激活丝裂素活化蛋白激酶信号通路,是细胞凋亡受到抑制,细胞增殖和分裂加速[12]。并且在甲状腺恶性肿瘤的治疗中得到验证,甲状腺癌患者手术后血清MK水平出现明显降低,并且发生转移的患者血清MK水平出现明显升高,认为血清MK是甲状腺癌诊断和预后的重要指标[11]。本研究发现当血清MK>355.95 pg/ml时,HT发生PTC的灵敏度为60.7%,特异度为81.5%,AUC为0.759,说明对HT发生PTC的诊断具有一定的特异度。与文献报道的结果接近:血清MK水平在鉴别甲状腺良恶性肿瘤方面,其灵敏度和特异度分别为75.71%,特异度为75.0%,AUC为0.834,故认为血清MK水平在鉴别甲状腺肿瘤良恶性方面具有一定的临床价值。
本研究显示血清Gal-1水平HT合并PTC组明显高于HT组和健康对照组,并且发现HT组血清Gal-1水平高于健康对照组,与MK和Cla-1具有一定的差异,故可以作为鉴别诊断。本组研究还发现血清Gal-1水平与HT分期和PTC肿瘤分期呈正相关,说明Gal-1参与了HT发现到PTC的发生发展过程,与文献报道的结果类似[13]。现已知Gal-1定位染色体22q13.1的单基因编码,是糖类识别结构域,为免疫反应的负调节蛋白[14]。现有研究显示Gal-1表示在甲状腺癌中显著增强,而在良性肿瘤中表达较弱,并且与甲状腺肿的分期和淋巴结转移具有明显的正相关[15-16]。本研究还发现当血清Gal-1>24.93 ng/ml时,诊断HT合并PTC具有较高的特异度,说明血清Gal-1水平在诊断HT合并PTC方面具有一定的临床价值。本研究通过联合检测血清Cla-1、MK和Gal-1水平在预测HT并发PTC的诊断效能方面,发现联合检测的灵敏度为88.8%,特异度为90.8%,AUC为0.941明显提高了诊断效能,说明3个指标联合检测能够提高灵敏度,我们通过相关性分析发现血清Cla-1、MK和Gal-1水平之间存在正相关,说明这3个指标联合检测具有一定的互补性,能够提高HT预测发生PTC的诊断效能,之间的确切机制需要进一步研究。由于3个指标在HT转变为PTC的过程中的功能不同,单独检测的诊断效能仍需要提高,而3个不同机制的指标联合检测对于发生PTC的预测具有重要临床价值,当3个指标均超过临界值时,高度警示是否发生的PTC的可能,建议临床医师引起重视。
总之,Cla-1、MK和Gal-1参与了HT合并PTC的发生发展,在预测HT患者发生PTC具有较高的诊断效能。
