经肌间隙入路复位固定与经后路复位固定椎间融合治疗胸腰椎骨折的疗效比较
2020-03-28曾辉姚楚亮杨焱鑫陈杰王华仁廖臻
曾辉,姚楚亮,杨焱鑫,陈杰,王华仁,廖臻
(武装警察部队广东省总队医院脊柱外科,广州 510507)
脊柱骨折多见于腰椎、胸椎及胸腰段连接部位,脊柱生物力学改变或神经压迫常导致脊髓或马尾神经损伤,病因较复杂,病情严重者可危及患者生命[1-2]。胸腰椎骨折是一类常见的脊柱骨折疾病,占脊柱骨折的50%以上,近年来胸腰椎骨折发病率有上升趋势,相关领域的较多学者也都给予了广泛关注[3-4]。但目前的胸腰椎骨折治疗方法存在的问题仍较多,主要由于胸腰段脊柱具有特殊的解剖结构,胸椎呈生理后凸,腰椎呈生理前凸,胸腰段作为两曲度的转折点,致使胸腰段连接着固定胸椎与活动腰椎,导致胸腰段受到的脊椎活动应力十分集中。若治疗方法效果较差,将会严重降低胸腰椎骨折患者的生活质量。目前手术是胸腰椎骨折的主要治疗方式,早期手术减压、复位、内固定对维持脊柱稳定性以及促进脊髓损伤恢复起重要作用。经后路复位固定椎间融合术操作简单、术中出血量少、固定技术成熟,且三维空间复位的固定优势较强,故临床应用广泛[5]。有研究指出,行植骨融合术后,部分胸腰椎骨折患者可出现一系列腰背疼痛、手术节段竖脊肌肌肉纤维化和萎缩等症状,并可出现病椎相邻椎体的功能退化现象[6]。本研究主要比较经肌间隙入路复位固定与经后路复位固定椎间融合治疗胸腰椎骨折的疗效。
1 资料与方法
1.1一般资料 选择2015年4月至2017年12月武装警察部队广东省总队医院脊柱外科收治的154例车祸致胸腰椎骨折患者作为研究对象,按手术方式不同分为对照组和观察组。对照组78例,男45例、女33例;年龄29~68岁,平均(51±6)岁;受伤至手术时间2~4 d,平均(3.09±0.97)d;损伤节段:L123例,T1224例,T1121例,L210例;胸腰椎损伤严重程度评分(6.01±0.44)分。观察组76例,男46例、女30例;年龄26~65岁,平均(50±6)岁;受伤至手术时间2~4 d,平均(3.11±1.02)d;胸腰椎损伤严重程度评分(5.97±0.39)分;损伤节段:L119例,T1120例,T1225例,L212例。两组患者性别、年龄、受伤至手术时间、胸腰椎损伤节段比较差异无统计学意义(P>0.05)。
1.2纳入与排除标准 纳入标准:①影像学检查确诊胸腰椎骨折者;②年龄≥18周岁;③受伤至手术时间≤1周;④术后随访时间≥6个月,且随访资料无缺失;⑤椎管狭窄程度<50%;⑥胸腰椎损伤严重程度评分≥5分[7]。排除标准:①多节段骨折需减压融合者;②重要器官功能不全或伴器质性病变者;③合并严重免疫系统、内分泌系统或感染性疾病;④合并脊髓、圆锥或马尾损伤;⑤既往患颅内出血或缺血缺氧性脑病者;⑥合并胸腰椎以外的其他部位骨折、后柱骨折、滑脱等。
1.3方法
1.3.1手术方法 所有患者入院确诊后均给予甲泼尼龙保护脊柱,待生命体征稳定后行手术治疗,完善术前准备(生化检查及影像学检查等),确保肠胃功能正常、水电解质平衡。术前30 min给予预防性抗生素。观察组(以1例L1节段胸腰椎骨折为例)采用经肌间隙入路复位固定术治疗,患者全身麻醉后取俯卧位,以L1棘突为中心,作后正中8 cm纵切口,充分暴露胸腰筋膜,以T12、L1、L2上关节突关节为解剖标志,后正中线两侧旁开1.5 cm纵行切开胸腰筋膜,钝性分离多裂肌与最长肌,暴露双侧T12~L1、T12~L2关节突,于T12、L1、L2椎弓根处固定螺钉,提拉L1棘突,结合骨折椎椎弓根螺钉复位,C臂机透视下确认椎体复位情况及腰椎前凸角度,复位满意后拧紧螺钉,复位完成;若椎管内有骨折占位,可根据骨块位置开窗减压,随后逐层关闭切口。
对照组采用经后路复位固定椎间融合术治疗,气管插管全身麻醉,后正中入路自双层棘突椎板骨膜下剥离椎旁肌,暴露双侧横突,于病椎上下椎置入椎弓根螺钉,胸腰以横突基底为进针点,球探法固定椎弓根;松解周围软组织,若有必要可切除部分小关节突或椎板检验,借助棘突复位,或采用器械辅助复位,C臂机透析下确认复位满意后,固定病椎一侧椎体及附件骨,切除部分椎板、黄韧带及关节突及神经根周围韧带,充分解压,选椎间双侧开窗,切除椎间盘、刮除椎体等组织,裸露软骨下骨组织,0.9%氯化钠注射液反复冲洗,再修建术中切除的骨性组织植入椎体、椎弓及横突间,植骨结束后椎弓根系统加压复位,拧紧椎弓根螺钉并逐层关闭切口。
1.3.2术后处理 为预防深静脉血栓,术后所有患者均使用一定剂量的抗生素以及低分子肝素,术后24 h指导患者在支具保护下下床活动,术后48 d在康复科医师指导下开展功能锻炼。术后1个月、3个月、6个月时定期X线片和CT复查。
1.4观察指标 通过查阅临床病例、手术及随访记录等资料采集围手术期参数,包括、手术时间以及术中出血量、住院时间及住院费用;结合术前、术后6个月时胸腰椎侧位X线片检查结果,参照文献[8]记录Cobb角恢复值、Cobb角丢失值、伤椎高度恢复率、伤椎高度丢失率;采用视觉模拟评分(visual analogue scale/score,VAS)[9]和Roland-Morris功能障碍(Roland-Morris disability questionnaire,RDQ)[10]评价术后疼痛及功能恢复情况;比较两组术后Frankel分级[11],统计并发症发生率。

2 结 果
2.1两组患者围手术期参数比较 观察组手术时间、术中出血量、住院时间及住院费用均明显少于对照组(P<0.01),见表1。
2.2两组患者术后Cobb角及伤椎高度恢复情况比较 术后两组Cobb角及伤椎高度均有一定恢复,两组Cobb角及伤椎高度恢复值、丢失值比较差异无统计学意义(P>0.05),见表2。
2.3两组患者VAS和RDQ评分比较 两组术前VAS、RDQ比较差异无统计学意义(P>0.05);术后6个月VAS、RDQ评分均显著下降(P<0.05),但组间比较差异无统计学意义(P>0.05),两组各指标时点间、组间·时点间交互作用差异有统计学意义(P<0.001),见表3。
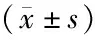

组别例数手术时间(min)术中出血量(mL)住院时间(d)住院费用(万元)对照组78210±601188±17919.2±5.14.0±0.8观察组76157±43741±17211.3±4.32.5±0.8t值4.61011.4087.5058.492P值<0.001<0.001<0.001<0.001
对照组:经后路复位固定椎间融合术;观察组:经肌间隙入路复位固定术
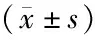

组别例数Cobb角(°)恢复值丢失值伤椎高度(mm)恢复值丢失值对照组7813.6±5.94.4±2.088.5±4.59.7±3.8观察组7613.6±9.04.3±2.088.6±5.710.7±4.0t值0.8781.6980.8911.542P值0.3580.0680.3570.134
对照组:经后路复位固定椎间融合术;观察组:经肌间隙入路复位固定术


组别例数VAS评分术前术后6个月RDQ评分术前术后6个月对照组786.03±1.793.98±0.26a21.05±1.7212.98±4.03a观察组766.05±1.633.48±0.74a21.04±1.9012.78±4.01a 组间F=2.951 P=0.132F=3.068 P=0.096 时点间F=544.234 P<0.001F=546.187 P<0.001 组间·时点间F=47.157 P<0.001F=45.519 P<0.001
VAS:视觉模拟评分;RDQ:Roland-Morris功能障碍;对照组:经后路复位固定椎间融合术;观察组:经肌间隙入路复位固定术;a与术前比较,P<0.05
2.4两组患者术后Frankel分级比较 两组术后Frankel分级比较差异无统计学意义(Z=1.346,P=0.246),见表4。

表4 两组车祸致胸腰椎骨折患者术后Frankel分级比较 (例)
对照组:经后路复位固定椎间融合术;观察组:经肌间隙入路复位固定术
2.5两组患者术后并发症比较 两组围手术期均无下肢深静脉血栓、局部感染等并发症发生,术后随访均未见椎弓根螺钉移位、松动现象。观察组术后局部血肿发生率为26.3%(2/76),对照组局部血肿发生率为38.5%(3/78),两组术后并发症发生率比较差异无统计学意义(χ2=0.207,P=0.649)。
3 讨 论
胸腰椎骨折是临床常见的脊柱骨折类型,损伤病理较复杂,可引起脊柱序列异常,影响脊柱稳定性,还可导致神经损伤[12]。手术治疗可有效恢复胸腰椎骨折患者的脊柱序列及神经功能,重建脊柱稳定性,但胸腰椎骨折的手术方式较多,尚无统一标准,临床多根据骨折分型、损伤类型等因素综合选择[13]。
经肌间隙入路复位固定术和经后路复位固定椎间融合术是临床常见的胸腰椎骨折手术方式,其中经肌间隙入路复位固定术通过对病椎进行复位操作恢复椎体高度,从而恢复脊柱的力学稳定性,达到治疗目的。但有研究指出,单纯复位固定未恢复骨小梁,病椎可出现“空壳”样改变,内固定物断裂风险高,且后期脊柱变形、丢失复位的风险较高[14-15]。经后路复位固定椎间融合术可依据椎体损伤程度进行复位内固定,并结合植骨融合提高脊柱序列稳定性,胡海刚等[16]研究认为,较单纯复位固定,经后路复位固定椎间融合术在维持脊柱稳定性上优势更显著。但有研究指出,植骨融合可导致术后腰背疼痛、手术节段竖脊肌肌肉纤维化和萎缩症状,并可出现融合椎体邻近节段的功能退变现象[17]。余献忠和丁国军[18]研究指出,经肌间隙入路复位固定术的操作简单,术中无需植骨融合,故手术时间较短、术中患者出血量较少,本研究结果与此一致。Hitchon等[12]研究发现,手术组与非手术组治疗胸腰椎骨折患者的住院时间比较差异无统计学意义。
本研究对术后Cobb角及伤椎高度的进一步分析显示,术后两组Cobb角及伤椎高度均有一定恢复,但两组Cobb角及伤椎高度恢复值、丢失值组间比较差异无统计学意义(P>0.05);术后6个月VAS、RDQ评分均显著下降(P<0.05),但组间比较差异无统计学意义(P>0.05);两组Frankel分级及并发症发生率比较差异均无统计学意义(P>0.05)。印飞等[11]研究指出,短节段椎弓根螺钉内固定结合伤椎植骨植钉术组和跨节段椎弓根螺钉内固定结合伤椎植骨术组胸腰椎爆裂或压缩骨折患者术后各时点间Cobb角、各椎间隙高度、VAS评分及JOA评分比较差异无统计学意义,表明胸腰椎手术患者经肌间隙入路复位固定或经后路复位固定椎间融合术治疗的效果满意,且并发症发生风险无明显差异。由于经肌间隙入路复位固定的手术时间、术中出血量、术后恢复及住院费用均具有明显优势,故认为胸腰椎骨折患者单纯经肌间隙入路复位固定可取得满意疗效,且术后恢复更快[19-21]。本研究为回顾性分析,由于资料采集和样本量的限制,且随访时间有限(最长为6个月),在胸腰椎骨折中,经肌间隙入路复位固定与经后路复位固定椎间融合的临床应用仍有待更大样本量的前瞻性、多中心临床试验的进一步深入探究。
综上所述,两种治疗方法均可取得满意的疗效,而经肌间隙入路复位固定安全性更佳,手术时间更短、术中出血量更少,患者术后恢复更快。
