扰动系数在脑出血患者脑水肿监测治疗中的作用
2020-03-27高文文王凤鹿蒋小兵王悦袁致海杨磊陈鹏李小强唐小璐赵海康
高文文 王凤鹿 蒋小兵 王悦 袁致海 杨磊 陈鹏 李小强 唐小璐 赵海康
脑出血是常见的卒中类型,在急性期病死率可达30%~40%,已成为导致人类死亡和残疾的主要疾病[1]。其中高血压脑出血(hypertensive intracerebral hemorrhage,HICH)是最主要也是最常见的病因,在我国发生率高达20%~30%[2]。脑出血后周围脑水肿是造成病情加重的病理生理过程,是导致脑组织结构和功能损伤的主要因素之一[3]。尽早、及时地采用各种方法控制脑水肿、降低颅内压,可有效改善病情的发生发展及预后[4]。
目前临床上常规诊断脑水肿的方法为CT和MRI,可以评估周围脑水肿的部位及程度,但不能量化。当患者有弥漫性脑水肿或高颅压症状时,CT或MRI提示脑水肿常具有滞后性,且不能实时动态地监测[5-6]。颅内压监测为金标准,但属于有创操作,费用高、并发症多,对临床而言,理想的脑水肿监测应该是无创、实时、床旁、连续性动态监测。本研究采用脑电阻抗扰动系数(disturbance coefficient,DC)实时动态监测脑出血患者脑水肿的发生、发展、演变过程,同时复查头颅CT或MRI,评估病情的发展,指导脱水药物的使用,以期提高脑出血患者的预后[7]。现报道如下。
资料与方法
一、临床资料
选取西安医学院第二附属医院神经外科自2018年9月至2019年9月收治的160例HICH患者作为研究对象,年龄范围30~90岁,采用随机数字表法分为对照组和试验组,每组80例,已经我院医学伦理委员会审定同意(伦审号:2020LP01)。对照组中,男性51例,女性29例,年龄范围30~87岁,平均年龄62岁,经手术治疗38例,保守治疗42例,基底节区脑出血49例,脑叶出血14例,脑室出血10例,外囊区脑出血7例;试验组中,男性47例,女性33例,年龄范围35~90岁,平均年龄63岁,经过手术治疗41例,保守治疗39例,基底节区脑出血52例,脑叶出血15例,小脑出血1例,脑室出血10例,外囊区脑出血2例。所有患者及其家属均签署知情同意书。
二、纳入和排除标准
纳入标准:(1)患者年龄≥18岁,性别不限;(2)既往均有高血压病史;(3)CT/MRI明确诊断为幕上急性出血性脑卒中;(4)发病到入组时间<24 h。
排除标准:(1)入院后GCS评分3分,双侧瞳孔散大固定、无自主呼吸;(2)妊娠、哺乳期患者;(3)严重的心、肺、肝肾功能不全患者;(4)脑外伤、动脉瘤、血管畸形、肿瘤、凝血功能障碍所致的脑出血。
三、治疗策略
对照组采用常规经验性治疗,达到手术指征者(2015年《中国脑出血诊疗指导规范》)行手术治疗,据病情变化复查头颅CT,经验性动态调整脱水药物甘露醇使用量。
试验组均行无创脑水肿动态监测,采用无创脑水肿动态监护仪(型号:BORN-BE-Ⅲ,重庆博恩富克医疗设备有限公司),2次/d,15 min/次,观察DC的变化来动态调整脱水药物甘露醇的使用量。同时动态复查头颅CT,达到手术指征者行手术治疗,否则采用保守治疗。
2组患者治疗过程中,若发现有尿素氮、肌酐升高者,立即停用甘露醇,给予速尿并停用所有肾毒性药物。试验组脱水剂的使用:在脑出血治疗过程中,使用无创脑水肿动态监护仪动态监测,能够及时、准确地观察患者DC的变化,从而判断颅内血肿及水肿程度,在治疗过程中更精确地使用脱水药物:(1)DC 110~139:只给常规治疗如吸氧、营养支持等,不做其他的特殊干预(如使用脱水药物或复查CT等);(2)DC 140~159:既给予一般治疗,同时使用小剂量的脱水药物,动态观察病情变化,若DC突然增加至10~20,时间超过10 min,则快速给予甘露醇125 mL静滴,评估患者生命体征、意识、肢体活动情况,明确是否复查头颅CT;(3)DC 160~179:根据大量文献资料和临床经验,此时的脑出血患者处于脑组织水肿高峰期,颅内压很高,需要大剂量地使用脱水药物,因为此时病情危重、复杂多变,随时有脑疝导致呼吸、循环暂停等风险,即使给予脱水剂也不一定能有效控制,常规复查头颅CT,若有手术指征,立即行手术治疗;(4)DC 180~200:此时脑出血血肿量很大,血肿对周围脑组织的压迫明显,极易形成脑疝,复查头颅CT,有手术指征时,急诊行手术治疗,解除血肿的压迫,减轻脑水肿,同时大剂量的使用脱水药物脱水降低颅内压力;(5)DC>200:此时出血量非常大,脑疝形成,应急诊行手术治疗结合大剂量的脱水剂,就算如此,治疗效果仍不佳,预后很差。在本次试验中,所选患者均为确诊脑出血,测量的DC大多为高值,偶有<120的数值,考虑为血肿与水肿并存。所有入组的患者其手术指征均参考《王忠诚神经外科学》,对于对照组保守治疗的患者,经验性给予常规药物治疗。
四、随访及疗效判定
患者出院6个月后,通过电话或者门诊随访,利用GOS评分评估患者后期生存状态,患者的预后水平评估分为5个等级:GOS 5分为恢复良好,4分为恢复一般,1~3分为预后不良,恢复很差。
五、统计学分析
采用SPSS20.0软件包进行统计分析。计数资料以率(%)表示,采用χ2检验或Fisher’s确切概率法;计量资料采用均数±标准差(Mean±SD)表示,采用t检验;等级资料采用秩和检验。以P<0.05为差异具有统计学意义。
结果
一、2组患者一般资料比较
2组患者的年龄、性别比例、入院GCS评分、血肿量方面差异无统计学意义(P>0.05,表1)。
二、试验组无创脑水肿连续性监测DC的变化趋势
研究表明95%的正常人DC值为115~155,脑出血患者因血肿的存在,DC大多都会升高。试验组患者发病第1天的DC为155.8±24.3,发病第3天的DC为121.2±24.2,发病第7天的DC为129.1±23.6,发病第14天的DC为139.0±18.0。
三、2组患者甘露醇平均使用量及使用天数比较
对照组的甘露醇平均每日使用量高于试验组,差异具有统计学意义(P<0.05)。对照组的甘露醇平均使用天数多于试验组,差异具有统计学意义(P<0.05)。具体信息见表2。

表2 2组患者甘露醇平均每日使用量及使用天数比较(Mean±SD)
四、2组患者并发症与预后比较
2组患者在肺部感染和应激性溃疡方面差异无统计学意义(P>0.05),在电解质紊乱和肾功能异常方面差异有统计学意义(P<0.05,表3)。试验组住院天数明显低于对照组,出院后随访6个月,试验组预后优于对照组,差异均具有统计学意义(P<0.05,表4)。
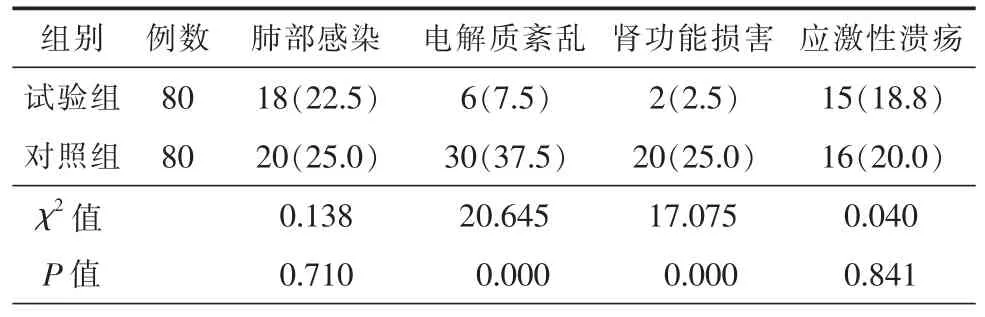
表3 2组患者的并发症比较[例(%)]
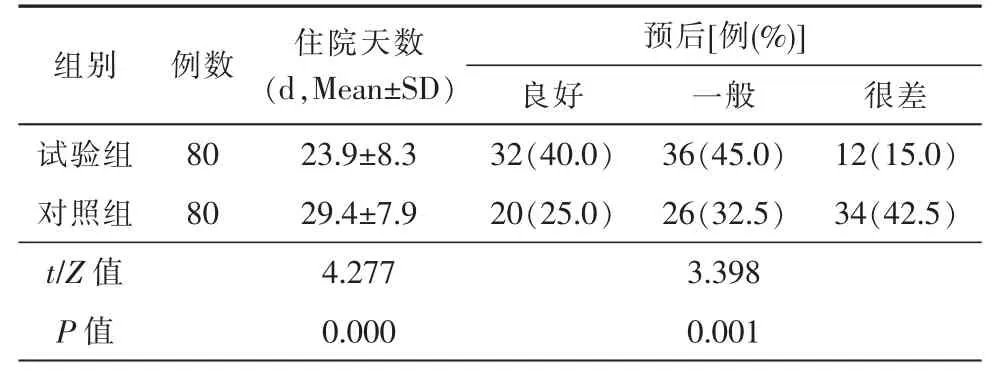
表4 2组患者住院天数和预后比较
讨论
相关研究表明,脑出血后脑水肿是导致病情加重的一个重要病理生理过程,是脑组织结构和功能损伤的重要原因之一。脑出血后脑水肿是血管源性脑水肿和细胞性脑水肿共同作用的结果,出血区周围脑水肿通常于脑出血后6 h开始,第3天达到高峰,脑水肿的发展会导致颅内压的进行性升高,而颅内压升高会导致供应大脑血流减少,造成脑缺血、缺氧,进而进一步加重周围脑水肿,使颅内压继续升高,形成恶性循环,严重可导致脑疝引发的死亡和远期神经功能缺损。而尽早、高效地采用各种措施控制、监测周围脑水肿和颅内压,及时准确地调整治疗方案减轻脑水肿程度和降低颅内压,能显著改善病情的发展及预后恢复情况。脑出血后脑水肿发展至一定程度时必然引起颅内压的增高,因此通过监测脑出血后脑水肿的发展就可以判断颅内压的高低。
脑出血发生后随着疾病的进行性发展,出血部位周围的脑组织水肿动态变化有一定的规律性,发病3 d后脑水肿达到高峰值。脑出血发病初,由于刚形成血肿,DC值较正常会明显升高;随着病情的发展,血肿逐渐吸收,血肿区周围脑水肿会逐渐加重,此时血肿与水肿并存,DC值会稍低于正常值;随着药物或者手术治疗,血肿逐渐清除,加之脱水药物的使用减轻了脑水肿程度,DC会趋于正常值范围。本研究结果表明无创脑水肿动态监护仪可灵敏地观察脑出血后脑水肿的变化,其DC值可用于实时判断脑出血患者病情变化和疾病的发生发展。可成为CT/MRI等影像学检查的重要补充手段,在脑出血的辅助治疗过程中值得推广和使用[8]。
本研究试验组使用无创脑水肿动态监测,能够实时、量化地观察颅内情况,动态判断脑水肿的严重程度,精准使用脱水药物。目前最常用的脱水药物为甘露醇、甘油果糖、呋塞米、浓钠,为了统计分析方便,本研究只收集甘露醇的使用量作为研究指标,结果表明使用无创脑水肿动态监测后,甘露醇的平均使用量和使用天数均较经验性用药明显减少。由于治疗过程中,针对不同患者也使用了甘油果糖、呋塞米等脱水药物,可能会对治疗效果有影响,但主要药物是甘露醇,统计分析结果可能会有偏差,但笔者认为不会对结论造成根本性的影响,后续研究将进行更全面的具体性分析。本研究发现,对照组较试验组肾功能损害比例较大,但2组患者年龄差异不大且所用治疗方案相同,所用药物无差别,考虑为使用无创脑水肿监测规范了甘露醇的使用,大大减少了用量,从而保护了患者的肾功能。
甘露醇为目前神经外科降低颅内压、减轻脑水肿程度最常用的一类脱水药,长期临床使用会有很多不良反应[9]。最常见的不良反应中是水和电解质紊乱,在危重患者的治疗过程中需要大量的输入甘露醇,体内大量的甘露醇积聚会增高血浆渗透压,造成体内血容量增加,严重者可能导致心力衰竭、高钾血症,甚至危及生命[10]。在治疗一段时间后,由于尿量增加反而会导致血容量迅速减少,此时可能会加重少尿。同时大剂量快速使用甘露醇将会导致肾小管渗透压增高,进而引起肾小管上皮细胞的损伤,病理表现为肾小管上皮细胞过度肿胀,形成空泡。患者临床表现将会出现尿量减少,严重者甚至会发生急性肾功能衰竭[11]。使用无创脑水肿动态监测后可更精准地控制脱水药的使用,减少其不良反应和脑出血后并发症的发生,进而促进患者更好的康复,缩短住院时间。故在HICH治疗过程中,使用无创脑水肿动态监测,能使脱水药物的使用更合理[12]。最后,使用GOS评分评估患者的预后恢复情况,试验组患者预后明显优于对照组,证实了在治疗过程中,根据DC的变化,动态调整了治疗方案,调整了脱水药物的使用,能够显著提高HICH的救治成功率,降低致死率和致残率[13-15]。
综上所述,对于HICH患者,住院期间持续行无创脑水肿动态监测能够评估出血后脑损伤严重程度,指导脱水药物的使用,降低并发症,缩短住院天数,降低了患者致残率和死亡率,可作为一种新的辅助治疗方法。
利益冲突所有作者均声明不存在利益冲突
