超声引导下胸椎旁神经阻滞联合全麻对食管癌根治术患者应激状况及苏醒质量的影响
2020-03-20黄代强何建斌徐明禹李涵葳
黄代强,何建斌,徐明禹,李涵葳
深圳市人民医院暨南大学第二临床医学院麻醉科,广东 深圳 518020
食管癌属于一种恶性肿瘤,临床上较为常见,死亡率排我国癌症的第4位。食管癌根治术的创伤比较大,患者经常会有过度的应激状况,理想中的麻醉是术中平稳,术后清醒、舒适、无痛[1-3]。全麻患者常出现脑功能障碍,表现为定向障碍、躁动不安等。所以,选择合适的麻醉方式,能够使手术顺利进行,患者术后安全复苏。近年来,超声引导下胸椎旁神经阻滞逐渐被广泛应用于临床当中,胸椎旁神经阻滞的操作比较简单,患者血流动力学所受的影响小,而超声定位法慢慢的替代了传统的盲探法,明显改善了胸椎旁神经阻滞定位的准确性[4-5]。本研究对我院接诊的食管癌行根治术患者实施超声引导下胸椎旁神经阻滞联合全麻,探讨其对应激状况及苏醒质量的影响,为临床治疗提供指导,现报道如下:
1 资料与方法
1.1 一般资料 选择深圳市人民医院2016 年5月至2018年5月收治的100例行食管癌根治术的患者进行研究。纳入标准:①凝血功能正常者;②没有接受过放疗、输血和化疗者;③围手术期没有使用过激素类的药物者。排除标准:①高血压病者;②糖尿病者;③意识障碍者。采用随机数表法将患者分为对照组和观察组,每组50例。对照组中男性27例,女性23例;年龄40~79 岁,平均 (58.42±5.63) 岁;体质量指数20~24 kg/m2,平均 (22.45±2.56) kg/m2。观察组中男性28 例,女性22 例;年龄41~80 岁,平均 (59.13±5.71) 岁;体质量指数20~25 kg/m2,平均 (22.94±2.19) kg/m2。两组患者的一般资料比较差异均无统计学意义 (P>0.05) ,具有可比性。本研究经医院医学伦理委员会批准,患者均知情并签署同意书。
1.2 麻醉方法 术前,两组患者均注射0.5 mg阿托品 (天津金耀药业有限公司,国药准字H12020382,规格:0.5 mg) +0.1 g苯巴比妥钠 (上海新亚药业有限公司,国药准字H31020532,规格:0.2 g) 。右颈内进行静脉穿刺并置管,抽取术中补液和静脉血,右桡动脉进行穿刺,监测血压。
1.2.1 对照组 该组患者采取单纯全麻。具体操作:患者进行面罩吸氧,静脉注射芬太尼 (宜昌人福药业有限责任公司,国药准字H42022076,规格:0.1 mg) 0.2 mg+咪达唑仑 (江苏恩华药业股份有限公司,国药准字H20143222,规格:50 mg) 0.07 mg/kg+顺式阿曲库铵 (江苏恒瑞医药股份有限公司,国药准字H20060869,规格:10 mg) 0.2 mg/kg+丙泊酚 (四川国瑞药业有限责任公司,国药准字H20030115,规格:0.2 g) 1.0 mg/kg。通过支气管导管、呼吸机控制患者呼吸,在手术过程中,按照患者血压对麻醉药的剂量进行调整。
1.2.2 观察组 该组患者采取超声引导下胸椎旁神经阻滞联合全麻。具体操作:①引导胸椎旁神经阻滞:取患者右侧卧位,维持低头、弓背状,距脊柱中线约2 cm 的椎旁间隙即待穿刺点,采取1%利多卡因 (西安风华药业有限公司,国药准字H61020861,规格:5 mL) 浸润;②用彩色多普勒超声诊断仪对穿刺点周围进行扫描,得到椎旁间隙的相应图像,超声引导下,在胸椎旁神经注入0.5%罗哌卡因 (广东嘉博制药有限公司,国药准字H20173194,规格:20 mL) 15 mL;③10 min 后,对患者进行全麻诱导,方法同对照组。
1.3 观察指标与评价方法 (1) 观察指标:比较两组患者麻醉诱导前 (T0) 、气管插管即刻 (Tl) 、手术2 h (T2) 、术毕 (T3) 和术后24 h (T4) 的应激状况、苏醒质量和血流动力学,以及T3、T4 和术后48 h (T5) 的疼痛评分。 (2) 评价方法:①应激状况的检测:分别在各时间点测定两组患者的血糖,抽取5 mL 颈内静脉血,离心,取血浆备用,选择放射免疫法对肾上腺素 (epinephrine,E) 、去甲肾上腺素 (nor epinephrine,NE) 、多巴胺 (dopamine,DA) 水平进行测定。②苏醒期躁动评分标准:安静合作,0 分;刺激时存在肢体活动,语言安慰能改善,1 分;无刺激时存在挣扎,无需按压,2 分;挣扎剧烈,多人按压,3 分。③血流动力学:分别在各时间点测定两组患者的收缩压、舒张压、心率和血氧饱和度。④疼痛评分[6]:分别在T3、T4 和T5 选择视觉模拟评分比较患者的疼痛情况。无痛为0 分;轻微疼痛为1~3 分,能忍受;疼痛为4~6 分,尚能忍受,影响睡眠;剧烈疼痛为7~10分,疼痛难忍。
1.4 统计学方法 应用SPSS0.0 统计软件进行数据分析,计量资料以均数±标准差表示,组间比较采用t 检验,计数资料比较采用χ2检验,以P<0.05 为差异具有统计学意义。
2 结果
2.1 两组患者各时间点的应激状况比较 观察组患者T4 的血糖、E、NE、DA 水平明显低于对照组,对照组患者T2、T3 和T4 的NE 水平明显高于T0,观察组患者T4 血糖、DA 水平明显高于T0,差异均有统计学意义 (P<0.05) ,见表1。
2.2 两组患者的苏醒质量比较 观察组患者苏醒时间及拔管时间均明显短于对照组,苏醒期躁动评分明显低于对照组,差异均有统计学意义 (P<0.05) ,见表2。
2.3 两组患者各时间点的血流动力学比较 观察组患者T1、T2的收缩压、舒张压和心率水平均明显高于对照组,差异均有统计学意义 (P<0.05) ;两组患者不同时刻的血氧饱和度比较,差异均无统计学意义 (P>0.05) ,见表3。
表1 两组患者各时间点的应激状况比较
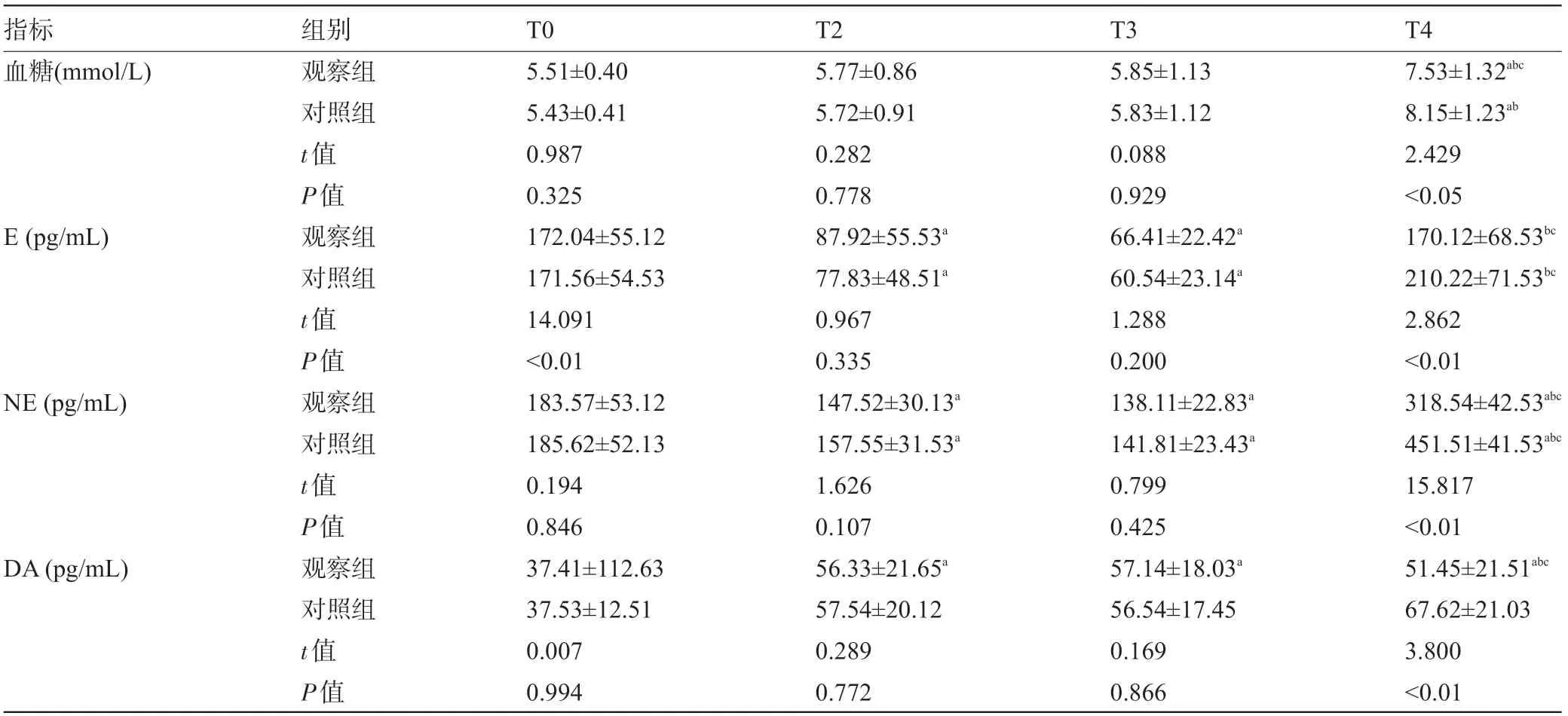
表1 两组患者各时间点的应激状况比较
注:组内与T0比较,aP<0.05;与T2比较,bP<0.05;与T3比较,cP<0.05。
指标血糖 (mmol/L) E (pg/mL) NE (pg/mL) DA (pg/mL) 组别观察组对照组t值P值观察组对照组t值P值观察组对照组t值P值观察组对照组t值P值T0 5.51±0.40 5.43±0.41 0.987 0.325 172.04±55.12 171.56±54.53 14.091<0.01 183.57±53.12 185.62±52.13 0.194 0.846 37.41±112.63 37.53±12.51 0.007 0.994 T2 5.77±0.86 5.72±0.91 0.282 0.778 87.92±55.53a 77.83±48.51a 0.967 0.335 147.52±30.13a 157.55±31.53a 1.626 0.107 56.33±21.65a 57.54±20.12 0.289 0.772 T3 5.85±1.13 5.83±1.12 0.088 0.929 66.41±22.42a 60.54±23.14a 1.288 0.200 138.11±22.83a 141.81±23.43a 0.799 0.425 57.14±18.03a 56.54±17.45 0.169 0.866 T4 7.53±1.32abc 8.15±1.23ab 2.429<0.05 170.12±68.53bc 210.22±71.53bc 2.862<0.01 318.54±42.53abc 451.51±41.53abc 15.817<0.01 51.45±21.51abc 67.62±21.03 3.800<0.01
表2 两组患者的苏醒质量比较
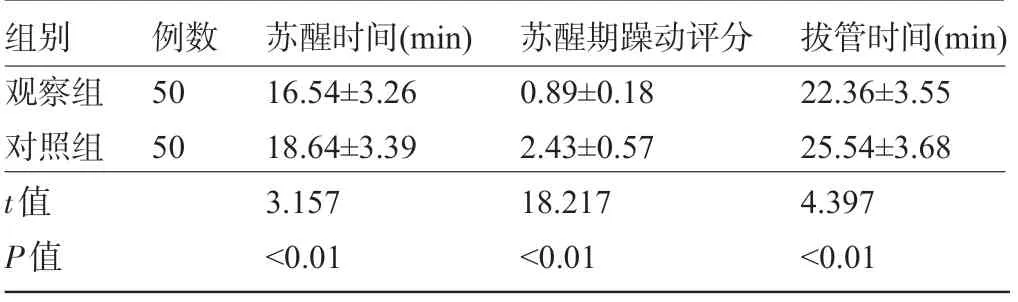
表2 两组患者的苏醒质量比较
组别观察组对照组t值P值例数50 50苏醒时间 (min) 16.54±3.26 18.64±3.39 3.157<0.01苏醒期躁动评分0.89±0.18 2.43±0.57 18.217<0.01拔管时间 (min) 22.36±3.55 25.54±3.68 4.397<0.01
2.4 两组患者各时间点的疼痛评分比较 观察组患者T3、T4、T5 的疼痛评分均明显低于对照组,差异均有显著统计学意义 (P<0.01) ,见表4。
表3 两组患者各时间点的血流动力学比较
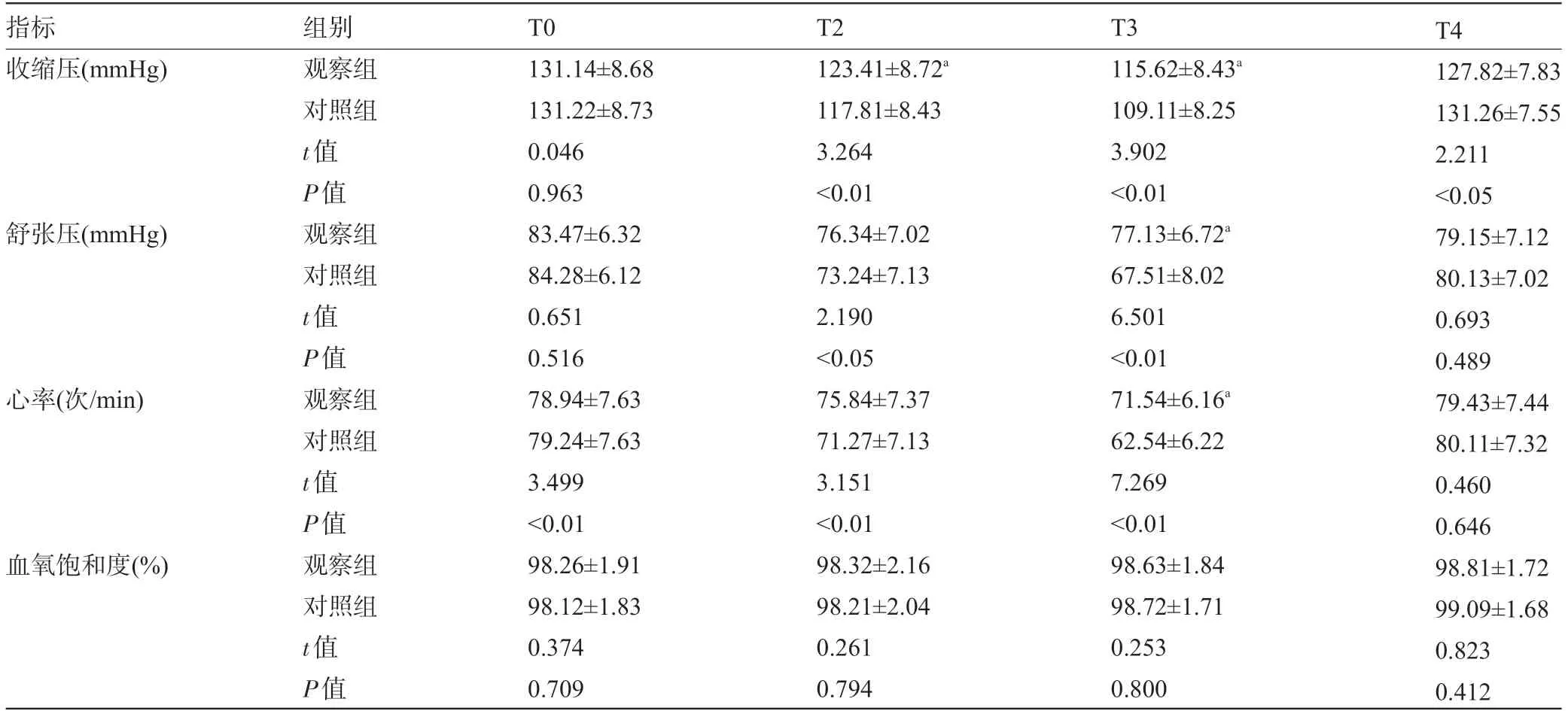
表3 两组患者各时间点的血流动力学比较
注:组内与T0比较,aP<0.05;;1 mmHg=0.133 kPa。
指标收缩压 (mmHg) 舒张压 (mmHg) 心率 (次/min) 血氧饱和度 (%) 组别观察组对照组t值P值观察组对照组t值P值观察组对照组t值P值观察组对照组t值P值T0 131.14±8.68 131.22±8.73 0.046 0.963 83.47±6.32 84.28±6.12 0.651 0.516 78.94±7.63 79.24±7.63 3.499<0.01 98.26±1.91 98.12±1.83 0.374 0.709 T2 123.41±8.72a 117.81±8.43 3.264<0.01 76.34±7.02 73.24±7.13 2.190<0.05 75.84±7.37 71.27±7.13 3.151<0.01 98.32±2.16 98.21±2.04 0.261 0.794 T3 115.62±8.43a 109.11±8.25 3.902<0.01 77.13±6.72a 67.51±8.02 6.501<0.01 71.54±6.16a 62.54±6.22 7.269<0.01 98.63±1.84 98.72±1.71 0.253 0.800 T4 127.82±7.83 131.26±7.55 2.211<0.05 79.15±7.12 80.13±7.02 0.693 0.489 79.43±7.44 80.11±7.32 0.460 0.646 98.81±1.72 99.09±1.68 0.823 0.412
表4 两组患者各时间点的疼痛评分比较 (,分)
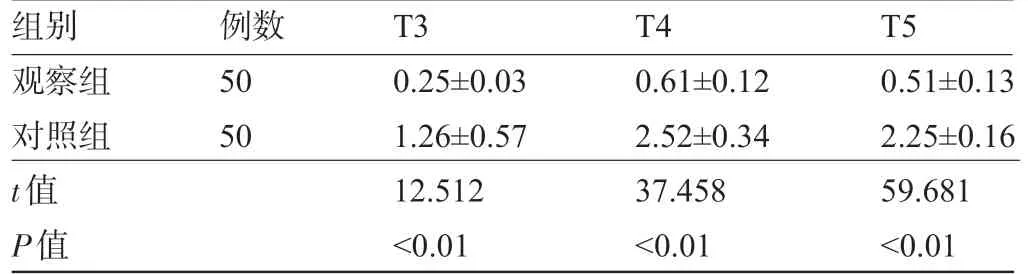
表4 两组患者各时间点的疼痛评分比较 (,分)
组别观察组对照组t值P值例数50 50 T3 0.25±0.03 1.26±0.57 12.512<0.01 T4 0.61±0.12 2.52±0.34 37.458<0.01 T5 0.51±0.13 2.25±0.16 59.681<0.01
3 讨论
食管癌根治术患者由于疼痛所产生的应激反应通常比较激烈,易引起患者心率、血压升高。韩灵龙等[7]报道指出,对麻醉技术进行加强和优化可以减轻患者的应激反应。胸椎旁神经阻滞镇痛效果佳,对患者血流动力学的影响不大,临床应用的效果十分显著[8-10]。近年来,随着可视技术的逐渐发展,在超声引导下,逐渐克服了胸椎旁神经阻滞的定位不准。相关研究表明,胸椎旁神经阻滞具有镇痛效果佳,操作简便、并发症少、安全有效[11]。此外,在多普勒超声的引导下,使胸椎旁阻滞成功率差不多为100%。
本研究选取在我院就诊的食管癌根治术患者100例,对患者分别实施超声引导下胸椎旁神经阻滞联合全麻以及单纯全麻。结果表明,采取超声引导下胸椎旁神经阻滞联合全麻患者T4 的血糖、E、NE、DA 水平均明显低于单纯全麻患者。究其原因:麻醉诱导前,患者存在焦虑及恐惧的心理导致其交感神经异常兴奋;麻醉后,阻断了外周的刺激,降低了交感神经的兴奋性。提示超声引导下胸椎旁神经阻滞联合全麻能够有效地抑制应激反应的发生[12]。
苏醒期躁动是全麻患者在苏醒时的不恰当行为,即不自主的运动、心率及血压的波动,严重时会出现心脑血管意外,给患者的麻醉苏醒和术后恢复带来一定程度的影响。吴佳等[13]研究认为,苏醒期躁动可能是全麻患者手术结束后,其中枢神经系统受残余麻药的作用,影响大脑皮层信息处理及整合功能的协调,使患者对外认知反应出现异常。本研究中,采取超声引导下胸椎旁神经阻滞联合全麻患者苏醒、拔管时间均明显低于单纯全麻患者,苏醒期躁动评分明显低于单纯全麻患者。表明超声引导下胸椎旁神经阻滞通过抑制应激反应,在很大程度上降低患者苏醒延迟的风险,提高苏醒质量。
此外,本研究还对食管癌根治术患者各时间点的血流动力学及疼痛评分进行了分析。结果显示:采取超声引导下胸椎旁神经阻滞联合全麻患者在T1、T2时的收缩压、舒张压和心率水平均明显高于单纯全麻患者,各项指标变化平稳;且其在T3、T4、T5的疼痛评分均明显低于单纯全麻患者。分析原因:食管癌根治术的创伤大,易引起患者的心率、血压升高。阿片类镇痛药物可对抗手术疼痛和刺激,但会增加患者术后的疼痛敏感性,这与药物的高剂量相关。而胸椎旁神经阻滞可预防性镇痛,能有效防止伤害性刺激导致的痛觉过敏,有效控制患者术后疼痛,减少阿片类药物用量,从而减轻痛觉过敏,减少疼痛,维持患者血流动力学的稳定[14-15]。
综上所述,与单纯全麻相比,超声引导下的胸椎旁神经阻滞能够有效的抑制食管癌根治术患者的应激反应,提高其苏醒质量,值得临床应用。