经食管超声心动图在心包剥脱术容量监测中的应用
2020-03-19秦学伟陈宣伶姚兰
秦学伟,陈宣伶,姚兰
北京大学国际医院,北京102206
缩窄性心包炎是由于心包的慢性炎症性病变所致的心包增厚、粘连、钙化、压迫心脏和大血管,使心脏的舒张和收缩功能逐渐减退,造成全身血液循环功能障碍的疾病[1],主要表现为体循环淤血,包括胸腹腔积液、双下肢水肿伴活动耐量下降。心包剥脱术是治疗缩窄性心包炎、改善患者状态的最有效方法。但部分患者术前病情严重、心功能差,在手术麻醉过程中易发生心力衰竭,重者引发心跳骤停导致死亡。经食管超声心动图检查(TEE)是目前临床工作中最常用的方法,可以全方位评估患者液体容量以及心脏收缩状态、瓣膜活动功能、有无心率失常、有无返流等情况,为手术及麻醉医师提供及时、准确的关键信息。目前将TEE用于缩窄性心包炎手术中监测容量的相关研究较少。现将2017年5月~2019年4月12例缩窄性心包炎患者行心包剥脱术中使用TEE的情况总结,报告如下。
1 资料与方法
1.1 临床资料 回顾性分析北京大学国际医院2017年5月~2019年3月因缩窄性心包炎行心包剥脱术患者12例,男8例、女4例,年龄(42.83±12.86)岁、体质量(68.92±6.46)kg、身高(167.08±9.83)cm。病程3~12年;根据NYHA心功能分级,Ⅱ级4例、Ⅲ级7例、Ⅳ级1例。无食管胃底静脉曲张等TEE监测绝对及相对禁忌证。所有患者均常规行心电图、胸部CT平扫和超声心动图检查。所有患者均采用正中切口开胸,常温下行心包剥脱术,所有患者均未进行体外循环。
1.2 监测方法 患者入手术间后,连接多功能监护仪(MP50,PHILIPS)行心电图(ECG)、脉搏血氧饱和度(SpO2)、呼气末二氧化碳分压(PETCO2)、尿量和鼻咽温度等监测。超声引导下1%利多卡因局麻后行桡动脉穿刺置管,传感器连接经动脉波形分析仪(FloTrac/vigileo system,Edwards Lifesciences),输入患者一般资料(年龄、性别、体质量和身高),在大气压下校零(零点的位置:平卧位时放置于腋中线第4肋水平),监测有创动脉压(ABP)、心指数(CI)、每搏量变异(SVV)等。诱导插管后经右侧颈内静脉穿刺、置管,监测中心静脉压(CVP)(零点位置同有创动脉),经口轻柔置入TEE。
1.3 麻醉方法 麻醉诱导:患者入室后监测生命体征,吸氧5 L/min,咪达唑仑0.08 mg/kg,依托咪酯0.2 mg/kg,舒芬太尼0.3 μg/kg,罗库溴铵0.8~1.0 mg/kg,诱导后监测镇静深度监测(BIS)稳定在40左右时停止给药,待肌松及阿片药物充分起效后行气管插管(视生命体征情况血管活性药待用)。插管后机械通气,潮气量(VT)8~10 mL/kg、频率10~12次/min。术中持续泵注异丙酚、右美托咪定,间断推注舒芬太尼及顺式阿曲库胺。为防止心包剥脱后发生回心血量剧增而导致急性心衰、肺水肿,术中适当限制液体入量。使用TEE经胃底切面判断心脏收的缩情况使用多巴胺和(或)多巴酚丁胺持续泵注,增强心肌收缩力,改善心排血量、维持患者循环稳定,术毕患者呼吸机辅助送至监护室。
1.4 TEE检查方法 使用飞利浦超声及食管超声探头(Philips)进行心脏及容量监测,操作前连接超声自带ECG。均在气管插管后放置食管探头。超声检查由熟练掌握超声仪器使用的麻醉主治医生完成,具备评价心脏形态、功能及血流动力学等基本超声检查指标能力。分别在心包剥脱前与心包剥脱时,选择经胃下腔静脉切面测量下腔静脉,探头前进约12 cm,角度为0°,获得经胃中部短轴切面,向右旋转探头找到肝脏,后退找到下腔静脉(IVC)进入右房处,调整探头和角度辨认左肝静脉(LHV)汇入IVC处即获得经胃下腔静脉长轴切面。测量点为IVC和LHV汇合远端1 cm处IVC的直径。在机械通气时以M超计算患者心包剥脱前、后的IVC直径(机械通气下IVC)。
1.5 观察指标 记录开胸前与关胸后的SVV、CI、CVP;记录患者入室与出室的乳酸(Lac)与Hb;记录患者术中出血量、尿量、输液总量等指标;心包剥脱前、后使用TEE记录IVC直径;TEE的并发症。

2 结果
2.1 开胸前与关胸后SVV、CI比较 开胸前SVV、CI分别为(11.00%±3.46%)、(3.10±0.47)L/(min·m2),关胸后SVV、CI分别为(12.42%±3.15%)、(2.88±0.54)L/(min·m2),开关胸前后的SVV、CI差异无统计学意义(P>0.05)。
2.2 入室与出室时Lac、Hb比较 入室时Lac、Hb分别为(0.89±0.05)mmol/L、(139.08±12.15)g/L,出室时Lac、Hb分别为(0.77±0.11)mmol/L、(151.75±17.51)g/L,出室时Lac较入室时降低、Hb较入室时升高(P均<0.05)。
2.3 术中输液总量与出液总量 输液总量(466.67±287.88)mL、出血量(187.88±169.39)mL、尿量(925.00±504.29)mL、出液总量(1745.00±918.87)mL。术中输液总量少于出液总量(P<0.05)。
2.4 心包剥脱前后CVP、IVC直径比较 心包剥脱前CVP、IVC直径分别为(13.67±3.63)cmH2O、(27.41±1.78)mm,心包剥脱后CVP、IVC直径分别为(4.17±1.80)cmH2O、(16.65±1.37)mm,心包剥脱后CVP、IVC直径均低于心包剥脱前(P均<0.05)。
2.5 CVP与IVC直径的相关性 心包剥脱前与心包剥脱后,CVP与IVC直径有中等强度的相关性,相关系数R2分别是0.590与0.544(P均<0.05),见图1、图2。

图1 心包剥脱前CVP与IVCD关系的散点图
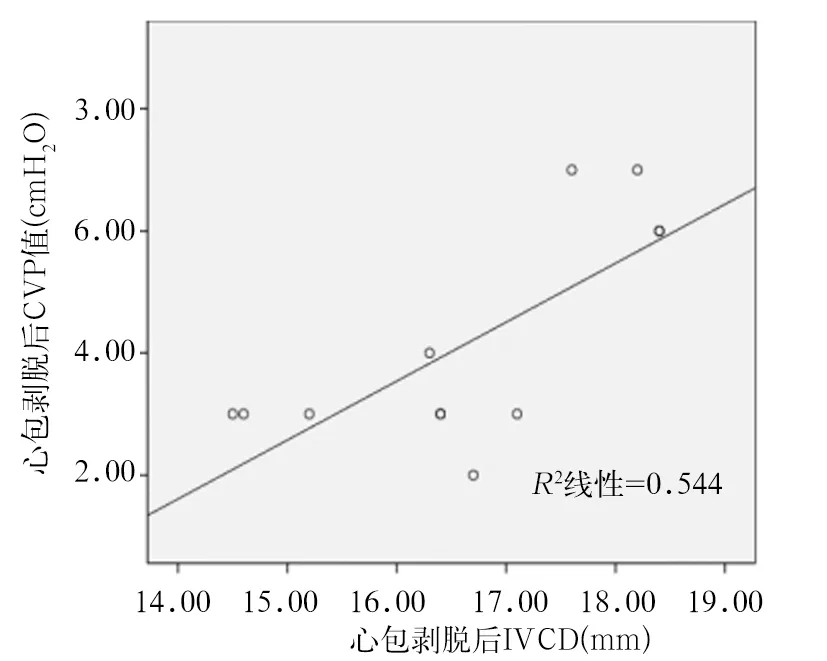
图2 心包剥脱后CVP与IVCD关系的散点图
2.6 TEE监测并发症情况 所有患者均未出现食管穿孔等并发症,3例患者出现咽部不适,未做特殊处理,术后1周内均自然恢复。未发生引起循环的剧烈波动而导致不良心血管事件。无死亡病例。
3 讨论
对于心包剥脱术的麻醉管理,应高度重视回心血量变化所引起心脏功能的变化。既往研究建议,心包剥脱术患者术前应用噻嗪类利尿剂,以减少患者体内的血容量,从而防止心包剥脱后回心血量骤升引发急性心衰[2],可见容量控制的重要性。术中实施容量监测与控制液体输注是心包剥脱术成功的关键点,控制得当可以明显降低并发症的发生率和病死率[3]。早期此类手术术中使用CVP监测容量状况,可以帮助判断心包切除范围,对指导术中、术后用药及防止急性心衰发生均有重要意义。但近年来大量研究表明,CVP在评估患者前负荷及液体反应性方面可靠性不足[4]。大多数临床指南亦不再推荐通过监测CVP来指导液体输注,因CVP取决于心功能和将血液回流至心脏的功能两方面因素。CI、SVV作为功能性血流动力学指标,是由呼吸循环过程中每搏量的变化计算得出数据,判断液体治疗的反应性。此监测方法可更敏感地评价循环容量状态,但数值受到开胸手术影响其准确性。
IVC是顺应性良好的薄壁容量血管。IVC直径与右心功能息息相关[5],IVC直径不受因血容量骤减而使用血管活性药(如去甲肾上腺素等)的影响[6]。但管腔直径容易受到容量、右心房压力、呼吸、体位乃至心动周期的影响。增厚粘连的心包可在一定程度上限制心肌收缩与舒张活动,早期便可引发心肌废用性萎缩,晚期易致心肌纤维化,降低心脏收缩功能,当右心压力升高、IVC回流受阻、静脉内血容量增加时,即可造成IVC增粗。
随着医疗可视化和舒适化技术的发展,超声以其无创、实时、动态、真实及无放射性等特点,在临床麻醉中的应用逐渐增多。TEE是目前唯一能在术中对患者进行常规连续监测的影像诊断技术,也是开展最成熟的超声监测技术,通过对心脏和大血管的结构、功能和血流进行持续监测,实时了解心脏的前后负荷、心室和大血管的充盈情况、回心血量等,为外科手术治疗和麻醉管理提供新的监测手段。超声技术在麻醉中的应用,是麻醉医师在处理心脏麻醉时发现的,他们首先利用心外膜超声心动图以测得更准确的心排血量,现在超声技术尤其是经食管超声成为了心脏手术麻醉中的核心技术,这一技术在许多国家的心脏中心已发展成为心血管手术中一种常规监测手段。
既往研究发现,通过经胸超声测量IVC直径及其塌陷指数是一项可靠的容量监测和容量复苏反应指标[7]。缩窄性心包炎严重者会出现体循环淤血、下腔静脉增宽、胸腔积液以及腹腔积液等情况。IVC增宽可以作为缩窄性心包炎的诊断参考依据之一[8],而经胸超声受限于术野原因无法观察IVC,TEE此时就成为术中观察IVC的方法。2013年美国超声心动图学会和美国麻醉医师协会共同推荐的围术期TEE操作指南中提出,建议使用TEE监测及指导围术期血容量管理[9]。越来越多研究使用TEE对下腔静脉进行评估指导液体治疗,其直径可作为前负荷的静态值,因呼吸机的使用,可反映容量的动态性改变[10]。通过TEE检查,测量患者IVC直径从而控制容量,防止患者出现肺水肿、急性心衰等严重并发症,并可通过TEE评估患者前负荷状态以及术中血管活性药物的使用来评估心肌收缩力的情况,测量左室舒张末期面积、下腔静脉直径、左室射血分数和左室每搏输出量等,能够整体评估此类患者的心脏功能及液体情况[10]。本研究发现,开关胸前后的SVV、CI差异无统计学意义,表明患者使用小剂量多巴胺和(或)多巴酚丁胺可以维持患者心包剥脱后的心脏功能,以及维持循环血量;且CVP与IVC直径有中等强度的相关性,其值与国外研究结果[11]相接近,表明实施心包剥脱术后显著改善下腔静脉血液回流并减轻体循环静脉的淤血。
有研究报道,心包完全剥脱前应遵循等量输液或等量输血、剥离后限量输液的原则,以防止因为心包剥脱后回心血量骤增,引起心脏增大诱发肺水肿和心力衰竭[12]。本研究中遵循全程适当限制输液的原则,入液量明显少于出液量,呈液体负平衡,待心脏适应后根据生命体征及血气等各项指标酌情补充。目前较多研究提出“以维持有效的组织灌注与细胞氧合”为目标的容量治疗理论,国外学者在此理论基础上提出了“目标管理补液疗法”,采用TEE监测血容量变化与循环状态指导补液及指导血管活性药的使用,以期达到“最优化”的容量治疗效应[13]。
既往研究表明,术中行限制性液体治疗后Hb升高,Lac值明显降低[14]。与本研究结果相符合,出室时Lac较入室时降低、Hb较入室时升高,术中输液总量少于出液总量,表明限制性液体治疗对重要脏器的血流灌注有明显的效果,能改善患者内环境稳态,提高患者的生存率[15],而患者的血流动力学状态则由开胸前和关胸后测定患者的SVV和CI辅助判断。开关胸前后的SVV、CI差异无统计学意义,可能是此类患者心脏长时间被坚硬的缩窄心包包裹,导致心肌收缩舒张功能下降,即使解除了缩窄心包包裹,心肌收缩功能难以立刻恢复到正常状态,仍需使用多巴胺、多巴酚丁胺等强心药物术中持续泵注,以辅助心脏收缩至恢复大致正常和(或)正常。
综上,缩窄性心包炎患者行术中TEE监测,能够使心包剥脱术中的麻醉循环管理可视化、可控化以及准确化,为术中处理提供安全保证。但本研究存在样本量偏少等局限性,今后拟扩大样本量、进一步验证IVC直径与CVP的相关性。
