不同的全身麻醉方式对行消化道肿瘤腹腔镜手术的老年患者术后早期认知功能的影响
2020-03-19张宜林谢小娟邵寒俏
张宜林 谢小娟 邵寒俏
腹腔镜手术是消化道肿瘤老年患者的常用术式,但该术式易引起术后认知功能障碍(POCD),临床表现为脑功能活动紊乱、记忆受损、情绪焦虑、行为改变等症状,尤其是老年患者,术后POCD的发病率更高,不仅影响术后恢复,也会增加患者的并发症及死亡率,故如何有效降低对患者术后认知功能的影响具有重要意义[1-2]。目前,临床关于影响患者术后认知功能的因素尚不明确,且有研究显示,不同的麻醉方式可能会对患者术后认知功能造成影响[3-4]。对此,本研究通过给予腹腔镜手术治疗消化道肿瘤老年患者不同全身麻醉方式,探讨其对患者术后早期认知功能的影响,现报告如下。
1 资料与方法
1.1 一般资料
选取2016年10月至2018年10月本院消化道肿瘤老年患者120例,纳入标准:①经临床症状、实验室、病理学等检查证实为消化道肿瘤且需行腹腔镜手术[5];②无精神病病史或沟通障碍;③ASA分级低于Ⅲ级;④患者或其家属签署知情同意书。排除标准:①老年痴呆;②手术禁忌者;③有心、肝、肾等严重性疾病;④拒绝或终止本次研究者。按随机数字法分为A组、B组、C组,每组40例,3组一般资料比较,差异无统计学意义(P>0.05),见表1。

表1 2组一般资料比较
1.2 方法
1.2.1 术前准备及诱导麻醉 所有患者手术前均给予常规监测生命体征,包括心率、血压、血氧饱和度、呼吸等指标,监测完毕后给予5 μg/kg芬太尼、1 mg/kg异丙酚行麻醉诱导,180 s后气管插管,并与麻醉呼吸机连接,控制氧流量为1 l/min,并根据患者病情调整呼吸相关参数。
1.2.2 手术麻醉 给予A组患者静脉泵入异丙酚麻醉,每小时注入剂量3~6 mg/kg;给予B组患者吸入1%~3%七氟醚;给予C组患者吸入1%七氟醚及静脉泵注异丙酚3~6 mg/kg复合麻醉。术后根据患者情况给予拮抗、抗感染、预防呕吐、镇痛等针对性治疗。
1.3 指标观察和标准
①认知功能评估:所有患者于术毕时、术后6 h、术后24 h、术后48 h采用MMSE[6]评估,即根据MMSE量表内容(定向力、即刻记忆力、注意力和计算力、回忆能力、语言能力)向所有人员提问,并计算出最终得分,总分30分,0~9分为重度、10~20分为中度、21~26分为轻度、27~30分为正常。②血清检测:所有于术毕时、术后6 h、术后24 h、术后48 h空腹抽取上臂静脉血6 ml置入无菌试管中,分离血清(3 000 r/min,10 min)后,通过酶联免疫吸附法检测血清神经元特异性烯醇化酶(NSE)、S100β蛋白(S100β),试剂盒均购自广州易锦生物技术有限公司。③POCD判断标准[7]:采用Z计分法,Z=(术前术后MMSE 评分变化值-健康人MMSE评分)/健康人MMSE评分,健康人MMSE评分参考值设定为27,若Z≥1.96可判断患者发生POCD。
1.4 统计学方法
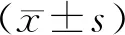
2 结果
2.1 3组不同时间节点的血清NSE、S100β水平比较
3组术前血清NSE、S100β水平比较基本相同,差异无统计学意义(P>0.05);3组术后各时间节点的血清NSE、S100β水平明显高于术前。C组术毕时、术后6 h、术后24 h、术后48 h的血清NSE、S100β水平明显高于A组、B组(P<0.05);A组、B组术后不同时间节点的血清NSE、S100β水平基本相同,差异无统计学意义(P>0.05),见表2。
2.2 3组不同时间节点的MMSE得分比较
3组术前MMSE得分比较基本相同,差异无统计学意义(P>0.05);3组术后各时间节点的MMSE得分明显低于术前。C组术毕时、术后6 h、术后24 h、术后48 h的MMSE得分明显低于A组、B组(P<0.05);A组、B组术后不同时间节点的血清MMSE得分基本相同,差异无统计学意义(P>0.05),见表3。
2.3 3组不同时间节点的POCD 发生率比较
C组术毕时、术后6 h、术后24 h、术后48 h的POCD 发生率明显高于A组、B组(P<0.05);A组、B组术后不同时间节点的POCD 发生率基本相同,差异无统计学意义(P>0.05),见表4。
3 讨论
POCD是消化道肿瘤老年患者腹腔镜术后常见的中枢神经系统并发症,可造成患者术后注意力、记忆力、睡眠、思维以及认知等方面的紊乱,甚至可导致患者痴呆,严重影响患者的术后恢复[8]。目前,关于影响术后认知功能的因素仍不明确,且有研究显示,老年患者术后出现POCD可能与用药史、术前认知功能水平、手术麻醉方式等因素有关[9]。而陈琛等[10]的研究认为,麻醉方式与老年患者术后认知功能密切相关,其机制可能是不同的麻醉方式影响机体的神经功能,导致机体中枢神经系统紊乱,提示应深入研究麻醉方式对患者术后POCD发生的影响。

表2 3组不同时间节点的血清NSE、S100β水平比较
注:*为与同组术前比较,P<0.05。
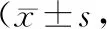
表3 3组不同时间节点的MMSE得分比较分)
注:*为与同组术前比较,P<0.05。
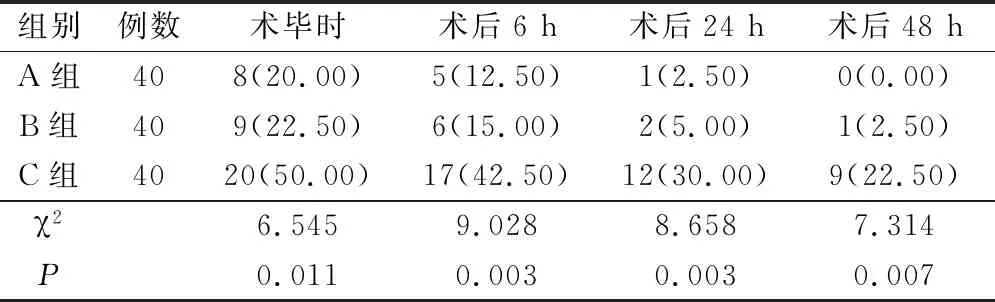
表4 3组不同时间节点的POCD发生率比较(例,%)
此外,认知功能是由众多胶质细胞和神经元共同组成的信息网络,而S100β星形胶质细胞分泌具有最佳活性成分的蛋白,也是目前神经系统十分特异性生化指标之一[11]。血清NSE是一种存在于神经、神经内分泌组织中的烯醇化酶,同时也是脑组织细胞活性最高的血清指标之一,可参与糖酵解途径,其水平可反映中枢神经系统的破坏程度,且临床价值已逐渐被认可[12]。
本研究结果发现是3组术后各时间节点的血清NSE、S100β水平高于术前,C组术毕时、术后6 h、术后24 h、术后48 h的血清NSE、S100β水平明显高于A组、B组,而周根荣等[13]的研究结果也提示复合用药可影响患者术后NSE、S100β水平,表明上述3种全麻方式均可影响患者的神经系统,且复合麻醉的影响程度较高。这可能是异丙酚、七氟醚均是临床常用麻醉药物,其中异丙酚通过增强γ-氨基丁酸 A 受体功能对海马 CA1区细胞长时程突触增强表达产生抑制作用,而七氟醚则抑制胆碱能神经元的突触传递,延长大脑海马结构区突触的长时程,从而影响胶质细胞和神经元的正常作用,增加胶质细胞的压力,使其分泌血清NSE、S100β水平,但随着时间的推移,其水平逐渐回升,提示单药麻醉对中枢神经损害是短暂的,而两种药物的复合使用则可能对神经元的影响作用成倍增加,从而加剧血清NSE、S100β水平过渡分泌,导致术后血清NSE、S100β水平难以恢复。同时本研究还发现C组各节点的MMSE得分明显低于A组、B组,表明复合药物的全身麻醉对患者术后认知功能影响较为严重,这可能是异丙酚复合七氟醚麻醉会增加血清NSE、S100β分泌,从而影响神经系统的正常功能,加之本研究对象均为老年患者,机体的代谢能力缓慢,器官功能逐渐衰退,复合麻醉药物的使用会延长药物的抑制作用,加重脑部神经的损伤,从而影响其认知功能[14]。此外,C组各节点的POCD 发生率明显高于A组、B组,表明复合药物的全身麻醉可增加患者术后POCD的发生率,这可能是异丙酚复合七氟醚麻醉增加血清NSE、S100β的分泌,从而增加对神经元产生毒性作用,继而损害脑部神经,最终引起脑内认知功能障碍,而单药麻醉则可能是药物对患者中枢神经的损害是短暂的,故其POCD 发生率较低[15]。
综上所述,七氟醚和异丙酚单药麻醉均可降低消化道肿瘤老年患者术后早期认知功能的影响,且可改善患者的血清 NSE 与 S100B 蛋白水平,减少术后POCD的发生。
