经皮椎体成形术/经皮椎体后凸成形术治疗超高龄患者椎体压缩骨折的疗效和安全性初步研究
2020-03-15邝冠明高庆鹏杨震宇吴建斌朱锋郑召民黄德民张文智
邝冠明 高庆鹏 杨震宇 吴建斌 朱锋 郑召民 黄德民 张文智
(1.香港大学深圳医院骨科,广东深圳 518053;2.香港大学矫形及创伤外科学系,香港特别行政区 999077;3.中山大学附属第一医院脊柱外科,广州 510080)
老年骨质疏松性椎体压缩骨折(osteoporotic ver⁃tebral compression fracture,OVCF)是导致患者生活质量下降的主要疾病之一。对腰背痛不严重、翻身起坐等日常活动尚能完成的患者来说,药物和佩戴支具等保守治疗6~8 周常可获得满意的效果[1]。但是,对于那些合并多种慢性疾病的超高龄患者来说,保守治疗效果不确切,甚至还可能带来负面影响[2,3]。首先,长时间卧床会增加尿路感染、肺部感染及下肢深静脉血栓等并发症发生的风险[2,3]。其次,超高龄患者大多日常需要服用一定的药物以控制其自身的慢性疾病。由于OVCF 而额外增加的口服止痛药物不但会进一步影响胃肠道功能,而且容易导致患者出现恶心、口干、便秘等不良反应,进而降低患者的食欲,影响其营养摄入,形成恶性循环,不利于患者的快速康复[1]。近年来,加速康复外科(enhanced recovery af⁃ter surgery,ERAS)的理念对临床工作者提出了更高的要求。对超高龄且有多个并存疾病的患者,早期行经皮椎体成形术/经皮椎体后凸成形术(percutane⁃ous vertebroplasty/percutaneous kyphoplasty,PVP/PKP)
治疗,有望能快速缓解患者的疼痛,及早恢复其翻身、起坐、站立和行走等功能,有效改善患者生活自理能力,符合目前的ERAS 理念和要求[4,5]。目前,关于PVP/PKP 治疗超高龄患者OVCF 的临床疗效和安全性分析研究较为缺乏。因此,本研究分析了2018年1 月至2019 年7 月于我科治疗的超高龄椎体压缩骨折患者病例资料,对这类患者及早进行PVP/PKP的临床疗效和安全性研究,评价对该类患者行PVP/PKP是否符合ERAS理念。
1 资料与方法
1.1 一般资料
纳入标准:①年龄≥85 岁;②入院时因突发的椎体压缩骨折而卧床不起;③有多个并存疾病。排除标准:①年龄<85 岁;②肿瘤、感染等非骨质疏松因素引起的椎体压缩骨折;③合并局部或全身严重感染不适合手术者。
经上述入选和排除标准筛查,2018 年1 月至2019年7月16例超高龄椎体压缩骨折患者纳入本研究,其中男2 例,女14 例,年龄85~96 岁,平均(87.9±2.9)岁。所有患者入院时卧床时间1~14 d,平均(6.6±4.4)d。患者骨密度T 值为-4.7~-3.0,平均(-4.08±0.55)T。致伤诱因包括:步行滑倒1例,起坐时摔倒2例,弯腰1例,其余12例无明显致伤诱因。患者入院时并存的疾病包括:高血压伴心功能不全13例,糖尿病2 例,髋部骨折内固定术后4 例,肝硬化门脉高压症2 例,慢性肾衰4 期2 例,慢性阻塞性肺病2 例,老年痴呆1例,帕金森1例。入院完善检查发现与本次骨折卧床相关的并发症如下:尿路感染13例,肺部感染4 例,低钠血症7 例,低氯血症7 例,低蛋白血症5例。所有患者入院时精神状态差,食欲不振。
1.2 术前处理
所有患者入院后均完善常规血液检查及影像学检查,后者包括腰椎正侧位X 线、CT、MRI 和骨密度等。入院后立即予以纠正水电解质失衡,改善营养,控制肺部和尿路感染,同时完善术前准备,及早安排手术治疗。手术方式是PVP 或PKP。术前主管医师会向患者及家属逐一解释PVP 和PKP 的优缺点,最终由患者或家属自行选择手术方案,签署手术同意书。本研究获得医院伦理委员会批准(伦[2020]219)。
1.3 手术方法
手术在局部麻醉+麻醉监护下进行。患者取俯卧位,透视定位完成后,在皮肤上做好定位标记。常规消毒铺巾,以1%罗哌卡因局部麻醉。采用经椎弓根入路,双侧同时穿刺,侧位透视下确定穿刺针超过椎体后缘,正位透视确定针尖未穿过椎弓根内侧皮质后,继续进针;侧位透视确定进针位置满意后,拔出针心,置入骨钻继续穿刺到椎体前三分之一区,拔出骨钻,常规取骨组织送病理检查。采用PVP 的患者,通过骨水泥枪将黏稠度合适的骨水泥推注入椎体内。采用PKP的患者,经过工作通道置入球囊,透视下确定球囊位置正确后,用造影剂(碘帕醇)扩张球囊。透视下观察球囊扩张完成后,将球囊回缩,拔出球囊,将骨水泥通过骨水泥枪推注入椎体内。骨水泥推注过程需在透视下完成。确定骨水泥分布良好。待骨水泥固化后,拔出穿刺针,伤口无菌敷料覆盖。记录和分析手术过程中患者的生命体征,术后疼痛症状的改善和功能恢复情况。本研究都是超高龄患者,有重度骨质疏松和多种并存疾病。术前翻身摆体位动作需要轻柔,避免翻身动作导致疼痛加重而引起患者血压心率等生命体征的波动。头颈体位的摆放应保证患者呼吸顺畅,必要时可以给予低流量吸氧。手术操作轻柔,穿刺过程中避免捶打穿刺针而导致患者出现疼痛不适,应使用手腕旋转的力量逐渐进针。术中需要和患者频繁沟通,保证患者的意识清醒,并严密监护患者的血压、心率和血氧饱和度,保证手术过程患者生命体征的稳定。
1.4 术后处理及评价指标
术后密切观察患者的生命体征,积极予患者对症及营养支持治疗,维持患者的水电解质平衡。术后1 d即开始鼓励患者及早起坐、站立、步行,及早行肺部物理治疗及四肢功能锻炼。通过疼痛数字分级法(numerical rating scale,NRS)及功能障碍指数(Os⁃westry disability index,ODI)对患者术前1 d、术后1 d和随访时的情况进行评价,分析患者的手术疗效。术后常规复查正侧位X线片评估骨水泥渗漏情况,由两位高级职称医师共同阅片判断是否有骨水泥渗漏。如果两位医师意见不一致,则行CT 检查进一步明确骨水泥渗漏情况。
1.5 统计学方法
采用SPSS 17.0 软件进行统计分析,计量资料以均数±标准差表示,采用t检验;计数资料以例数及百分比表示,采用卡方检验。以P<0.05为差异有统计学意义。
2 结果
所有患者术后随访3~12个月,平均(7.5±4.2)个月。
2.1 患者手术资料
16 例患者一共完成手术节段19 节,其中单节段手术13例,双节段3例;PVP 11椎,PKP 8椎。手术节段:L1 8 例,L2 5 例,T10 2 例,T9、T11、T12 及L3 各1例。骨水泥注射量平均(3.6±0.8)ml/椎。手术时间42~100 min,平均(63.2±16.9)min。手术过程中患者生命体征稳定。PVP 椎旁渗漏1 个椎体(1/11,9.1%),椎间盘渗漏2 个椎体(2/11,18.2%)。PKP 椎旁渗漏1 个椎体(1/8,12.5%),椎间盘渗漏2 个椎体(2/8,25.0%)。本组患者无椎管内静脉渗漏(表1)。
2.2 患者NRS评分与ODI评分
术后第一天患者腰背痛明显缓解,精神状态及食欲均有改善,NRS评分较术前改善(8.5±0.7 vs.3.4±0.8,P<0.01,表2);ODI 评分较术前改善(72.8±3.4 vs.37.9±8.9,P<0.01,表2)。在术后3个月、6个月和1年随访中,患者的NRS和ODI均有明显改善(表2)。

表1 PVP与PKP患者骨水泥渗漏情况比较[n(%)]
表2 患者手术前后NRS和ODI评分比较()

表2 患者手术前后NRS和ODI评分比较()
注:与术前比较,△P<0.01;与上一次随访比较,▲P<0.05
2.3 术后康复情况
术后第2天或第3天在助行器的辅助下可站立、步行,能自行下床上厕所大小便。住院天数4~12 d,平均(9.1±2.6)d。术后病理结果排除恶性疾病。出院后患者门诊定期复查,继续抗骨质疏松治疗。
2.4 并发症
1 例患者术后疼痛缓解良好,术后1 个月因重症肺炎入院后死亡。1例患者术后3个月出现邻椎(T9)骨折,疼痛严重卧床不起,再次手术后疼痛缓解,术后第2天出院。1例患者术后6个月出现邻椎(L3)骨折,疼痛不严重,可起坐,佩戴腰围下地步行,予保守治疗。6 例患者完成术后1 年随访,末次随访患者腰背痛缓解情况良好,日常生活自理。
典型病例见图1、2。
3 讨论
3.1 PVP/PKP的手术指征和手术时机
OVCF 是导致老年生活自理能力下降的常见原因。PVP和PKP是主要的手术治疗手段,但是不少学者对手术适应证和手术时机仍然存在疑问[6]。有文献建议,老年OVCF 患者应该在保守治疗2~4周无效的前提下,才考虑PVP/PKP[4,7]。在2010 年,Rölling⁃hoff等[8]调查了德国160名医师,他们对手术适应证存在以下几点共识:①OVCF 疼痛经2~3 周保守治疗无效,②肿瘤病理性压缩骨折导致疼痛,③侵袭性血管瘤,④Kümmell 病。Son 等[9]比较研究了两组患者,一组为早期手术组,患者确认诊断后2 d内完成PVP手术。另外一组为晚期手术组,患者在确诊后经过至少2周的保守治疗,无效后再进行PVP手术。结果发现,两组的长期疗效没有区别,但早期手术组疼痛缓解迅速,住院时间更短,经济花费和社会资源消耗明显比晚期手术组要少,患者能更早恢复日常生活自理能力,更符合现代ERAS的理念和要求。
3.2 超高龄OVCF患者保守治疗的局限性
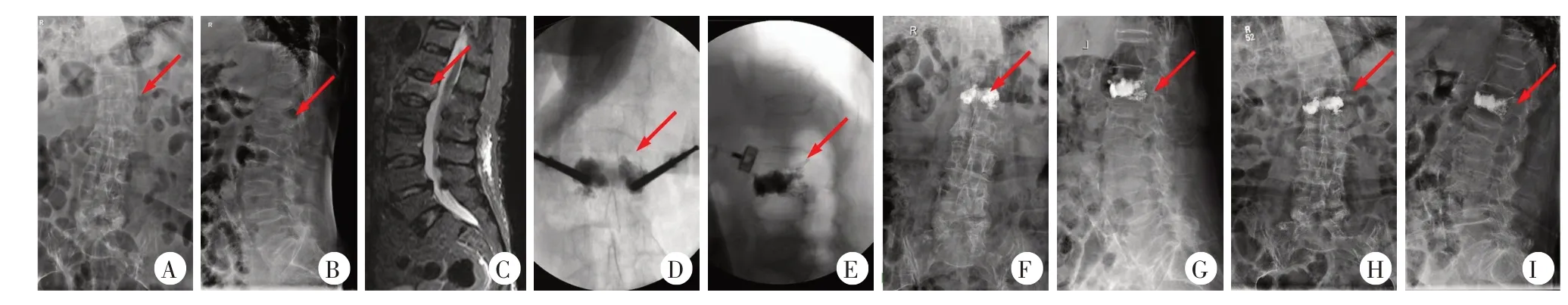
图1 患者,女,91岁,L1椎体压缩骨折,患者并存老年痴呆、冠心病、高血压等疾病,本次发病无明显外伤诱因,腰背痛严重,卧床不起
疼痛严重、翻身困难、不能起坐的患者,尤其是超高龄患者,难以安全渡过2~4 周保守治疗期。另外,因OVCF 而额外增加的口服药物,对那些本就需长期服药控制多种慢性病的高龄患者来说,将进一步加重患者的服药负担。文献表明,卧床容易出现骨量进一步丢失,运动能力下降,即使是青年健康男性,卧床仅24 h,血液里骨吸收标志物就开始出现升高[10];健康的老年人,卧床10 d 就会导致躯体有氧运动能力和下肢力量强度下降15%[11]。本研究中,所有患者入院时均卧床不起,卧床时间1~14 d,平均(6.6±4.4)d;另外,本研究患者入院时均有不同程度的食欲不佳、精神颓靡、便秘等表现。并且,卧床相关的并发症,如尿路感染,肺部感染,消化能力下降,均导致他们的整体治疗预期欠佳。本研究患者入院时存在尿路感染13例,肺部感染4例,低钠低氯血症各7例,低蛋白血症5例。这些患者,如果不尽早安排手术治疗,他们需服用非甾体抗炎药或阿片类止痛药物,这将会进一步降低他们的消化功能。患者可能因此出现药物相关的胃肠道反应如恶心、呕吐等,继而对口服药物产生抗拒情绪,对整体的治疗产生悲观失望等消极心态,极大地影响患者的骨折康复。除了口服药物治疗以外,保守治疗的患者还需佩戴支具以维持脊柱的稳定,减轻疼痛。实际操作中,佩戴支具会导致胸廓扩张受限,影响患者正常的呼吸功能。因此,绝大部分高龄患者几乎不能配合佩戴支具治疗。因此,对超高龄患者来说,卧床、口服药物和佩戴支具等保守治疗措施显然不尽人意。近年来,ERAS理念的提出,对临床工作者提出了更高的要求,如何加速患者康复,让患者尽快恢复日常生活自理能力是医学努力发展的方向。对于超高龄患者来说,及早进行PVP/PKP治疗,可能会是更好的选择。PVP/PKP能迅速缓解疼痛,使患者快速恢复翻身、起坐、站立和步行等功能,减少对口服药物的依赖,避免因卧床而导致的相关并发症的发生,更符合ERAS的理念[5]。
3.3 本研究结果分析
本研究患者术前均有明显的腰背痛,术前NRS评分为8.5±0.7,术后1天NRS评分为3.4±0.8,疼痛获得明显的缓解(P<0.01,表2)。所有患者术后第2天生活功能、精神状态及食欲均有改善,术前ODI 评分72.8±3.4,术后1 d ODI 下降到37.9±8.9。术后第2~3天在助行器辅助下可站立步行,能离床上厕所,这能进一步加快患者独自站立、步行等后续康复,也能避免卧床相关并发症的发生,符合ERAS 的理念。因此,笔者认为,对于超高龄患者的椎体压缩骨折,在患者全身状况允许的前提下,可尽快行PVP/PKP,这有助于患者改善症状,尽快恢复生活自理,提高后期的生活质量。
3.4 本研究并发症情况
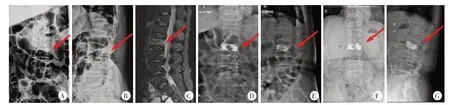
图2 患者,女,89 岁,由于滑倒致L2 椎体(箭头所示)压缩骨折
本研究患者均安全完成手术,术中生命体征平稳。术中骨水泥渗漏主要为椎旁和椎间盘渗漏,无渗漏相关的神经并发症[12]。其中2 例患者(2 椎/19椎,10.5%)术后出现邻椎骨折。文献表明,PVP/PKP术后邻椎骨折发生率为8%~52%[13]。骨质疏松的严重程度、骨水泥注入的量,以及邻椎应力分布的改变等均有可能导致术后邻椎骨折[14,15]。本研究患者均有严重的骨质疏松,术前骨密度检查提示T值为-4.08±0.55。另外,由于目前骨水泥刚度过高,有学者建议减少骨水泥的注射量,也能降低邻椎骨折的发生率,而且不影响止痛效果[16]。本研究骨水泥注射量仅为(3.6±0.8)ml/椎,尽管术后也采取了积极的抗骨质疏松药物治疗,但尚未能避免邻椎骨折的发生。研发一种低刚度的骨水泥可能是未来的发展方向之一。骨折术后应积极采用规范的抗骨质疏松综合治疗,包括均衡的饮食,适当的运动及合理的抗骨质疏松药物治疗,这是抑制骨丢失,提高骨量,改善骨质量,降低再骨折发生的关键。
3.5 本研究不足之处
本研究不足之处:仅纳入16 例患者,病例较少;没有比较PVP/PKP 与保守治疗的优劣性,仅是病例系列研究,缺乏对照组,尚不能明确在超高龄患者中PVP/PKP 是否确实比保守治疗有优势。关于超高龄的定义,目前没有统一的标准,2013 年2 月5 日中华医学会老年医学分会第四次讨论会指出,“老年人”指60~79岁人群,“高龄老年人”指≥80岁人群。王方兴等[17]发表文章将年龄≥85 岁定义为超高龄。本研究将年龄≥85岁的患者视为超高龄患者进行分析研究。
综上所述,超高龄OVCF 患者,在其全身情况允许的前提下,及早行PVP/PKP 手术有助于患者改善疼痛症状,尽快恢复生活自理,符合现代ERAS理念。
