起搏器感知心室逆行P波导致起搏器介导性心动过速一例
2020-03-11薛翔
薛翔
患者男性,71岁,因“心慌、头晕半年,加重2天”至本院就诊。有“高血压、2型糖尿病”病史,否认冠心病、慢性支气管炎病史,否认近期发热、腹泻、上感病史。入院时心电图:窦性心动过缓,PR间期明显延长?RR间期较恒定,下壁导联ST段可见逆传窄P′波(图1),间断性出现房室分离伴匀齐的长RR间期(图2),心电图诊断为窦性心律,交界性逸搏节律,间断性Ⅲ度房室传导阻滞。入院后心肌酶学指标(TNI、CK-MB)、pro-BNP(439 ng/l)、甲状腺功能、电解质均在正常范围;冠状动脉CTA检查:未见冠状动脉明显狭窄;心脏超声可见:轻中度二尖瓣返流,轻度三尖瓣返流,左室舒张功能减退,左室射血分数(EF)0.66。与患者及家属沟通后,患者及家属签署手术知情同意术,行双腔起搏器(型号为SEDRL1)植入术。术后,患者头晕症状明显改善,但仍有阵发性心慌,心慌性质较前稍有不同,每次数秒钟至数分钟。心慌发作时,立即行床边心电图检查示起搏器介导性心动过速(PMT)(图3),立即放置磁铁,可见PMT消失,规律出现AP-VP。完善动态心电图(Holter)检查可见PMT反复出现。予以起搏器程控,可见阵发性心动过速(图4),予以程控心室后心房不应期(PVARP)至500 ms时,心室激动不跟踪逆传P′波。程控后患者心慌症状消失,复查Holter未见PMT再发。

ST段上可见逆向P波
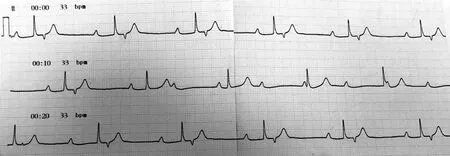
可见间歇性房室传导阻滞,交界性逸搏节律,逆向P波
讨论PMT是双腔起搏器主动持续参与引起的心动过速,包括起搏器参与的折返性心动过速、房性心动过速时的快速频率跟踪以及肌电误感知等,是双腔心脏起搏器临床最重要、最常见的一种合并症,这与双腔起搏器的功能特点相关。PMT可以看做是起源于心室电极所在部位的室性心动过速,其血流动力学影响也类似于室性心动过速[1],所以正确的诊断及治疗PMT至关重要。
该患者入院时心电图虽然图1有明显的“PR间期”,但RR间期规整,结合图2考虑该患者可能就是交界性逸搏节律,P与R波的关系,可能系“巧合”。即P与R波无头。R波后面的逆行P′波为交界性逸搏逆向房室结传导形成,说明房室结传导功能良好。当心室电极起搏激动心室时,心室激动沿房室结逆传,因传导的路径较交界性逸搏逆传的路径长,故起搏的R波后的RP′间期较长,落入了PVARP之外,被心室电极感知,发生了跟踪,于是形成了PMT。
现在起搏器大多默认开启起搏模式转换或PMT自动识别及终止程序,不仅能够自动终止PMT,更能够自动预防PMT[2],自动化给我们临床医生带来了极大的方便,例如该病例程控图中可见自动模式转换(MS)用于终止心动过速。然而该患者动态心电图中仍可见多次PMT出现,并伴有心慌不适表现,而且如果PMT发作频发,会提高心室起搏比例,促进心动过速性心肌病的出现。该患者通过主动干预PVARP,大大减少PMT的发生,但需要注意的是延长PVARP将降低心室最大跟踪频率,对于年纪较大,平时活动较少者更适合。

可见2个不同的RP′间期
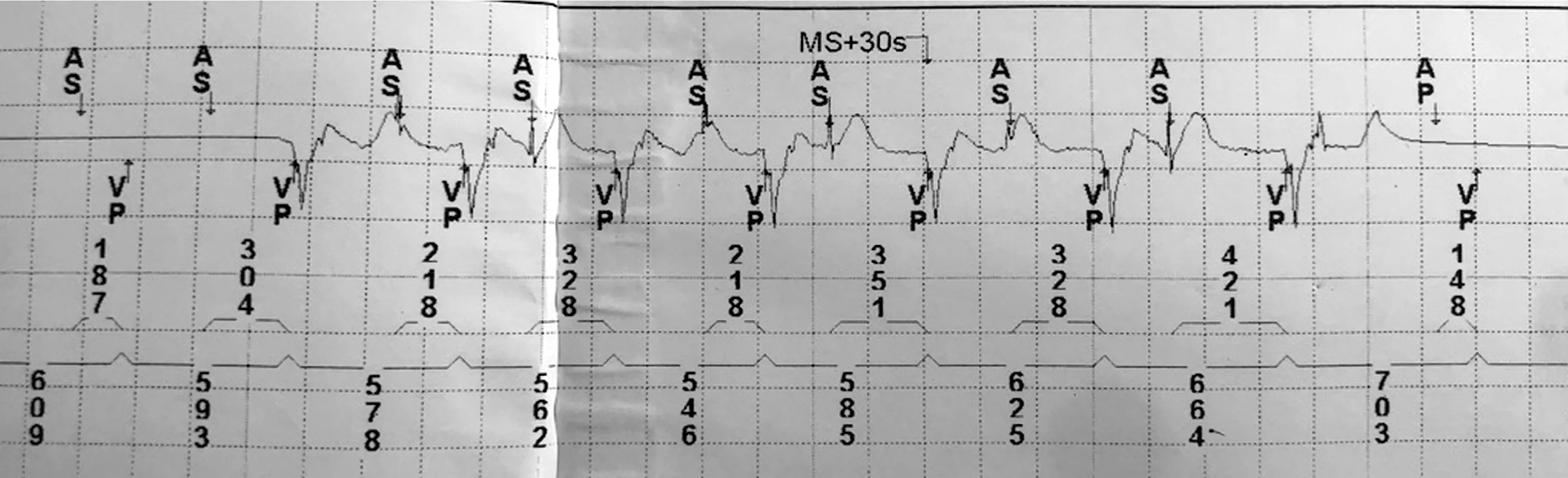
图4 起搏器程控过程中的心内电图
本例提示Ⅲ度房室传导阻滞时,发生交界性逸搏节律伴有逆向P′波时安置起搏器后可能易发生P′波跟踪引起的PMT,可通过程控PVARP终止PMT。
