浙东地区耐多药结核分枝杆菌耐药特性及分子机制研究
2020-03-08石庆新陆如岳於青峰涂茜李蒿蒿蔡莺莺周秋菊周凯王冬莲
石庆新 陆如岳 於青峰 涂茜 李蒿蒿 蔡莺莺 周秋菊 周凯 王冬莲

[摘要] 目的 对浙东地区耐多药结核分枝杆菌(MDR-TB)耐药性及分子机制进行研究,为治疗耐多药结核病提供理论依据。 方法 收集2018年1月~2019年12月浙江东部9家结核病定点医院临床分离的结核分枝杆菌。采用比例法检测异烟肼(INH)、利福平(RIF)、氧氟沙星(OFL)、链霉素(SM)、乙胺丁醇(EMB)、阿米卡星(AK)、对氨基水杨酸(PAS)、卷曲霉素(CM)和丙硫异烟胺(TH)对MDR-TB的耐药性。通过基因芯片方法检测耐多药结核分枝杆菌rpoB、katG、inhA突变位点,PCR扩增OFL耐药的MDR-TB的gyr耐药基因并测序。 结果 耐多药结核分枝杆菌对OFL、SM、EMB、AK、PSA、CM、TH、INH和RIF耐药率分别为38.1%、54.8%、28.6%、11.9%、8.3%、9.5%、13.1%、100.0%和100.0%。耐多药结核分枝杆菌的突变位点为rpoB 511(9例)、rpoB 513(3例)、rpoB 516(3例)、rpoB 526(25例)、rpoB 531(38例)、rpoB 533(2例),KatG 315(71例),inhA-15(4例),KatG 315与inhA-15同时突变(9例)。检测到26株gyrA基因和2株gyrB基因发生突变,突变类型为Thr478Asn、Asn477Thr、Ala90Val、Ser91Pro、Asp94Ala、Asp94His、Asp94Asn和Asp94Gly。 结论 耐多药结核分枝杆菌利福平耐药以rpoB基因531位点突变为主;异烟肼耐药以KatG基因315位点突变为主;MDR-TB对喹诺酮类药物的耐药机制以gyrA基因Ala90Val、Ser91Pro、Asp94Gly突變类型为主。
[关键词] 结核分枝杆菌;耐多药;基因芯片;基因突变
[中图分类号] R52 [文献标识码] A [文章编号] 1673-9701(2020)34-0005-04
[Abstract] Objective To study the drug resistance and molecular mechanism of multi-drug resistant mycobacterium tuberculosis(MDR-TB) in eastern Zhejiang province, and to provide theoretical basis for the treatment of MDR-TB. Methods Mycobacteria tuberculosis that were clinically isolated in 9 designated tuberculosis hospitals in eastern Zhejiang province from January 2018 to December 2019 were collected. The drug resistance of MDR-TB to isoniazid(INH), rifampicin(RIF), ofloxacin(OFL), streptomycin(SM), ethambutanol(EMB), amikacin(AK), para-aminosalicylic acid(PAS), capreomycin(CM) and propyl thionisocyanamine(TH) was detected by the ratio method. The rpoB, katG and inhA mutation sites of MDR-TB were detected by the gene chip method. The gyr resistance gene of OFL-resistant MDR-TB was amplified by PCR and sequenced. Results The drug resistance rates of MDR-TB to OFL, SM, EMB, AK, PSA, CM, TH, INH and RIF were 38.1%, 54.8%, 28.6%, 11.9%, 8.3%, 9.5%, 13.1%, 100.0% and 100.0%, respectively. The mutational sites of MDR-MTB were rpoB 511(9 cases), rpoB 513(3 cases), rpoB 516(3 cases), rpoB 526(25 cases), rpoB 531(38 cases), rpoB 533(2 cases), KatG 315(71 cases), inhA-15(4 cases), KatG 315 and inhA-15 simultaneously(9 cases). Mutations were detected in 26 gyrA genes and 2 gyrB genes, and the mutation types were Thr478Asn, Asn477Thr, Ala90Val, Ser91Pro, Asp94Ala, Asp94His, Asp94Asn and Asp94Gly. Conclusion The major mutation site of genes in MDR-TB resistant to rifampicin is rpoB 531. The major mutation site of genes in MDR-TB resistant to isoniazid is KatG 315. The resistance mechanism of MDRTB to quinolones is mainly gyrA gene Ala90Val, Ser91Pro and Asp94Gly mutations.
[Key words] Mycobacterium tuberculosis; MDR; Gene chip; Genetic mutation
耐多药结核分枝杆菌(Multidrug resistant Mycobacterium tuberculosis,MDR-TB)对异烟肼和利福平同时耐药[1],其对一线药物通常协同耐药,常表现为多重耐药,在临床上耐多药结核分枝杆菌治愈率低。中国是MDR-TB全球流行最严重的国家之一[2]。我国新疆地区MDR-TB患者治疗2年的累积病死率高达45.9%[3]。因此MDR-TB预防和治疗形势非常严峻,已成为我国结核病防控的最大难题。为了解浙东地区MDR-TB耐多药现状,现对2018年和2019年临床分离得到的MDR-TB药物敏感性和分子检测实验结果进行分析,为临床治疗耐多药结核病方案提供参考,现报道如下。
1 材料与方法
1.1 材料
1.1.1 菌株 从2018年1月~2019年12月浙江东部9家结核病定点医院[台州恩泽医疗中心(集团)恩泽医院、温岭市第一人民医院、台州市立医院、台州市第一人民医院、仙居县人民医院、三门县人民医院、临海市第一人民医院、玉环市第一人民医院和天台县人民医院]收集临床分离的1064株结核分枝杆菌。纳入标准:来自以上几家医院的初诊和复诊结核患者首次分离出结核分枝杆菌(剔除重复分离的菌株),其中耐多药结核分枝杆菌84株(7.9%)。
1.1.2 试剂与仪器 固体比例法培养基噻吩-2-羧酸肼(Thiophene-2-carboxylic acid hydrazine,TCH)、对硝基苯甲酸(P-nitrobenzoic acid,PNB)、链霉素(Streptomycin,SM)、利福平(Rifampicin,RFP)、异烟肼(Isoniazid,INH))、乙胺丁醇(Ethambutol,EMB)、阿米卡星(Amikacin,AK)、氧氟沙星(Ofloxacin,OFL)、对氨基水杨酸(P-aminosalicylic acid,PAS)、丙硫异烟胺(Propylthioisonicotinamide,PTO)、卷曲霉素(Capreomycin,CM),均购于珠海贝索生物技术有限公司。液体培养试剂(美国BD公司)、分枝杆菌耐药基因芯片检测试剂(成都博奥生物科技有限公司)。MGIT960结核分枝杆菌培养仪(美国BD公司)、BIO-RAD T100TMPCR扩增仪(美国Bio-Rad公司)、Extratocr 36DNA提取仪、BioMixerTMⅡ芯片杂交和LuxScan-10K/B 微阵列芯片扫描仪(北京博奥生物科技有限公司)。
1.2 方法
1.2.1 设计引物 根据参考文献[4-5]设计引物,gyrA:P1 5'-CCGGATCGAACCGGTTGACAT-3',P2 5'-GGGCT TCGGTGTACCTCAT-3';gyrB:P1 5'-AACACCGAGGT CAAATGGTT-3',P2 5'-CTGAATGCCGTCTTCCTTG TTGT-3'。由生工生物工程(上海)股份有限公司合成。
1.2.2 药敏试验 严格按照《结核病诊断细菌学检验规程》使用液体药敏培养法检测1064株结核分枝杆菌对利福平和异烟肼敏感性。采用比例法对耐多药结核分枝杆菌进行INH、RIF、SM、EMB、AK、OFL、PAS、TH、CM的药敏试验和结果判读。
1.2.3 耐多药基因突变位点的检测 (1)核酸提取:加入80 μL DNA提取液至提取EP管中,再加入20 μL 1.0麦氏浓度的菌悬液,放入核酸提取仪振荡提取10 min,95℃金屬浴5 min,低温12 000 r/min离心1 min。(2)核酸扩增:将每个标本提取的核酸进行3管扩增反应,分别在每管加入1、2、3号扩增试剂18 μL和2 μL的DNA模板。放入PCR仪中扩增。扩增条件:37℃ 10 min;94℃ 10 min、94℃ 30 s、60℃ 30 s、72℃ 40 s进行35个循环;94℃ 30 s、72℃ 60 s进行10个循环;72℃ 420 s。(3)核酸杂交扫描:杂交的混合液95℃ 5 min,冰水浴5 min。吸出 13.5 μL混合液加入杂交芯片样品孔中,置于50℃ BioMixerTMⅡ芯片杂交仪中杂交120 min。杂交结束后,洗涤芯片并甩干,放入LuxScan-10K/B微阵列芯片扫描仪读取结果。(4)扩增产物测序:PCR扩增体系:1 μL上下游引物(10 μmoL/L)、1 μL模板DNA(100 mg/L)、1.5 μL MgCl2(25 mmol/L)、2.5 μL10×ABI Buffer、0.125 μL ABI AmpliTaq(5 U/μL)、2 μL dNTP(2.5 mmol/L)、15.875 μL去离子水,合计共25 μL。扩增条件:90℃预变性5 min;95℃ 30 s、60℃ 30 s、72 ℃ 45 s,进行40个循环;最后72℃延伸10 min。PCR扩增产物纯化后放入ABl3730测序仪进行双向DNA序列测定,使用美国ABl3730自动测序仪采用Sanger测序法对扩增gyrA和gyrB基因片段进行测序。
1.3 统计学方法
采用Excel 2010录入检测数据,通过Backlink转换成Whonet文件,导入Whonet5.6软件采用数值比例法对耐药数据进行分析。
2 结果
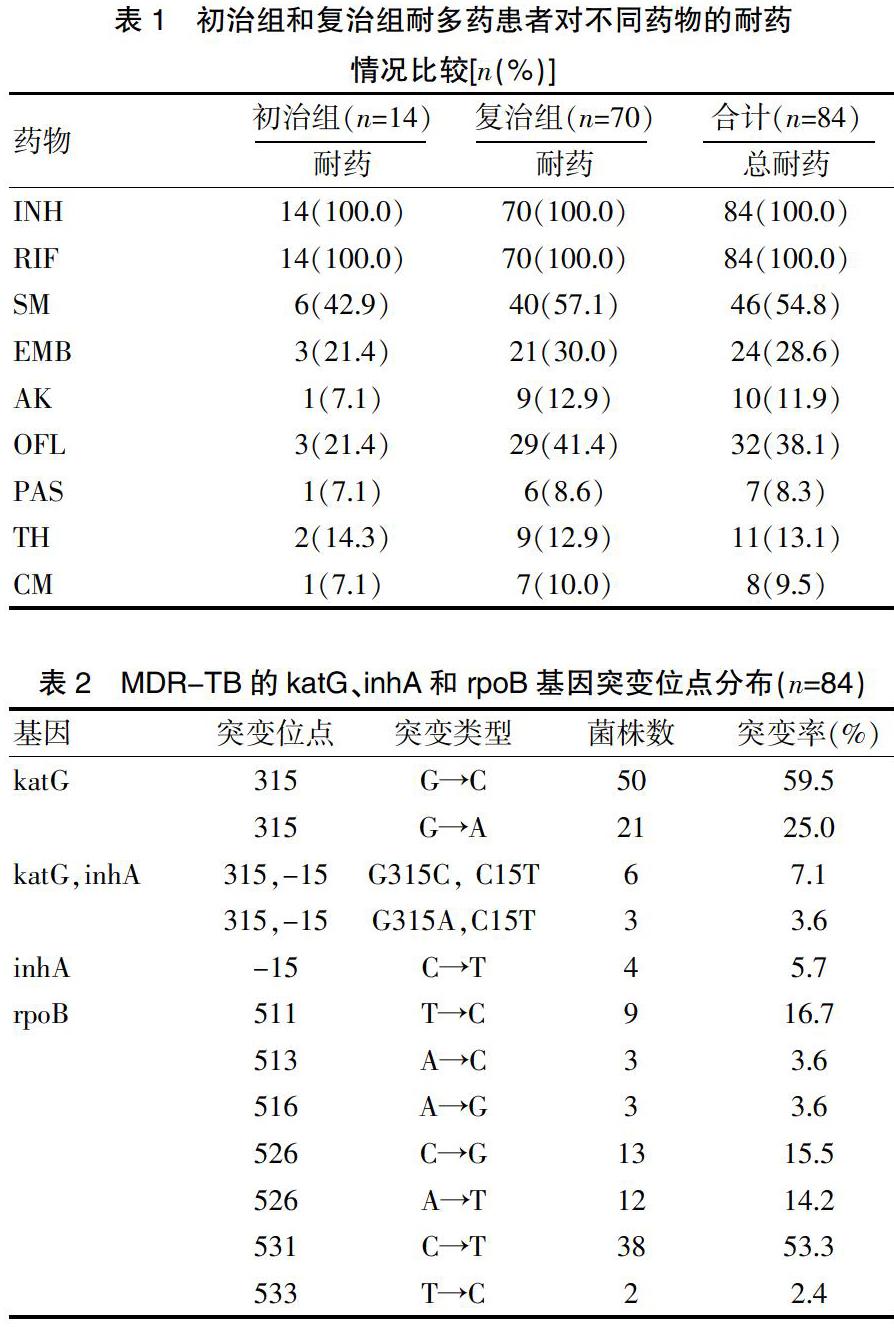
2.1 初治组和复治组耐多药患者对不同药物的耐药情况比较
对1064株结核分枝杆菌进行耐多药筛选,检出84株耐多药结核分枝杆菌,阳性率为7.9%;其中初治耐多药结核分枝杆菌为14株(16.7%),复治耐多药结核分枝杆菌为70株(83.3%)。84株耐多药结核分枝杆菌对OFL的耐药菌株有32株(38.1%)。见表1。
2.2 MDR-TB的katG、inhA和rpoB基因突变位点分布
基因芯片法检测耐多药结核分枝杆菌对INH药物突变位点有3种类型,以katG 315位点为主,对RIF药物常见的突变位点6种类型进行检测,发现rpoB 511、rpoB 513、rpoB 516、rpoB 526、rpoB 531、rpoB 533突变位点均有检出。见表2、封三图1。
2.3 喹诺酮耐药gyr基因突变
对32株OFL耐药的MDR-TB进行gyr基因测序结果,检到28株耐药菌株发生了突变,其突变率为87.5%(28/32),其中gyrA基因Asp94Gly突变8株、Ser91Pro突变7例、Ala90Val突变6例、Asp94His突变2例、Asp94Ala突变2例、Asp94Asn突变1例;发现有2例gyrB基因发生突变,突变率为6.3%。见表3、封三图2。
3 讨论
目前,中国是世界结核病高负担国家,活动性肺结核和耐多药结核病患者例数均排在全球第三位。了解我国结核分枝杆菌耐多药及突变位点的情况,对预防控制我国结核病的流行和传播有非常重要的作用。申秀丽等[6]报道青海省耐多药比例为30.93%,高于2010年全国第五次流行病学调查耐多药比例的6.8%。本研究结果显示,耐多药结核分枝杆菌比例为7.9%,与余旭良等[7]报道的浙江衢州地区的耐多药比例接近。本研究结果显示,浙江省东部地区结核分枝杆菌的耐多药比例接近全国平均水平,低于西部省份。可能由于中国东部沿海地区经济比较发达,新设备和新技术更易推广,可缩短检测时间,临床医生较早可根据检测药敏报告及时调整用药方案,减少耐多药结核分枝杆菌产生;同时人们受到的教育文化程度高,有较好的健康理念,也可减少结核病传播。
RIF耐药菌株的突变位置发生在rpoB81bp耐药决定区(编码密码子507~533位),以531、526、516位点突变为主。本研究检测耐多药结核分枝杆菌对RIF主要突变位点为rpoB 531(53.3%)、526(29.7%)。国内外研究表明,结核分枝杆菌RIF耐药基因位点及突变率在不同地区存在一定的差异性[8-11]。这些位点的突变仅改变了自身氨基酸,使细菌部分结构发生改变,影响药物与细菌结合,并未对自己造成损害。临床检测这些位点的突变,能够快速有效地筛选出RIF耐药的结核分枝杆菌。
本研究在INH耐药菌株中检测到katG和inhA两个基因都发生了突变,产生三种的突变类型katG 315、inhA-15、katG 315和inhA-15两位点同时突变,以katG 315为主要突变类型。与许榕青等[12]研究INH耐药突变类型基本一致;同其他报道[13-14]有明显差异,在这些研究中仅检出一种或两种突变类型。INH对结核分枝杆菌的耐药机制非常复杂,主要与烯酰脂酰载体蛋白还原酶inh A、katG酶、还原型辅酶脱氢酶NADH、烷基氢过氧化物还原酶oxyR、β-酮酰基酰基运载蛋白合成酶kasA和多基因的多位点突变有关[15]。据文献报道[16],约70%INH耐药发生在katG 315的突变位点,315位点的氨基酸发生改变,katG基因编码katG酶活性下降或丧失,结核分枝杆菌产生耐药。inhA基因位点突变约占异烟肼耐药菌株的5%~35%[17]。inhA基因编码产生烯酰脂酰载体蛋白还原酶,编码区-15位点发生突变,异烟肼与NADH酶的复合物的亲合力减弱,仅inhA基因突变会引起异烟肼的低浓度耐药,当katG基因和inhA启动子区同时突变时,结核分枝杆菌对异烟肼耐药性增强,提示两者突变对耐药有协同作用[15]。
氟喹诺酮类抗菌药物是治疗耐多药肺结核核心药物,如果出现耐药将会影响结核病二线药物给药方案。耐多药结核分枝杆菌对喹诺酮耐药分子机制主要是gyr基因中耐药决定区发生突变。本研究對32株OFL耐药的MDRTB进行gyr基因测序,检测到28株(87.5%)耐药菌株发生突变,与Rodwell等[18]报道结果相近。结核分枝杆菌喹诺酮药物gyrA耐药决定区突变位点在88~94位密码子,最常见为94位密码子Asp,可由Ala、His、Asn、Gly和Tyr等5种氨基酸替换Asp[19]。本研究也检测到94位密码子Asp被前四种氨基酸替换。Ala90Val、Ser91Pro和Asp94Gly密码子突变是本地区gyrA主要突变类型。实验还检测到2株耐药菌发生gyrB突变,gyrB突变发生率比gryA低得多,与文献报道一致[20]。相关研究表明,gyrB基因突变使喹诺酮药物耐药基因检出率增加12.5%[21]。故gyrB基因的突变在喹诺酮类药物耐药中不可忽略。
[参考文献]
[1] 周云,刘瑞,杜永国,等. 海南省2014-2016年128株耐多药结核分枝杆菌药敏结果[J].中国热带医学,2018, 18(6):551-554.
[2] 段琼红,陈聪,王坚杰,等. 武汉市耐多药结核分枝杆菌的MIRVNTR分子特征[J]. 中华疾病控制杂志,2017, 21(1):26-29.
[3] 彭孝旺,古丽米娜·阿布力米提,李仁忠,等. 新疆喀什地区46例耐多药肺结核患者的治疗结果及生存状况分析[J]. 中国防痨杂志,2018,40(6):589-592.
[4] 石庆新,杨阳,周铁丽,等. 耐多药结核分枝杆菌对喹诺酮药物的耐药特性及分子机制的研究[J]. 浙江医学,2019,41(6):521-528.
[5] Bablishvili N,Tukvadze N,Shashkina E,et al. Impact of gyrB and eis mutations in improving detection of second-line-drug resistance among mycobacterium tuberculosis isolates from georgia[J]. Antimicrobial Agents and Chemotherapy,2017,61(9):1916-1921.
[6] 申秀丽,蒋明霞,王兆芬,等. 青海省236株结核分枝杆菌耐药现状研究[J]. 中华疾病控制杂志,2017,21(4):353-356.
[7] 余旭良,金菊仙,陆军,等. 2013年-2016年衢州市分枝杆菌菌种鉴定和耐药状况分析[J].中国卫生检验杂志,2017,27(21):3083-3085.
[8] 张桂仙,高丽,谢祺,等. 基因芯片检测技术在结核病诊断中的应用价值[J]. 海南医学,2019,30(2):193-196.
[9] Sun H,Zhang C,Xiang L,et al. Characterization of mutations instreptomycin-resistant mycobacterium tuberculosis isolates in Sichuan,China and the association between Beijing-lineage and dual mutation in gidB[J]. Tuberculosis,2016,96(1):102-106.
[10] 董惠琴,曹亚州. 基因芯片技术在雅安市结核分枝杆菌耐药检测中的应用[J]. 预防医学情报杂志,2020,36(3):314-319.
[11] 向敏. 耐多药结核分枝杆菌中耐利福平表型与基因型的研究[D]. 遵义:遵义医学院,2017.
[12] 许榕青,李丹,林银霞,等. 黄明翔基因芯片技术检测结核分枝杆菌利福平和异烟肼耐药性临床应用评价[J]. 中国人兽共患病学报,2017,33(1):43-49.
[13] 芮冬妹,朱珍,樊燕,等. 基因芯片技术检测结核分枝杆菌对异烟肼耐药性的结果分析及临床价值[J]. 广西医学,2017,39(1):98-100.
[14] Solo ES,Nakajima C,Kaile T,et al. Mutations in rpoB and katG genes and the inhA operon in multidrug-resistant Mycobacterium tuberculosis isolates from Zambia[J].J Glob Antimicrob Resist,2020,22:302-307.
[15] Liu L,Jiang F,Chen L,et al. The impact of combined gene mutations in inhA and ahpC genes on high levels of isoniazid resistance amongst katG non-315 in multidrug-resistant tuberculosis isolates from China[J]. Emerg Microbes Infect,2018,7(1):183-184.
[16] Suthum K, Samosornsuk W,Samosornsuk S. Characterization of katG,inhA,rpoB and pncA in Mycobacterium tuberculosis isolates from MDR-TB risk patients in Thailand[J]. J Infect Dev Ctries,2020,14(3):268-276.
[17] Sandoval R,Monteghirfo M,Salazar O,et al. Resistencia cruzada entre isoniacida y etionamida y su alta correlación con la mutación C-15T en aislamientos de Mycobacterium tuberculosis de Perú[Cross-resistance between isoniazid and ethionamide and its strong association with mutation C-15T in Mycobacterium tuberculosis isolates from Peru][J]. Rev Argent Microbiol,2020,52(1):36-42.
[18] Rodwell TC,Valafar F,Douglas J,et al. Predicting extensively drug-resistant Mycobacteriu-m tuberculosis phenotypes with genetic mutations[J]. J Clin Microbiol,2014,52(3):781-789.
[19] 王志銳,谢彤. 氟喹诺酮耐药与结核分枝杆菌中gyrA和gyrB基因突变的研究进展[J]. 医学综述,2017,23(13):2516-2521.
[20] Chien JY,Chien ST,Chiu WY,et al. Moxifloxacin improves treatment outcomes in patients with ofloxacin-resistant multidrug-resistant tuberculosis[J]. Antimicrobial Agents & Chemotherapy,2016,60(8):4708-4716.
[21] Hameed HMA,Tan Y,Islam MM,et al. Phenotypic and genotypic characterization of levofloxacin-and moxifloxacin-resistant?Mycobacterium tuberculosis clinical isolates in southern China[J]. J Thorac Dis,2019,11(11):4613-4625.
(收稿日期:2020-09-01)
