采用超声多普勒及全自动生化分析仪研究老年糖尿病患者血糖水平与颈动脉斑块的相关性
2020-02-25边艳菊沈阳市第一人民医院辽宁沈阳110044
边艳菊 沈阳市第一人民医院 (辽宁 沈阳 110044)
内容提要:目的:采用超声多普勒及全自动生化分析仪研究和探讨老年糖尿病患者血糖水平与颈动脉斑块的相关性。方法:以本院住院治疗的160例糖尿病患者为研究对象,按照患者是否存在颈动脉斑块分为无斑块组(19例)和有斑块组(141例),有斑块组患者中,按照斑块的等级不同分成Ⅰ级组、Ⅱ级组和Ⅲ级组。将160例患者再次按照糖化血红蛋白的控制情况分为控制良好组(糖化血红蛋白≤6.5%)和控制不良组(糖化血红蛋白>6.5%)。通过测定患者的颈动脉斑块、血糖、糖化血红蛋白等指标,比较分析患者血糖水平与颈动脉斑块的相关性。结果:有斑块组患者的糖化血红蛋白、空腹血糖和餐后2h血糖的指标明显高于无斑块组患者,有斑块组患者中,斑块Ⅱ级组和斑块Ⅲ级组的糖化血红蛋白、空腹血糖和餐后2h血糖的指标明显高于斑块Ⅰ级组;糖化血红蛋白控制良好组中,无斑块组患者18例,斑块Ⅰ级患者24例,斑块Ⅱ级患者8例,斑块Ⅲ级患者11例;糖化血红蛋白控制不良组中无斑块组患者1例,斑块Ⅰ级组患者2例;斑块Ⅱ级患者27例,斑块Ⅲ级患者69例,患者颈动脉斑块与糖化血红蛋白水平、空腹血糖和餐后2h血糖水平呈正相关。结论:老年糖尿病患者血糖水平、糖化血红蛋白水平与颈动脉斑块呈正比,颈动脉斑块的严重程度可以通过糖化血红蛋白水平进行调节。
随着生活水平的不断提高和老年人口的增加,糖尿病的临床诊断率逐年提升,研究表明,糖尿病患者形成颈动脉斑块的概率明显高于非糖尿病患者,这是因为糖尿病的并发症之一为微血管病变,在治疗过程中控制血糖和糖化血红蛋白水平可有效防止微血管病变的发生[1-3]。本文对本院住院治疗的160例糖尿病患者的情况进行策略分析,并深入研究和探讨老年糖尿病患者血糖水平与颈动脉斑块的相关性,报告如下。
1.资料与方法
1.1 临床资料
收集本院自2018年7月~2019年1月住院治疗的160例糖尿病患者为研究对象,按照患者是否存在颈动脉斑块分为无斑块组和有斑块组,其中,无斑块组19例,男8例,女11例,平均年龄(72.7±1.2)岁,有斑块组141例,按照斑块的等级不同分成Ⅰ级组26例、平均年龄(73.4±1.8)岁,Ⅱ级组35例、平均年龄(73.6±1.9)岁,Ⅲ级组80例、平均年龄(73.9±1.4)岁。运用整理和分析统计学手段,将患者的性别、年龄等一般资料进行分析对比,不存在统计学差异(P>0.05)。
1.2 方法
测定颈动脉斑块采用彩色多普勒超声,测定内容包括斑块的大小、位置和数目等,斑块Ⅰ级组患者为单侧颈动脉斑块≤0.2cm,斑块Ⅱ级组患者为单侧颈动脉斑块>0.2cm,斑块Ⅲ级组患者为双侧颈动脉斑块>0.2cm[4]。
测定血糖采用全自动生化分析仪,测定糖化血红蛋白采用多功能全定量特种蛋白金标检测仪,方法为在清晨空腹和餐后2h采集静脉血,对血糖和糖化血红蛋白进行测定。
1.3 统计学分析
取SPSS19.0软件行数据处理分析,采用±s表示计量资料,采用t检验,P<0.05表示存在统计学意义。
2.结果
2.1 两组糖化血红蛋白、空腹血糖和餐后2h血糖比较
有斑块组患者中的糖化血红蛋白、空腹血糖和餐后2h 血 糖 分 别: 斑 块Ⅰ级 组(5.86±0.23)%、(5.96±0.11)mmol/L、(10.57±0.73)mmol/L;斑块Ⅱ级组(6.97±0.15)%、(6.90±0.16)mmol/L、(12.94±0.63)mmol/L;斑块Ⅲ级组为(7.43±0.17)%、(7.02±0.24)mmol/L、(14.77±0.91)mmol/L,斑块Ⅰ级组糖化血红蛋白、空腹血糖和餐后2h血糖明显低于斑块Ⅱ级组和斑块Ⅲ级组,患者的差异具有统计学意义(P<0.05)。见表1。
2.2 颈动脉斑块的不同等级与糖化血红蛋白水平控制情况的关系
糖化血红蛋白控制良好组中,无斑块组患者18例,斑块Ⅰ级组患者24例;斑块Ⅱ级患者8例,斑块Ⅲ级患者11例;糖化血红蛋白控制不良组中无斑块组患者1例,斑块Ⅰ级组患者2例;斑块Ⅱ级患者27例,斑块Ⅲ级患者69例,差异具有统计学意义(P<0.05)。见表1。
表1.糖化血红蛋白、空腹血糖、餐后2h血糖指标和糖化血红蛋白控制良好组及不良组患者数量的比较(±s)
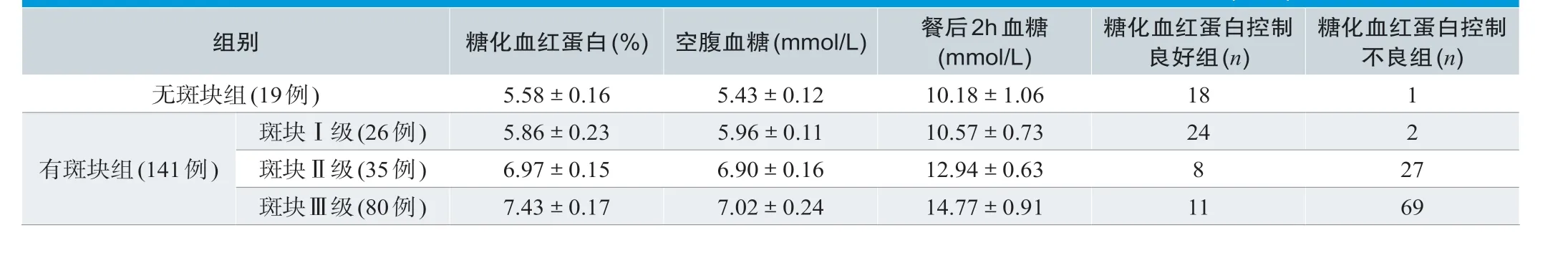
表1.糖化血红蛋白、空腹血糖、餐后2h血糖指标和糖化血红蛋白控制良好组及不良组患者数量的比较(±s)
糖化血红蛋白控制不良组(n)无斑块组(19例) 5.58±0.16 5.43±0.12 10.18±1.06 18 1组别 糖化血红蛋白(%) 空腹血糖(mmol/L) 餐后2h血糖(mmol/L)糖化血红蛋白控制良好组(n)斑块Ⅰ级(26例) 5.86±0.23 5.96±0.11 10.57±0.73 24 2斑块Ⅱ级(35例) 6.97±0.15 6.90±0.16 12.94±0.63 8 27斑块Ⅲ级(80例) 7.43±0.17 7.02±0.24 14.77±0.91 11 69有斑块组(141例)
3.讨论
糖尿病患者的空腹血糖水平与血管的并发症有密切的关系[5]。颈动脉斑块厚度与空腹血糖水平、餐后2h血糖水平和糖化血红蛋白水平成正比,颈动脉斑块厚度会随着患者的空腹血糖水平、餐后2h血糖水平和糖化血红蛋白水平的增加而增加,空腹血糖水平、餐后2h血糖水平和糖化血红蛋白水平为颈动脉斑块的独立危险因素[6,7]。本研究结果证实了这一点,通过对在本院住院治疗的160例糖尿病患者进行分组研究发现,患者颈动脉斑块与年龄、糖化血红蛋白水平、空腹血糖和餐后2h血糖水平呈正比,并且颈动脉斑块的严重程度可以通过糖化血红蛋白水平进行调节。
综上所述,老年糖尿病患者血糖水平与颈动脉斑块呈正相关,且糖化血红蛋白的合理控制可有效改善颈动脉斑块的严重程度。
