多重耐药鲍曼不动杆菌血流感染的危险因素和预后分析
2020-02-14宋贵波邵天波
卯 建, 单 斌, 宋贵波, 邵天波
鲍曼不动杆菌广泛存在于自然界和医院环境中,是人类皮肤、呼吸道、生殖道的定植菌群,是一种条件致病菌,可引起各种感染和医院感染[1]。目前国内外关于鲍曼不动杆菌血流感染的报道较多。多重耐药(MDR)鲍曼不动杆菌所致血流感染在治疗上更为困难,可导致患者住院时间延长,医疗费用增加,并与患者预后相关,更重要的是MDR鲍曼不动杆菌血流感染与患者病死率是否有关仍存在争议[2-3]。已成为医院感染面临的棘手问题。本研究回顾性分析昆明医科大学第一附属医院2013年1月-2018年12月鲍曼不动杆菌血流感染患者的临床资料,探讨MDR鲍曼不动杆菌血流感染的危险因素、耐药情况以及对患者的预后影响,为临床诊治提供科学依据。
1 材料与方法
1.1 研究对象
我院2013年1月-2018年12月住院诊断为鲍曼不动杆菌血流感染(医院获得性)患者142例。其中MDR鲍曼不动杆菌血流感染患者111例作为观察组(MDR组),非MDR(NMDR)鲍曼不动杆菌血流感染患者31例作为对照组(NMDR组);按患者预后将81例预后不良作为观察组,61例好转作为对照组。排除标准:重复菌株(仅纳入首次分离菌株)、住院时间≤48 h、资料不全 者。
1.2 方法
1.2.1 诊断标准 鲍曼不动杆菌血流感染:患者入院48 h后出现明显的全身炎性反应综合征(SIRS),同时1次或多次血培养中分离出鲍曼不动杆菌,即可诊断为医院感染鲍曼不动杆菌血流感染[4]。
1.2.2 临床资料 通过医院病案检索系统查询所有患者的临床资料,包括年龄、性别、住院时间、基础疾病、侵袭性操作、医院事件、感染部位、预后、体温和其他实验室检查;通过Lis检验系统查询药敏结果,判断是否为MDR。
1.2.3 相关定义
1.2.3.1 基础疾病 包括糖尿病、高血压、呼吸衰竭、肾功能不全、心功能不全、肿瘤、血液病、胰腺炎等。
1.2.3.2 MDR鲍曼不动杆菌 是指对临床常用的5 类抗菌药物中至少3类(主要指抗假单胞菌的头孢菌素和碳青霉烯类、含有β内酰胺酶抑制剂的复合制剂、氟喹诺酮类以及氨基糖苷类)耐药[5]。
1.2.3.3 医院事件 包括住院急诊、外院转入、入住ICU、初始抗感染治疗不当。
1.2.3.4 院内死亡 患者在住院期间任何原因的死 亡。
1.2.3.5 预后不良 院内死亡和由于宗教风俗或经济原因等,部分患者在病情恶化治疗无望时会选择放弃治疗、自动出院。
1.2.3.6 初始抗感染治疗不当 患者在血培养药敏结果出来之前使用的药物为非敏感药物。
1.2.4 菌株鉴定及药敏试验 菌株的鉴定和药敏试验采用法国生物梅里埃公司VITEK-2鉴定仪,专用琼脂平皿采购于郑州安图生物公司,药敏纸片采购于英国OXOID公司。质控菌株为金黄色葡萄球菌ATCC 25923、ATCC 29213,腐生葡萄球菌ATCC BAA750,铅黄肠球菌ATCC 700327,大肠埃希菌ATCC 25922,铜绿假单胞菌ATCC 27853。药敏试验判读参照CLSI 2013—2018年标准,替加环素的判断参照美国食品和药品监督管理局(FDA)文件标准。
1.2.5 统计学方法 药敏试验统计结果采用WHONET软件;其他数据资料采用SPSS 22.0软件分析。患者计数资料采用χ2检验,年龄比较采用两样本均数t检验,住院时间组间比较采用非参数秩和检验,住院时间采用中位数(四分位数)[M(P25,P75)]进行描述,多因素分析用logistic回归(α入=0.05,α出=0.10),P<0.05为差异有统计学意义。
2 结果
2.1 基本情况
142例患者,体温≥38℃ 88例(62.0%)。MDR组年龄(55.1±19.2)岁,NMDR组年龄(53.9±27.7)岁;基础疾病中以呼吸衰竭(66.2%)、心功能不全(54.2%)和高血压(38.0%)最常见。初始抗感染治疗不当76例(53.5%);院内死亡49例(34.5%),预后不良81例(57.0%),好转61例(43.0%);MDR组和NMDR组患者性别、年龄差异无统计学意义(P>0.05)。见表1。
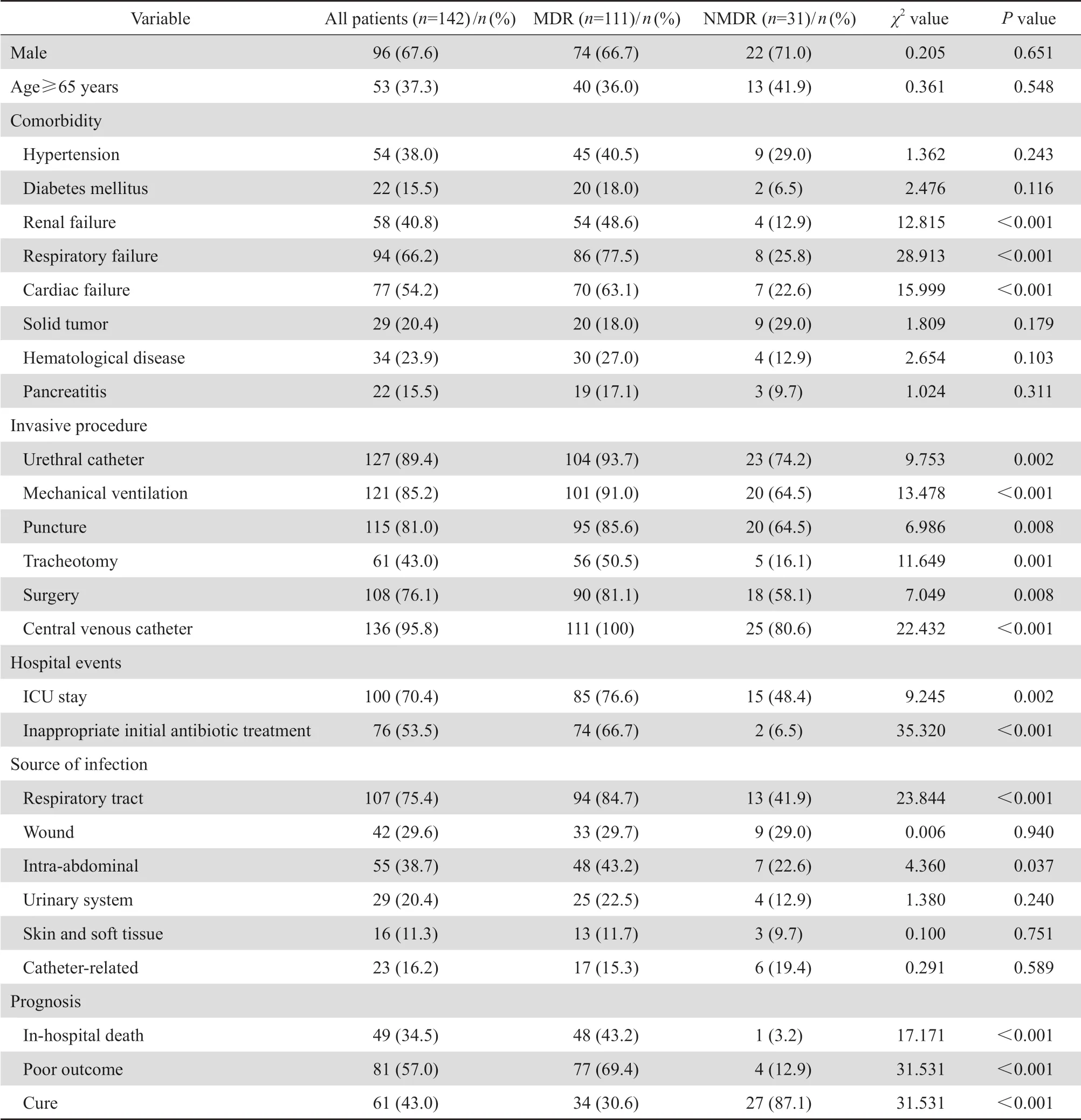
表1 MDR 鲍曼不动杆菌血流感染的单因素分析Table 1 Univariate analysis of the risk factors for multi-drug resistant A. baumannii bloodstream infection
2.2 实验室检查结果
142 例患者中,白细胞升高(>10×109/ L) 101 例(71.1%),白细胞正常[(4~10)×109/ L] 34 例(23.9%),白细胞降低(<4 ×109/ L)7 例(4.9%);CRP 升高(>10 mg/L)118 例(83.1%),CRP 正常(≤10 mg/L)24 例(16.9%);PCT 升高(>0.5 μg/ L)75 例(52.8%),PCT 正常(≤0.5 μg/L)67 例(47.2%)。
2.3 MDR组与NMDR组住院时间比较
MDR组与NMDR组总住院时间比较[M(P25,P75)],MDR组27(15,45)d,NMDR组26(14,43)d,差异无统计学意义(P>0.05)。
2.4 MDR鲍曼不动杆菌血流感染的危险因素分析
2.4.1 单因素分析 单因素分析结果显示,MDR组单因素包括:肾功能不全、呼吸衰竭、心功能衰竭、使用导尿管、机械通气、穿刺、气管切开、手术、留置管、入住ICU、初始抗感染治疗不当、肺部感染、腹腔感染,差异均有统计学意义(P<0.05),见表1。
2.4.2 多因素logistic回归分析 将单因素分析有统计学意义的变量进行logistic多因素回归分析,结果显示呼吸衰竭、初始抗感染治疗不当是MDR鲍曼不动杆菌血流感染的独立危险因素,差异有统计学意义(P<0.05)。见表2。

表2 MDR 鲍曼不动杆菌血流感染患者多因素logistic 分析Table 2 Multivariate logistic regression analysis of the risk factors for multidrug-resistant A. baumannii bloodstream infection
2.5 NMDR组和MDR组药敏结果
142株鲍曼不动杆菌,除替加环素外,对大多数抗菌药物均具有较高的耐药率,MDR组耐药率高于NMDR组,两组间耐药率比较差异均有统计学意义(P<0.05)。见表3。
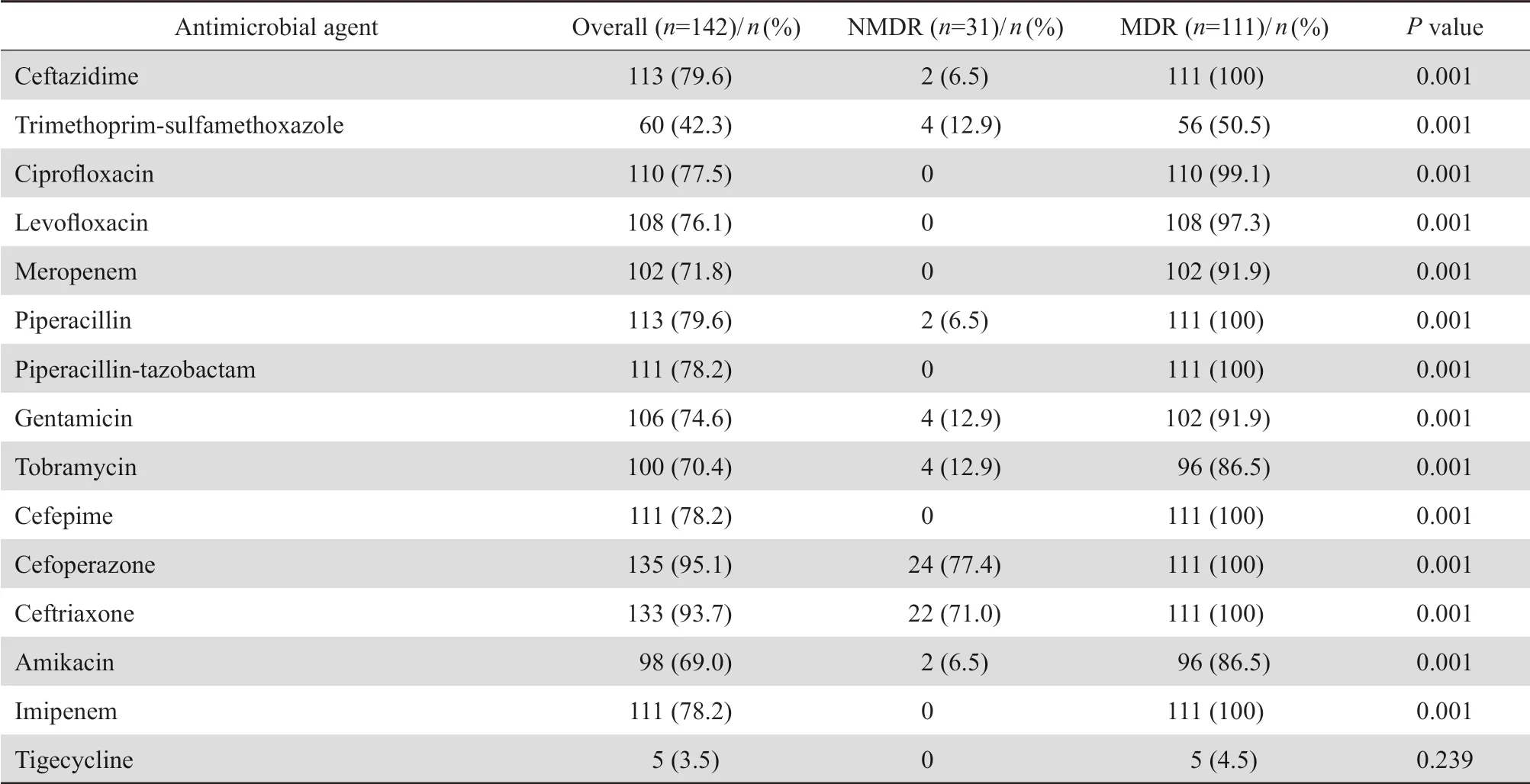
表3 NMDR 和MDR 鲍曼不动杆菌对抗菌药物的耐药比较Table 3 Antibiotic resistance profi le of NMDR versus MDR A. baumannii
2.6 影响鲍曼不动杆菌血流感染预后的危险因素分析
2.6.1 预后不良的单因素分析 以预后不良为结局变量进行单因素分析,结果显示肾功能不全、呼吸衰竭、心功能衰竭、使用导尿管、机械通气、气管切开、留置管、入住ICU、初始抗感染治疗不当、肺部感染、MDR是预后不良的相关危险因素,差异有统计学意义(P<0.05)。见表4。
2.6.2 好转组与预后不良组住院时间比较 好转组与预后不良组总住院时间比较,好转组34(18,59)d,预后不良组23(13,37)d,差异有统计学意义(P<0.05)。
2.6.3 多因素logistic回归分析 将单因素分析有统计学意义的变量(P<0.05)再进行logistic多因素回归分析,结果显示呼吸衰竭、使用导尿管、初始抗感染治疗不当、肺部感染是影响鲍曼不动杆菌血流感染预后的独立危险因素,差异有统计学意义(P<0.05)。见表5。
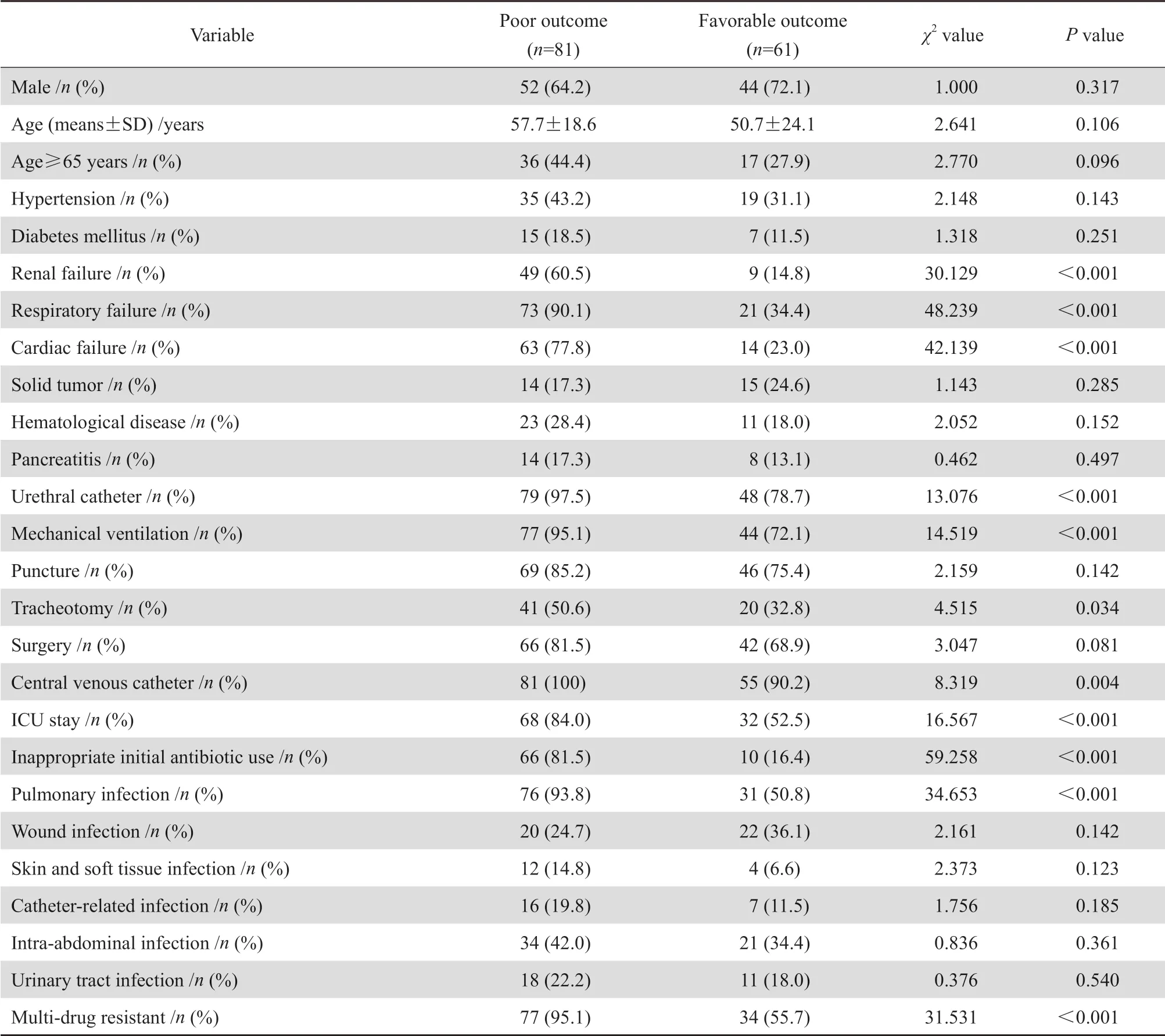
表4 鲍曼不动杆菌血流感染预后不良的单因素分析Table 4 Univariate analysis of poor outcome in patients with A. baumannii bloodstream infection

表5 鲍曼不动杆菌血流感染预后不良的多因素分析Table 5 Multivariate logistic regression analysis of poor outcome in patients with A. baumannii bloodstream infection
3 讨论
鲍曼不动杆菌是医院获得感染的重要条件致病菌,在医院环境中广泛存在,生存力强,在环境中存活可达数月,容易引起医院交叉传播,甚至暴发流行,血流感染病死率高达58.24%~79.8%[6-7],被称之为“革兰阴性耐甲氧西林金黄色葡萄球菌”[8]。随着抗菌药物的不合理使用,MDR鲍曼不动杆菌呈现广泛蔓延的趋势,血流感染泛耐药鲍曼不动杆菌的比例亦有增高趋势。本研究中血流感染鲍曼不动杆菌病死率为34.5%,预后不良率57.0%;MDR组病死率为43.2%,NMDR组为3.2%,差异有统计学意义(P<0.05);MDR组预后不良率69.4%,NMDR组12.9%,差异有统计学意义(P<0.05);与张岩岩等[9]、黄文治等[10]报道相似;由此可见MDR较NMDR鲍曼不动杆菌血流感染预后差,应采取有效防控措施,防止MDR鲍曼不动杆菌在医院内传播。
本研究中MDR组对常用抗菌药物的耐药率高于NMDR组。142株鲍曼不动杆菌对阿米卡星和甲氧苄啶-磺胺甲唑的耐药率为69.0%和42.3%,对亚胺培南和美罗培南的耐药率为78.2%和71.8%,均高于2016年CHINET细菌耐药监测数据68.6%和71.4%[11]。可能与同期NMDR鲍曼不动杆菌患者病例数较少有关,有待进一步扩大样本研究证实。除对替加环素的耐药率为3.5%外,对大多数抗菌药物均具有较高的耐药率。
本研究中鲍曼不动杆菌血流感染ICU患者70.4%(100/142),与国内李文青等[12]、张岩岩等[9]报道相似。MDR鲍曼不动杆菌血流感染ICU患者76.6%(85/111),NMDR鲍曼不动杆菌血流感染ICU患者48.4%(15/31),两组比较差异有统计学意义(P<0.05);患者至少有一项侵袭性操作和一种基础疾病。ICU患者多使用高效广谱抗菌药物,不仅改变了口咽部、消化道等处的定植菌,同时也可能削弱宿主对感染的免疫反应;加之患者病情危重、长期卧床、合并多种严重的基础疾病,免疫功能低下,存在多种侵袭性操作,机体正常免疫屏障的破坏进一步增加了血流感染的机会,使定植于呼吸道、导管等处MDR鲍曼不动杆菌播散,直接危及到患者的生命[13]。为了防止MDR鲍曼不动杆菌在医院内传播,临床应加强抗菌药物的规范、合理应用;对于重点科室ICU应加强医务人员和保洁人员等手卫生的监管;做好环境和医疗器械等消毒效果的监测,特别是水池、保洁毛巾、拖把等物品的消毒和监测,有效切断传染源,做好医院感染的防控工作,控制外源性感染的交叉传播和暴发流行。
本研究发现MDR鲍曼不动杆菌血流感染的危险因素包括:肾功能不全、呼吸衰竭、心功能衰竭、侵袭性操作(导尿管、机械通气、穿刺、气管切开、手术、留置管)、入住ICU、初始抗感染治疗不当、肺部感染、腹腔感染,差异均有统计学意义(P<0.05)。但侵袭性操作、入住ICU不是MDR鲍曼不动杆菌血流感染的独立危险因素,与张岩岩等[9]、黄文治等[10]报道有差异,可能因为对照组中也有相当一部分患者接受了侵袭性操作且同时入住ICU,以及同一患者可能接受不止一项侵袭性操作,这些因素之间存在交互作用,导致最终未能进入回归方程。以预后不良为结局变量进行单因素分析,结果显示肾功能不全、呼吸衰竭、心功能衰竭、使用导尿管、机械通气、气管切开、留置管、入住ICU、初始抗感染治疗不当、肺部感染、MDR等是预后不良的相关危险因素;多因素回归分析结果显示呼吸衰竭、使用导尿管、初始抗感染治疗不当、肺部感染是影响鲍曼不动杆菌血流感染预后的独立危险因素,差异有统计学意义(P<0.05)。本研究多因素回归分析结果显示MDR鲍曼不动杆菌不是影响鲍曼不动杆菌血流感染预后的独立危险因素,差异无统计学意义,与张岩岩等[9]报道有差异。剔除初始抗感染治疗不当这一因素后,其他单因素再行多因素回归分析发现MDR鲍曼不动杆菌是影响该菌血流感染预后的独立危险因素,可能为混杂因素相互影响所致,有待进一步研究证实。由于本研究是回顾性研究,无多中心合作,同期NMDR鲍曼不动杆菌血流感染对照组样本数较少,结果可能有一定局限性。
综上所述,鲍曼不动杆菌血流感染具有较高的耐药率、病死率。鲍曼不动杆菌对常用抗菌药物呈现MDR,呼吸衰竭、初始抗感染治疗不当是MDR鲍曼不动杆菌血流感染的独立危险因素,差异有统计学意义(P<0.05)。呼吸衰竭、使用导尿管、初始抗感染治疗不当、肺部感染是影响鲍曼不动杆菌血流感染预后的独立危险因素;呼吸衰竭、初始抗感染治疗不当无论在MDR鲍曼不动杆菌血流感染还是预后中均是独立危险因素,因此临床应加强基础疾病的治疗;根据细菌药敏结果规范、合理用药,减少MDR鲍曼不动杆菌的产生,降低患者死亡的风险。
