稳定期慢性阻塞性肺疾病患者的气道阻力与运动相关呼吸困难肺功能参数的关系
2020-02-10陈宇清王铭杰张海李锋朱东吕成坚陈萍
陈宇清 王铭杰 张海 李锋 朱东 吕成坚 陈萍
1上海交通大学附属胸科医院呼吸内科200030;2上海交通大学附属第一人民医院呼吸内科200080
COPD是一种结构破坏性的慢性肺部疾病,其最重要特征是不完全可逆的呼出气流受限(expiratory airflow limitation,EFL),且呈进行性发展,导致呼气末残留在肺内的气体容积不断增加,残气量逐渐增高,深吸气量(inspiratory capacity,IC)则逐渐降低,从而出现活动后呼吸困难症状加重、运动耐力降低等临床症状[1]。小气道病变与黏液过度分泌也是COPD的典型特征,持续的慢性气道炎症可引起小气道狭窄及肺实质结构破坏,导致呼气相气道趋于关闭。有研究发现小气道狭窄和功能丧失在COPD患者出现肺气肿之前就已发生,而且可能是其外周气道阻力(airway resistance,Raw)显著增高的重要原因[2]。目前评估COPD严重程度主要是以肺功能测试中的某些参数作为依据,通过观察肺容积和呼吸流量的变化评估气流受限的严重程度,同时间接反映Raw的高低。Raw是反映气道阻塞程度的重要肺功能参数,是气道内单位气体流量所产生的压力差,通常用(气道口腔压-肺泡压)/流量来计算。COPD患者随着气道结构破坏的加重,Raw也随之增高。支气管舒张药物的治疗则可降低Raw,减轻肺过度充气及改善肺通气功能[3]。本研究观察稳定期COPD患者的各项Raw参数的变化特点以及与运动相关呼吸困难的关系,现报道如下。
1 对象与方法
1.1 研究对象 2017年12月至2019年3月上海交通大学附属胸科医院和第一人民医院健康体检门诊及呼吸内科门诊的健康成年人和COPD患者共222例(年 龄>40岁),其 中180例 为 稳 定 期COPD患者,诊断符合慢性阻塞性肺疾病全球倡议(GOLD 2017版)制订的诊断标准[1,4],本研究经上海市胸科医院医学伦理委员会批准[KS(Y)1854],所有受试者均签署知情同意书。所有COPD患者在接受肺功能测试前至少4周处于临床稳定期,测试前8 h未应用吸入型短效β2受体激动剂和抗胆碱能药物。在吸入沙丁胺醇400μg(商品名:万托林)20 min后肺功能测试中第1秒用力呼气容积/用力肺活量(forced expiratory volume in one second/forced vital capacity,FEV1/FVC)<70%,第1秒用力呼气容积占预计值百分比(forced expiratory volume in one second as a percentage of expected value,FEV1%pred)改善率<12%(绝对值<200 ml)。但当患者存在以下疾病诊断时应给予排除,包括哮喘、过敏性肺泡炎、合并支气管肿瘤、支气管内膜结核、支气管真菌感染、未经良好控制的心力衰竭和/或导致血流动力学恶化的心律失常、近一周曾患急性下呼吸道感染等。
1.2 仪器与方法
1.2.1 测定仪器 采用德国Jaeger Masterscreen Body体容积描记仪系统,每天上午测试前标准化容积/流量,所测数据校正为体温与大气压力、水蒸气饱和状态。
1.2.2 测试方法 参考中华医学会呼吸病学分会制订的标准测试。受试者赤足测身高,轻服量称体质量,并计算体质量指数(body mass index,BMI)。随后取端坐位,上鼻夹,含口器,颏略上扬,头部保持自然水平,用双掌腹或手指并拢指腹按压面颊部,避免颊部振动;避免过紧的胸带、腰带和衣服等。受试者至少测试3次,最佳二次间误差<5%,且保持流量-容积曲线无异常。容积-时间曲线描记提示呼气相出现平台,取其最佳值作为统计用数据[5]。
1.2.3 肺功能测试 常规肺功能测试指标包括肺容积[IC、残气量(residual volume,RV)和肺总量(total lung capacity,TLC)等]、通气功能(FEV1、FVC、FEV1/FVC)、用力呼气流量-容积曲线(maximal expiratory flow-volume curve,MEFV)和最大通气量(maximal voluntary ventilation,MVV)等。Raw测试时受试者先平静呼吸≥4个周期,计算出功能残气位(functional residual capacity,FRC);随后采用浅快呼吸法,保持呼吸频率≥60次/min,潮气量约500 ml,选取其中4~5个重复性好的呼吸环,以0.5 L/s的流量作为检测Raw的标准点,计算Raw各参数,包括总气道阻力(total airway resistance,Rtot)、有效气道阻力(effective airway resistance,Reff)、吸气阻力(inspiratory airway resistance,Rinsp)和呼气阻力(expiratory airway resistance,Rexp)[6-7]。
1.3 呼吸困难症状评估 采用改良版英国医学研究委员会呼吸困难量表(modified British medical research council dyspnea scale,m MRC)[8]。
1.4 统计学分析 统计软件使用SPSS 19.0软件包(SPSS 19.0 for windows,Chicago,USA)。等级分组资料采用秩和检验。所有定量数据以表示,采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 各组COPD患者及健康对照组的一般情况根据肺通气功能测试结果,180例稳定期COPD患者中临床分级为Ⅰ级30例、Ⅱ级55例、Ⅲ级53例和Ⅳ级42例。健康对照组与Ⅰ级COPD患者的年龄略低于中重度COPD患者,入选的Ⅱ~Ⅳ各级COPD患者其年龄差异无统计学意义(F=0.95,P=0.388 9)。所有COPD患者与健康对照组的BMI差异无统计学意义,Ⅱ级以上COPD患者的m MRC评分出现显著增高(表1)。
2.2 各组COPD患者及健康对照组的肺通气功能与健康对照组相比,Ⅱ级以上的COPD患者FEV1/FVC和FEV1%pred显著降低,且不同组患者间差异有统计学意义(P<0.01)。Ⅰ级患者的FEF50%pred较健康对照组显著减低,Ⅳ级组患者的FEF50%pred仅为(9.12±2.79)%(P<0.01)(表2)。Ⅱ级以上COPD患者其m MRC评分逐渐增高,RV/TLC超过45%;Ⅳ级COPD患者的RV/TLC超过55%(表2)。Ⅲ~Ⅳ级COPD患者的IC%pred<80%;55例Ⅱ级COPD患者中仅有1例患者的吸气分数IC/TLC≤25%(1.9%),而53例Ⅲ级COPD患者中IC/TLC≤25%者为7例(13.2%),Ⅳ级COPD患者中达到14例(33.3%),各组比较差异有统计学意义(χ2=5.511 9,P=0.018 9)。
2.3 各组COPD患者及健康对照组的Raw相关参数 健康对照组的Rtot和Reff均为3 cm H2O·L-1·s-1,Rexp略高于Rinsp(P<0.05)。Ⅱ级以上COPD患者的Raw出现明显增高,Rtot-eff也逐渐增大(P<0.05)。随着气流受限的加重,Rexp的增高幅度较Rinsp更加显著,Ⅳ级患者的Rexp接近20 cm H2O·L-1·s-1,Rinsp仅为(7.44±2.38)cm H2O·L-1·s-1(P<0.05)。
3 讨论
支气管是一种半刚性的管道系统,它能被部分扩张或压窄,支气管有自发性回缩的倾向,但能被周围有弹性的肺组织牵扯而保持开放。正常呼吸时这两种作用相反的力处于平衡状态,当呼吸状态发生变化可引起相应的气管内径的轻度变化,因而引起呼吸阻力的变化。Raw是与气管内径相关的函数,测定方法包括体积描记仪法和强迫振荡法等。利用体积描记仪测定Raw时多采用浅快呼吸法,即受检者采用快速浅表的呼吸方式,气体被快速的吸入呼出,当呼吸频率达到2~2.5 Hz时,短暂阻断气流并计算呼气与吸气流量均在0.5 L/s区间内的Raw值,即为呼气与吸气的平均阻力值。但浅快呼吸方式本身不符合正常呼吸生理条件,测定过程中部分受检者不能很好地掌握要领,特别是在阻断气流时,易出现原有呼吸节奏被扰乱或停止,导致测试失败;或呼吸节律不够浅快、呼吸幅度不均匀,引起流量和容量发生变化而影响Raw的精确度[7]。Topalovic等[9]对157名健康白种人(平均年龄53岁)进行Raw测定,其平均值为2.45 cm H2O·L-1·s-1。但也有研究显示COPD患者(≥60岁)的Raw可高达约20 cm H2O·L-1·s-1[10]。在本研究中,入选的COPD患者与健康体检者的平均年龄均在60岁左右,能较好地掌握测试要求,通过浅快呼吸法测定发现健康对照组的Rtot和Reff均约为3.0 cm H2O·L-1·s-1,COPD患者则随着气流阻塞的加重,Rtot和Reff均出现增高,Ⅳ级COPD患者的Rtot和Reff分别为(15.69±5.50)cm H2O·L-1·s-1和(11.13±3.17)cm H2O·L-1·s-1,Rtot明显高于Reff(P<0.01)。Mahut等[11]对108例稳定期COPD患者进行肺功能测试,结果也发现Rtot略高于Reff[分别为(4.90±2.24)cm H2O·L-1·s-1和(4.29±1.94)cm H2O·L-1·s-1]。Reff是通过计算呼吸功和流量-容积曲线的面积所得到的一项参数,反映了整个呼吸周期内的呼吸功能状态(包括呼吸气流的可变性及流量-容积曲线中的线性区域偏差)。与Rtot相比,Reff更多反映近端大气道的阻力情况[7]。在本研究中,我们发现Rtot-eff随着COPD患者病情而逐渐增大,这也反映出外周气道的黏性阻力增高是加重气流阻塞的重要因素。
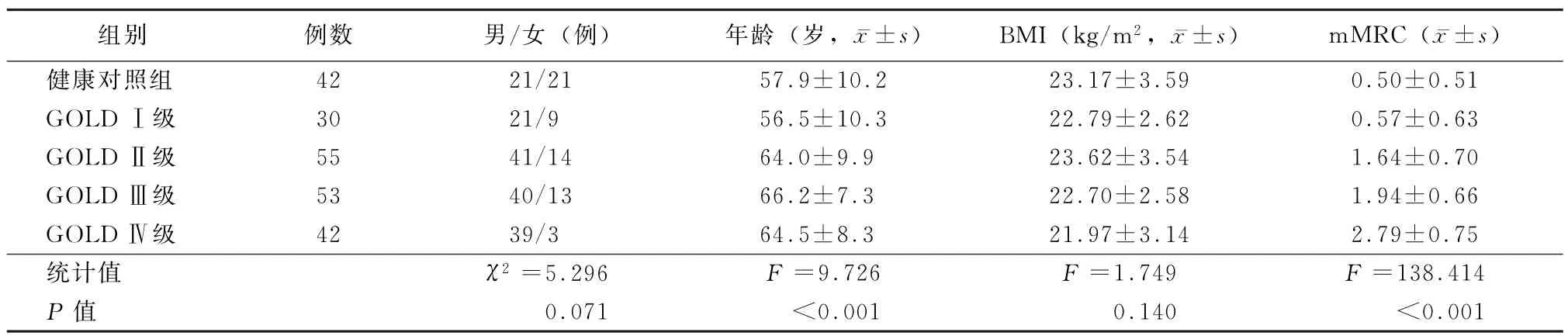
表1 健康对照组和稳定期COPD患者的一般情况
表2 健康对照组和COPD患者的肺通气功能参数与气道阻力参数比较()
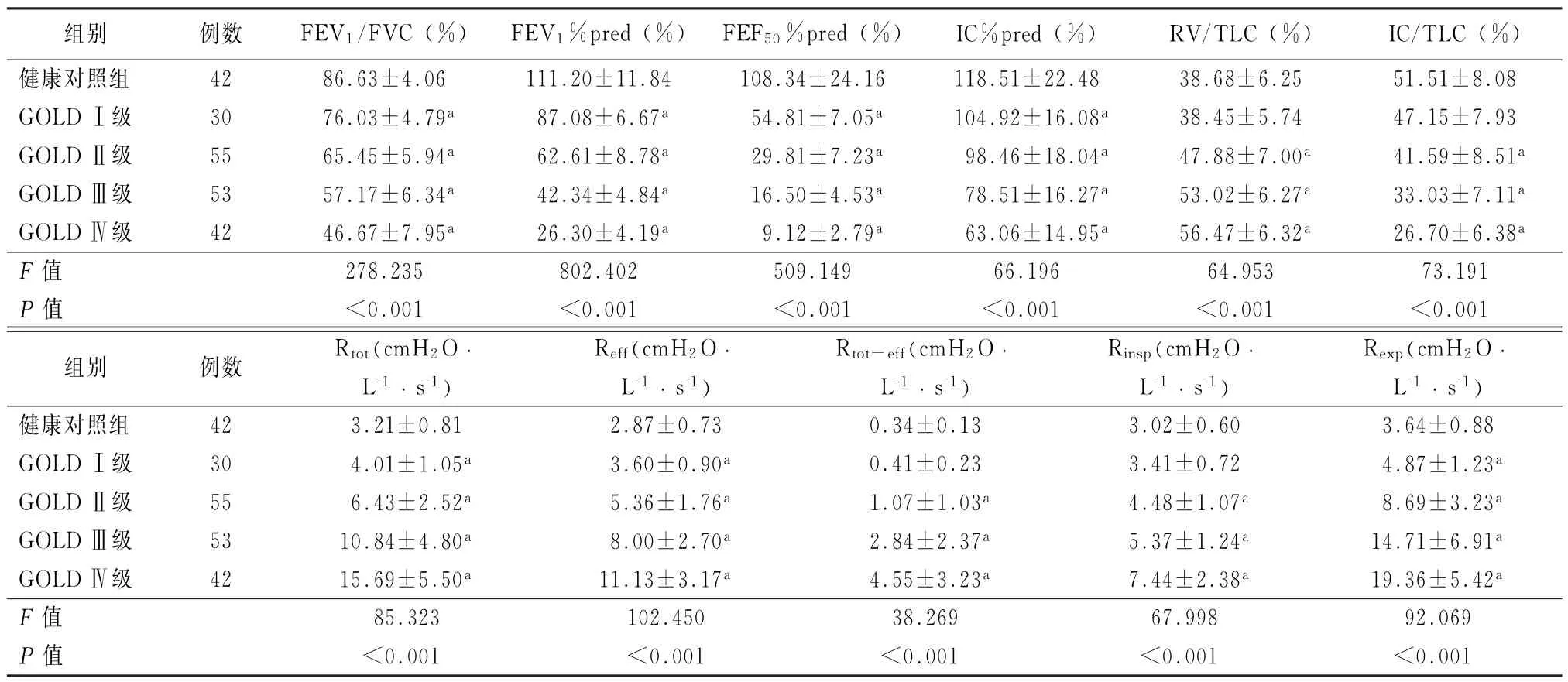
表2 健康对照组和COPD患者的肺通气功能参数与气道阻力参数比较()
注:1 cm H 2 O=0.098 kPa;FEV 1为第1秒用力呼气容积;FEF50%为用力呼出50%肺活量时流量;IC为深吸气量;RV为残气量;TLC为肺总量;Raw为气道阻力;Rtot为总阻力;Reff为有效阻力;Rinsp为吸气阻力;Rexp为呼气阻力;与健康对照组相比,a P<0.01
组别 例数 FEV1/FVC(%)FEV1%pred(%)FEF50%pred(%) IC%pred(%) RV/TLC(%) IC/TLC(%)健康对照组 42 86.63±4.06 111.20±11.84 108.34±24.16 118.51±22.48 38.68±6.25 51.51±8.08 GOLDⅠ级 30 76.03±4.79a 87.08±6.67a 54.81±7.05a 104.92±16.08a 38.45±5.74 47.15±7.93 GOLDⅡ级 55 65.45±5.94a 62.61±8.78a 29.81±7.23a 98.46±18.04a 47.88±7.00a 41.59±8.51a GOLDⅢ级 53 57.17±6.34a 42.34±4.84a 16.50±4.53a 78.51±16.27a 53.02±6.27a 33.03±7.11a GOLDⅣ级 42 46.67±7.95a 26.30±4.19a 9.12±2.79a 63.06±14.95a 56.47±6.32a 26.70±6.38a F值 278.235 802.402 509.149 66.196 64.953 73.191 P值 <0.001 <0.001 <0.001 <0.001 <0.001 <0.001组别 例数 Rtot(cm H2 O.L-1.s-1)Reff(cm H2 O.L-1.s-1)Rtot-eff(cm H2 O.L-1.s-1)Rinsp(cm H2 O.L-1.s-1)Rexp(cm H2 O.L-1.s-1)健康对照组 42 3.21±0.81 2.87±0.73 0.34±0.13 3.02±0.60 3.64±0.88 GOLDⅠ级 30 4.01±1.05a 3.60±0.90a 0.41±0.23 3.41±0.72 4.87±1.23a GOLDⅡ级 55 6.43±2.52a 5.36±1.76a 1.07±1.03a 4.48±1.07a 8.69±3.23a GOLDⅢ级 53 10.84±4.80a 8.00±2.70a 2.84±2.37a 5.37±1.24a 14.71±6.91a GOLDⅣ级 42 15.69±5.50a 11.13±3.17a 4.55±3.23a 7.44±2.38a 19.36±5.42a F值 85.323 102.450 38.269 67.998 92.069 P值 <0.001 <0.001 <0.001 <0.001 <0.001
正常情况下,外周小气道阻力所占比重远低于中央大气道,只有当大小气道均出现较明显阻塞时,Raw才会增高。有研究发现,通过体积描记仪测出的Raw并非仅反映近端大气道病变,Mahut等[12]发现哮喘儿童的R0.5(呼吸流速在0.5 L/s时的Raw)与FEF50%pred显著相关,且相关性超过FEV1%pred。Bokov等[13]发现在COPD患者中与Raw相关性最佳的是CT影像中第6级支气管的内径截面积,而第6级支气管并非是传统意义上所指的近端中央气道。在本研究中,Ⅱ级以上的COPD患者其反映外周气道气流受限的肺功能参数如FEF50%pred已降至30%以下,Rexp较Rinsp增高幅度更加显著,表明Rexp不仅反映了呼气相中央气道的黏性阻力性质,也与外周气道气流受限的加重密切相关。
中重度COPD往往因为急性加重而导致呼吸衰竭,由于气道痉挛、炎症性黏膜充血水肿和黏液分泌过多,支气管管腔较稳定期更加狭窄,Raw显著增高,呼吸肌需更多用力以克服呼吸阻力维持足够的通气量,呼吸肌群作功和氧耗量也显著增加。罗祖金等[14]在应用比例辅助通气治疗COPD急性加重期患者时发现28例入选患者的Raw为(16.7±7.1)cm H2O·L-1·s-1;陈志远等[15]对20例拟行腹腔镜外科手术的老年COPD患者(>60岁)在气管插管后测得Raw为(14.0±2.1)cm H2O·L-1·s-1。Morenz等[16]发现随着GOLD分级的增高,COPD患者的Raw从Ⅰ级的(2.45±0.71)cm H2O·L-1·s-1增高到Ⅲ级的(7.76±3.16)cm H2O·L-1·s-1。在本研究中,我们发现53例GOLDⅢ级COPD患者的Rtot为(10.84±4.80)cm H2O·L-1·s-1,Ⅳ级患者更是高达(15.69±5.50)cm H2O·L-1·s-1,Rexp则接近20 cm H2O·L-1·s-1。
肺过度充气使得COPD患者的吸气肌处于较短初长状态,即位于初长-张力曲线的不利位置,中枢神经对吸气肌的刺激减弱,从而使吸气肌力降低,呼吸效率下降,患者呼吸做功反而增加[17]。IC是潮气量与补吸气量之和。IC不仅能反映肺过度充气的严重程度,还用于评价COPD患者运动相关呼吸困难的状况[3]。Cardoso等[18]将88例COPD患者按照GOLD 2011标准进行分组,结果发现随着病情加重,各组COPD患者IC/TLC值逐渐降低,D组患者中IC/TLC<25%者远高于其他3组。IC/TLC如同目前常用的部分指标如FEV1、BODE指数及6分钟步行距离一样,可作为一项预测COPD运动耐力及病死率的独立危险因 素[19]。Albuquerque等[20]通 过 比 较 稳 定 期COPD患者静息状态时的IC和IC/TLC值与运动时的最大摄氧量后发现,患者的IC/TLC值越低,其运动耐力越差。本研究也发现Ⅲ-Ⅳ级COPD患者的IC和IC/TLC均显著降低,其中Ⅲ级COPD患者的IC%pred<80%,同时IC/TLC仅为(33.03±7.11)%,Ⅳ级患者更是接近25%,显著低于正常对照组的50%左右。进一步分析发现,53例Ⅲ级和42例Ⅳ级COPD患者中分别有7例和14例其IC/TLC≤25%,而仅有1例Ⅱ级COPD患者(1.9%)的IC/TLC值≤25%,各组比较差异有统计学意义(P<0.01);说明随着气流受限与肺过度充气的逐渐加重,更多Ⅲ-Ⅳ级COPD患者的呼吸困难程度趋于明显。
COPD患者由于存在不同程度的呼出气流受限及呼吸肌功能受损,其肺功能各项参数均出现进行性降低,与运动相关呼吸困难有关的参数如IC和IC/TLC也较健康成年人显著下降,Ⅲ-Ⅳ级COPD患者更易出现IC/TLC≤25%。与健康成年人相比,Ⅱ级以上的COPD患者各项Raw参数均显著增高,尤以Rexp增高更为明显,Ⅳ级患者的Rexp接近20 cm H2O·L-1·s-1;同时Rtot与Reff差值逐渐增大,反映出外周气道的黏性阻力增高是影响气流受限的重要因素。
利益冲突所有作者均声明不存在利益冲突
