降钙素原和IL-6、IL-8、IL-10联合检测在高血压脑出血患者开颅手术后颅内感染诊断中的临床价值研究
2020-01-10江文昊黄有胜黄启锐彭俏菁
宋 钦 江文昊 黄有胜 黄启锐 黎 源 彭俏菁 程 巍
广东省东莞市虎门医院神经外科,广东东莞 523900
颅内感染在神经外科手术后常有发生,因为发病缺乏特异性症状和体征而较为隐匿,使其早期的诊断受到了限制。临床上通常依据患者的临床表现、血常规、炎症指标、病原学结果来判断患者是否存在感染,但是存在着标本不易获取、检测灵敏度和特异性偏低、检测耗时较长等问题[1],容易导致颅内感染的患者错过早期最佳的治疗时间。当患者并发颅内感染时病情进展快,如果不及时采取相应的治疗措施容易导致严重的后果,这不仅会直接影响患者术后的恢复及预后,还会给患者带来痛苦及经济负担。因此,早期确诊颅脑手术患者术后颅内感染,及时正确使用抗菌药物控制感染将有助于患者的预后。目前的研究大多为降钙素原(PCT)或者IL-6 等单一指标检测判断颅内感染,或联合其他指标,缺乏PCT 联合IL-6、IL-8、IL-10 等指标的研究,本研究分析降钙素原和白介素6、8、10 联合检测在高血压脑出血患者开颅手术后颅内感染诊断中的临床价值,以期为该病的诊治提供依据,现报道如下。
1 资料与方法
1.1 一般资料
参照以下纳入排除标准,收集2018 年3月~2019 年3 月我院神经外科收治的高血压脑出血开颅手术后78 例患者的临床资料,并且根据患者临床症状、体征及相关辅助检查,并判断患者术后是否发生颅内感染。按患者是否出现术后颅内感染将其分为感染组和非感染组,其中颅内感染组有38 例患者,男20 例,女18 例,年龄24 ~75 岁,平均(42.3±9.1)岁;发病时间为术后3 ~7d,平均(4.3±2.1)d。非感染组有40 例患者,男21 例,女19 例,年龄23 ~75 岁,平均(41.8±9.2)岁。
纳入标准:(1)年龄>18 岁,在我院因高血压脑出血接受开颅手术的患者;(2)患者均为自愿参加本研究。排除标准:(1)呼吸道、泌尿系统以及其他器官存在感染的患者;(2)合并其他器官重大疾病的患者;(3)出现颅内感染以外的其他手术并发症患者;(4)心、肝、肺和肾功能损害的患者;(5)二次开颅手术的患者;合并有恶性肿瘤病史的患者。
参考《神经系统感染性疾病诊断与治疗》[2]中颅内感染的诊断标准来制定本次研究中开颅手术后患者颅内感染的诊断标准,具体如下:患者的脑脊液细菌培养检查出有细菌生长或者脑脊液涂片革兰染色发现有细菌,即可确诊为术后颅内感染。如患者脑脊液细菌培养未发现细菌生长,但是符合下列3 项标准的临床上也判断为术后颅内感染:(1)患者术后出现突发高热、头痛、恶心、呕吐,伴有不同程度的意识障碍和(或)抽搐;(2)检查患者脑膜刺激征阳性(如颈抵抗、Kernig 征和Brudzinski 征阳性);(3)患者脑脊液中蛋白含量升高,葡萄糖含量降低,并且白细胞总数>100×106/L,以中性粒细胞升高为主。
1.2 研究方法
对78 例高血压脑出血患者于开颅手术术前及术后第1、3、5、7、10、14 天检测PCT、IL-6、IL-8、IL-10 水平,所有患者均空腹抽取静脉血 5mL,标本室温静置 30min,3000r/min 离心 5min 后取上清液,采用ELISA 法检测受试者血清PCT、IL-6、IL-8、IL-10 水平,试剂盒购自上海华大基因科技公司,所有样本均按照试剂盒的操作说明严格进行实验。
收集患者性别、年龄、术前体温、开颅手术时长、血常规检查、血清PCT 和IL-6、IL-8、IL-10 检查、脑脊液检查等结果,根据诊断标准判断患者术后是否发生颅内感染,将其分为感染组和非感染组,通过统计学方法比较两组患者的PCT 和IL-6、IL-8、IL-10 水平是否存在统计学差异,进而分析PCT 和IL-6、IL-8、IL-10 联合检测在高血压脑出血患者开颅手术后颅内感染诊断中的临床价值。
1.3 观察指标
观察感染组和非感染组开颅手术术前及术后 第1、3、5、7、10、14 天 的 血 清PCT、IL-6、IL-8、IL-10 水平。
1.4 统计学处理
采用SPSS20.0 软件进行数据分析,对计量资料采用Shapiro-Wilk 检验判断数据是否为正态分布,且进行方差齐性检验,文中计量资料均为正态分布且方差齐性,以()表示,两组计量资料的比较采用两独立样本t 检验。两组计数资料的比较采用χ2检验,P <0.05 为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较
两组患者在年龄、性别比例、开颅手术时长、术前体温上比较,差异无统计学意义(P >0.05),具有可比性。见表1。

表1 两组患者一般情况比较情况
2.2 两组患者PCT和IL-6、IL-8、IL-10水平比较
两组患者术前及术后第1 天的血清PCT 和IL-6、IL-8、IL-10 水平相比,差异无统计学意义(P >0.05)。高血压脑出血患者开颅手术后颅内感染多出现于术后3 ~7d,感染组患者术后(3 ~14d)的血清中的PCT 和IL-6、IL-8、IL-10 水平均明显高于非感染组,差异有统计学意义(均P <0.05),且随着发病时间的延长PCT 和IL-6、IL-8、IL-10水平逐渐增高。见表2 ~ 5。
表2 两组患者PCT水平比较(,ng/L)
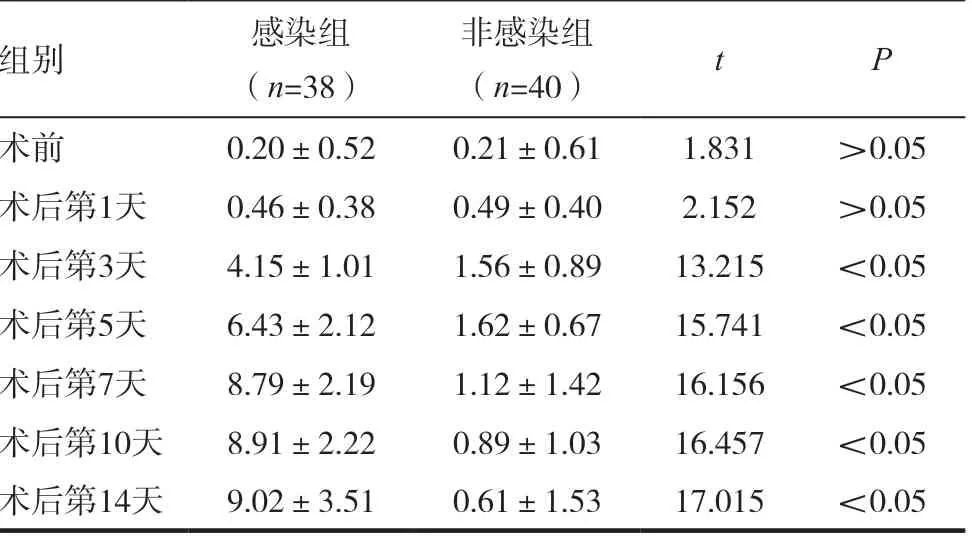
表2 两组患者PCT水平比较(,ng/L)
?
表3 两组患者IL-6水平比较(,pg /mL)
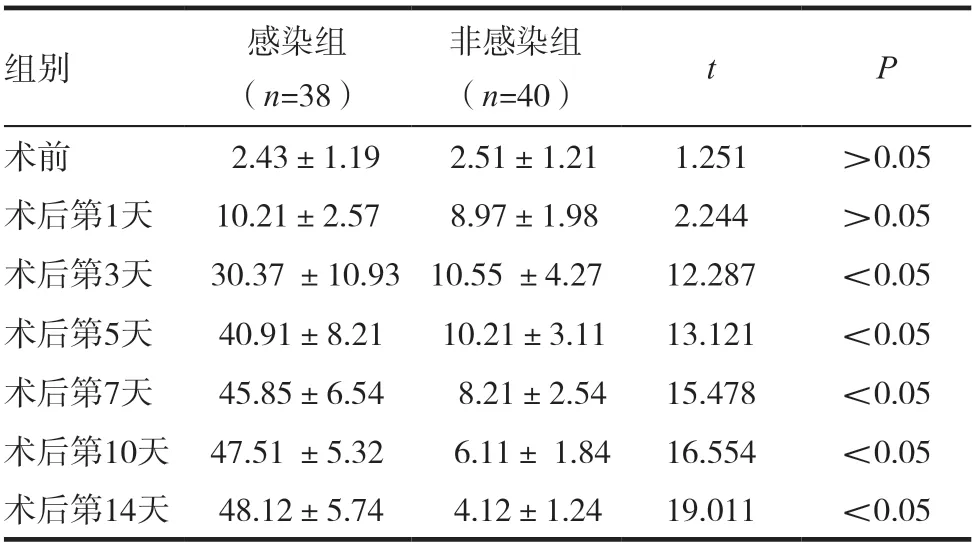
表3 两组患者IL-6水平比较(,pg /mL)
?
表4 两组患者IL-8水平比较(,pg/mL)
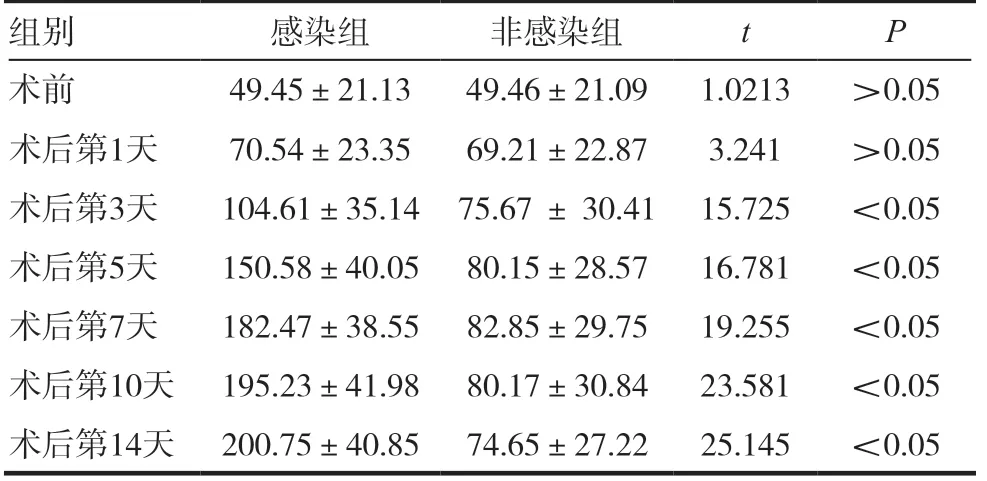
表4 两组患者IL-8水平比较(,pg/mL)
?
表5 两组患者IL-10水平比较 (,pg /mL)
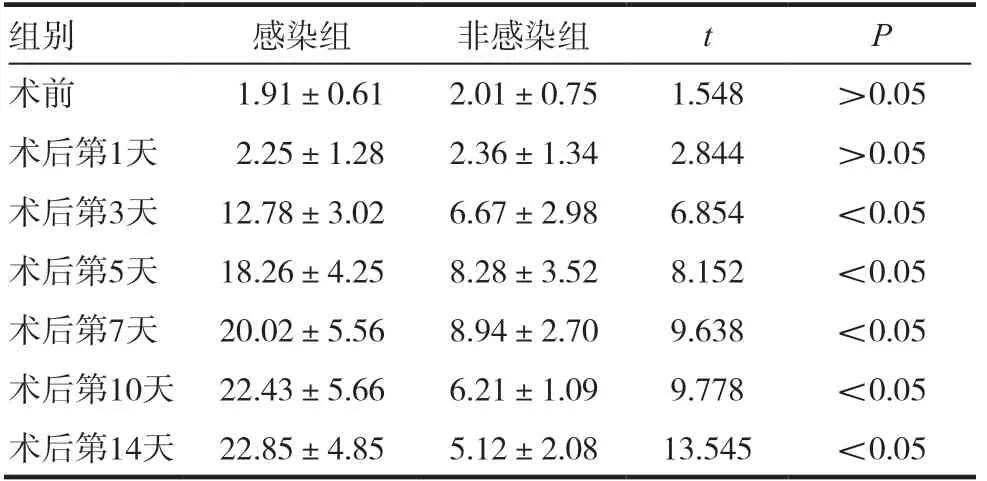
表5 两组患者IL-10水平比较 (,pg /mL)
?
3 讨论
颅内感染是神经外科开颅手术后常见的并发症之一,不仅会影响手术治疗效果、延长患者住院时间、增加医疗费用,严重时还会危及患者生命安全。据报道,我国开颅手术术后并发颅内感染的发生率约为2.60%[3]。临床上多依据患者典型的临床表现、常规生化检查以及脑脊液培养结果来诊断颅内感染。但是对于部分起病不典型的颅内感染患者,想要明确诊断往往有一定难度。由于患者的脑脊液病原学培养时间较长,且阳性率较低,导致难以早期及时诊断颅内感染[4],所以需要寻找更好的方法来协助早期诊断高血压脑出血患者术后并发颅内感染并及早进行有效的治疗,以期尽可能改善患者预后。目前实验室检查参考的诊断指标有限且特异性及敏感性不高,因此联合多种检测指标对患者术后颅内感染的诊断有重要作用[5]。
分析本研究资料结果提示,患者术后颅内感染多发生在术后第3 ~7 天,与国内大部分学者的研究大致相同[6],目前临床上主要通过患者的体温、脑脊液检查(白细胞高低、葡萄糖及氯离子水平)、外周血(白细胞高低、C-反应蛋白水平)、等指标来协助早期判断颅内感染,但是由于这些指标均属于非特异性指标,且较容易受多种因素影响,因此依据这些指标给予患者高级抗生素治疗容易造成细菌耐药率升高,存在抗生素不合理使用的风险[7]。诊断颅内感染的金标准是患者脑脊液细菌学检查阳性,但是脑脊液的常规和生化检测敏感度和特异性不高,且因为取材过程、细菌培养方法等的限制,细菌的检出率不高,因此血液中细胞因子水平的检测有利于判断患者术后是否合并颅内感染。颅内感染时,细菌会侵入到脑脊液中,并且释放出磷壁酸、内毒素等炎性因子,进一步刺激机体中枢神经系统局部产生细胞因子,所以细胞因子的水平在并发颅内感染的患者免疫应答反应中有着重要的作用[8]。与此同时,血清降钙素原检测目前已逐渐成为临床上诊断细菌感染的早期指标之一,且在临床上发挥着重要的作用[9]。因此,本研究对PCT 及IL-6、IL-8、IL-10 水平在早期诊断颅内感染的价值做出研究。
关于降钙素原对颅内感染的早期临床诊断的研究近年来成为热点,降钙素原作为一种蛋白质,已经成为了细菌性感染的早期标志物[10],在患者发生细菌性感染时PCT 的水平会迅速升高。降钙素原主要由细菌产生的内外毒素或者细胞因子诱导产生,会在机体发生感染、脓毒症及脏器功能衰竭时出现异常升高。早在2001 年“国际脓毒症会议”就把血清降钙素原高低作为诊断患者脓毒症指标之一,在我国2012 年发布的《降钙素原急诊临床应用的专家共识》[11]上,明确指出降钙素原水平监测可用于急诊常见感染性疾病尤其是脓毒症的诊断,并且可指导抗生素的使用及判断患者预后情况。近年来国内外的研究均发现血清降钙素原明显升高是诊断细菌性脑膜炎的独立生物学预测指标之一[12],对于颅内感染的协助诊断有重要意义。本研究结果提示,高血压脑出血患者开颅手术后颅内感染组患者血液中的降钙素原水平较非颅内感染组患者明显升高(P <0.05),同样支持降钙素原是中枢神经系统感染的重要指标之一。
IL-6 是一种重要的促炎症细胞因子,具有多种生物学功能,主要存在于中枢神经系统中[13]。正常情况下,脑组织内IL-6 的浓度很低,但是在机体发生中枢神经系统感染时,因血脑屏障受到破坏,外周巨噬细胞可通过血脑屏障进入脑内,在IL-6 的刺激下进一步合成多种促炎因子。同时,脑内的星型胶质细胞和小胶质细胞在炎症反应时也可分泌较高水平的IL-6 激活T 细胞,从而增强T 细胞的免疫功能,提示IL-6 在中枢神经系统炎症反应过程中起重要作用[14]。近年来,有文献发现感染性脑膜炎患者血清与脑脊液中IL-6 的水平明显高于正常对照组患者,提示IL-6 参与了感染性脑膜炎的发生与发展过程,IL-6 水平的高低可作为鉴别患者是细菌性脑膜炎还是非细菌性脑膜炎的参考指标之一[15]。
IL-8 是一种促炎症细胞因子,在中枢神经系统内,IL-8 主要由小胶质细胞、巨噬细胞和血管内皮细胞产生。IL-8 可调节机体各种免疫反应和炎症反应,能趋化机体内的中性粒细胞、淋巴细胞等炎症细胞快速到达炎症部位,从而诱导机体内多种炎症介质释放,进一步增加患者血管的通透性。近年来有学者报道[16],颅内感染患者的脑脊液及血液中的IL-8 水平明显高于正常对照组患者,因此对血液及脑脊液中IL-8 水平的检测可以帮助我们早期诊断中枢神经系统感染。
IL-10 是机体内一种抗炎性细胞因子,主要是由单核巨噬细胞产生,具有诱导机体免疫耐受以及炎症抑制的作用[17],在机体发生感染时可明显升高,在发挥抗炎作用同时也会抑制机体免疫功能,因而导致机体感染加重[18]。IL-10 水平的检测目前广泛应用于免疫和炎症相关疾病患者的早期诊断及预后观察。有研究发现,在颅内感染时,脑脊液和血液中的IL-10 水平可较正常对照组患者明显升高[19]。
本实验表明,感染组患者术后(3 ~14d)的血清中的PCT 和IL-6、IL-8、IL-10 水平均明显高于非感染组,差异有统计学意义(均P <0.05),且随着发病时间的延长PCT 和IL-6、IL-8、IL-10 水平逐渐增高,提示PCT 联合IL-6、IL-8、IL-10 的检测可作为诊断颅内感染和临床治疗的监测指标,值得在临床上推广。
