解脲支原体感染及其羊膜MMP-9表达与胎膜早破的关联性评价
2020-01-10陈旭日
张 洁 陈旭日 吴 敏
深圳市宝安区妇幼保健院产科,广东深圳 518000
羊膜腔感染综合征是近年来临床上影响产妇以及新生儿的一种重大的感染性疾病,经过研究分析发现胎膜早破是引起这种疾病的最主要原因,而胎膜早破又与微生物感染有关。解脲支原体、衣原体等是常见的引起感染的致病因子,妊娠期产妇由于体内生理环境的变化更有利于解脲支原体生长,引发解脲支原体感染[1]。在本次研究中重点分析胎膜早破与解脲支原体感染及羊膜MMP-9 表达的关 联性,现将研究流程以及结果分析报道如下。
1 资料与方法
1.1 一般资料
随机选取2017 年1 月~2018 年12 月我院收治的胎膜早破患者168 例作为研究对象,即实验组,另选随机选取168 例正常产妇作为对照组,两组产妇均符合诊断标准;年龄21 ~40 岁;孕周为28 ~40 周;所有对象均为单胎;排除阴道其他微生物感染(如衣原体,细菌性阴道病,外阴阴道假丝酵母菌病,淋病奈瑟菌、滴虫,B 族链球菌等),排除接受过抗生素等药物治疗的患者;排除有外科或其他合并症的患者。实验组168 例患者中,患者年龄21 ~39 岁,平均(26.8±4.2)岁,平均孕周(34.5±3.1)周,初产妇130 例,经产妇38 例;对照组168 例患者中,患者年龄22 ~40 岁,平均(27.1±3.7)岁,平均孕周(34.2±3.3)周,初产妇120 例,经产妇48 例;两组患者一般资料比较,差异无统计学意义(P >0.05)。本次研究经过医院委员会批准同意,两组产妇本着自愿的原则选取,经过本人以及监护人签字同意。
1.2 方法
在产妇入院后取产妇阴道分泌物进行检查,排除衣原体、滴虫、外阴阴道假丝酵母菌病、细菌性阴道病,淋病奈瑟菌、B 族链球菌等感染,然后采集标本,检测解脲支原体感染以及MMP-9 表达情况,具体内容包括以下几个方面。
1.2.1 仪器试剂 在本次研究中需要采集各种标本并进行检查,所需的试剂以及仪器包括PCR 扩增仪、PCR 试剂盒(购于上海生物生工有限公司)、MMP-9 基因试剂盒(购于福州迈新生物技术开发有限公司)、一次性使用微生物试子(广州阳普医疗科技股份有限公司)以及生理盐水、载玻片等。
1.2.2 标本采集 (1)采集患者分泌物,在患者入院以后采集患者阴道分泌物,首先需要对外阴进行消毒,然后使用一次性窥阴器暴露患者宫颈,收集患者阴道穹隆分泌物滴在有生理盐水的载玻片上,制作涂片并送实验室检验,用以排除衣原体等其他感染;用无菌的棉球蘸取生理盐水将宫颈外的多余分泌物擦去,然后使用无菌棉签插入患者宫颈内停滞5s,然后旋转采取宫颈内分泌物,旋转取出后放入无菌试管内送检,用以检测解脲支原体感染[2]。(2)采集羊膜,羊膜收集在产妇剖宫产后,剖宫产时胎盘娩出后,由护理人员立即剪取产妇切口处的胎膜一块,大小约为2cm2,在生理盐水中冲洗三次,将附着在上面的液体等清洗干净,然后经甲醛固定、石蜡包埋、切片,然后检测[3]。(3)MMP-9 表达检测,实验人员观察制作好的切片,需要对实验组和对照组的切片进行盲测,并由一位以上实验人员进行观察,排除主观干扰;在显微镜下找到观察区域,然后放大至100 倍,每张切片随机选择5 个观察区域,根据染色的面积评估阳性反应强度;细胞强度以黄色细胞计数,按照颜色深浅积分;实验中采用PBS 缓冲液作为阴性对照、采用乳腺癌组织作为阳性对照。(4)PCR 扩增,取样品各2μL,分别加入单管单人份UU、CT 反应管,充分混匀后放入PCR 仪,将反应程序设置为93℃、2min;93℃、45s,55℃、1min,然后循环10 次;然后再将程序设置为93℃、30s,55℃、45s,循环30 次,然后经过记录分析仪计算分析[4-5]。
1.3 观察指标及评价标准
(1)胎膜早破诊断标准:①孕妇主诉自觉阴道流液或外阴湿润等;②窥器检查:见液体自阴道口内流出或后穹窿有液池形成;③超声检查:羊水量叫破膜前较少;④阴道分泌物在酸碱试纸测定显示pH >7;⑤将阴道分泌物涂片烘干后,经镜检观察到羊齿状结晶;⑥胰岛素样生长因子结合蛋白-1检查显示阳性。(2)MMP-9 积分标准,按照细胞颜色积分,主要标准是:无色0 分、淡黄色1 分、棕黄色2 分、棕褐色3 分[6]。
1.4 统计学方法
采用统计学软件SPSS20.0 对数据进行统计分析,计量资料以()表示,采用t 检验,计数资料以(%)表示,采用χ2检验。当P <0.05 为差异有统计学意义。
2 结果
2.1 两组产妇UU感染以及MMP-9表达情况比较
实验组患者感染率以及MMP-9 积分显著高于对照组,差异有统计学意义(P <0.05)。见表1。
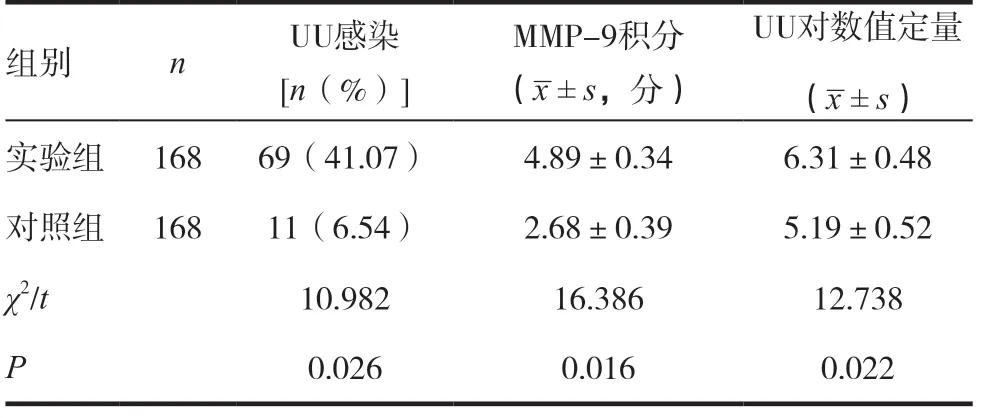
表1 两组产妇UU感染以及MMP-9表达情况比较
2.2 两组产妇妊娠结局以及新生儿并发症比较
实验组产妇妊娠结局发生率显著高于对照组,差异有统计学意义(P <0.05)。实验组新生儿死亡率与对照组比较无统计学差异(P >0.05),其余实验组新生儿并发症发生率显著高于对照组,差异有统计学意义(P <0.05)。见表2。
3 讨论
胎膜早破是一种影响产妇以及新生儿的一种常见疾病,会诱发早产,增加产妇和新生儿感染及其并发症的发生,在临床上可以通过引导分泌物涂片、阴道窥阴器检查、PH 试纸、胰岛素样生长因子结合蛋白-1 等检查,产前及时诊断是发现疾病、治疗疾病的有效手段。
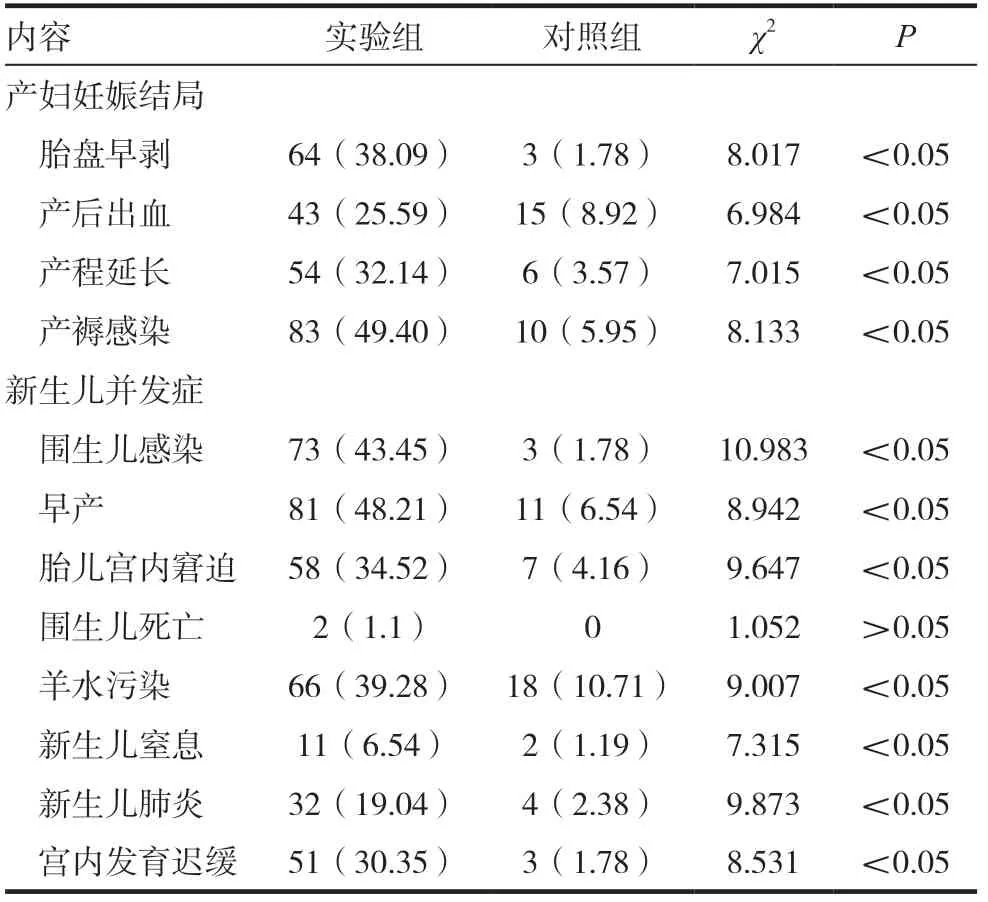
表2 两组产妇妊娠结局以及新生儿并发症比较 [n(%)]
3.1 解脲支原体感染与胎膜早破的关系
解脲支原体是一种比细菌小、比病毒大的最小的原核生物,主要存在于人体泌尿系统中,当患者机体免疫能力下降时,解脲支原体能够引发阴道等生殖器感染,造成产妇流产、胎儿发育迟缓等严重不良后果。而与其发挥这种病毒性作用有关的是其含有的一种脲酶,这种脲酶能够分解患者体内的尿素,造成患者纤毛损伤、细胞坏死,细胞无法进行正常交流;这种脲酶能够剪切患者体内的IgA,并附着在患者细胞膜上,进而产生病变;这种脲酶能够分解胎膜的花生四希酸,产生前列腺素,诱发宫缩,进而引发、加重胎膜早破、早产等不良情况的发生。解脲支原体主要通过直接性接触感染,污染的衣物等也会间接引起感染,在产妇体内主要通过胎盘扩散到子宫,从而对胎儿造成影响,导致流产、早产等不良情况,在临床上除了对妊娠期产妇、胎儿有影响外还会引起非妊娠期女性妇科疾病、宫颈炎子宫内膜炎等,同时对于男性不育也有一定的影响,因此在临床生殖检查中应该得到重视[7-8]。
在本研究中胎膜早破的实验组解脲支原体感染的发生率为41.07%,远远高于对照组(6.54%),并且实验组UU 对数值定量也远远高于对照组,由此可以发现,解脲支原体感染是引发胎膜早破的重要原因。
3.2 MMP-9表达与胎膜早破的关系
MMP-9,即基质金属蛋白酶,这种酶主要通过降解作用维持细胞质基质的动态平衡,在本次研究中通过积分分析可以发现,这种酶在胎膜早破的患者体内具有高表达,而在正常产妇体内表达率较低,说明这种蛋白酶的表达可能与胎膜早破有关[9],其主要作用机理与其在人体内的功能有关[10-12]。这种酶主要与维持人体细胞质基质动态平衡有关,在产妇临产期MMP-9 含量升高,造成降解作用加快,打破了细胞质基质的动态平衡,造成胎膜破裂,MMP-9 在胎膜早破过程中的主要作用包括以下几个方面[13]:(1)分娩时,这种蛋白质被诱发,从而发生高表达;(2)随着孕周期的延长,这种蛋白酶在体内的含量升高;(3)分娩时,产妇羊水中含有大量的相关酶;(4)有微生物感染时这种酶的含量大幅度升高。
3.3 解脲支原体感染与MMP-9表达的关系
MMP-9 与胎膜的延展性有关,在体内含量升高能够促进胶原的降解,增加了胎膜早破的发生率,而解脲支原体感染能够促进胶原降解,促进MMP-9分泌。一方面解脲支原体能够分泌多种酶损伤产妇胎膜胶原,导致MMP-9 分泌增加,造成胎膜破裂;另一方面,解脲支原体感染造成患者体内酸碱失衡,炎症因子释放量增多,使MMP-9 高表达[14-15]。
在本研究中,选取胎膜早破的患者和未发生胎膜早破的产妇作为研究对象,按照疾病类型分组,经过检查发现,胎膜早破的实验组患者感染发生率较高,MMP-9 表达较高,与对照组具有明显的差异,同时,两组产妇、新生儿结局也有所不同,实验组产妇妊娠过程不良情况增多,新生儿并发症增多,明显高于对照组。两组结果对比分析可以得出结论:胎膜早破与解脲支原体感染和MMP-9 表达具有相关性,解脲支原体感染能够引发MMP-9 高表达,引发患者发生胎膜早破,在临床产妇产检中应该得到重视。
