超声量化膈肌收缩速度在判断机械通气撤机中的价值
2020-01-08王三强
王三强,陈 斌,沈 燕
复旦大学附属中山医院急诊科,上海 200032
机械通气是重症监护病房(intensive care unit,ICU)重要的生命支持手段之一,临床上大约40%的ICU患者需要接受机械通气治疗[1]。撤机过程是机械通气的重要部分,有研究显示,大约20%~25%的机械通气患者会发生撤机困难[2-3]。撤机困难延长了机械通气时间和ICU住院时间,增加了重症患者的死亡率和医疗费用。临床上1%~5%的患者存在反复撤机失败,产生呼吸机依赖[4]。撤机困难与通气量不足、呼吸肌疲劳、呼吸做功增加等有关[2,5]。膈肌是呼吸的主要驱动力,膈肌功能下降直接影响呼吸功能,与机械通气时间延长和撤机失败有关[6]。机械通气导致的膈肌收缩能力下降称为呼吸机相关性膈肌功能障碍。有研究发现,采用超声对膈肌厚度进行监测,可以预测机械通气患者的撤机结局[7-8],但是既往关于膈肌收缩速度预测撤机结局的报道较少。因此,本研究在患者自主呼吸状态下,采用超声彩色多普勒诊断仪检测膈肌收缩速度,探讨了其预测机械通气撤机的价值。
1 资料与方法
1.1 一般资料 回顾性分析2016年7月至2019年2月复旦大学附属中山医院急诊医学科的94例需要有创机械通气的患者。纳入标准:(1)年龄≥18岁;(2)各种原因(如肺部感染、脓毒症、休克等)所致的急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)、心肺复苏术后;(3)符合自主呼吸试验的撤机标准[2]:原发病好转;(4)PaO2/FiO2≥200 mmHg(1 mmHg=0.133 kPa),PEEP≤5 cmH2O(1 cmH2O=0.098 kPa);PaO2≥60 mmHg并且FiO2≤40%~50%;pH≥7.25;(5)不需要血管活性药物治疗,或者只需要小剂量血管活性药物,如多巴胺;(6)有自主呼吸且有咳嗽反射。排除标准:(1)外伤、外科术后相关及气管切开;(2)药物中毒;(3)经鼻气管插管;(4)既往有膈肌麻痹、气胸、颈髓损伤等病史。
94例住院患者中,ARDS患者61例,心肺复苏术后患者33例。脱机72 h内存活,并在72 h内未再次气管插管或气管切开患者纳入撤机成功组(n=73);脱机72 h内死亡,或在72 h内行再次气管插管或气管切开患者纳入撤机失败组(n=21)。本研究为观察性研究。
1.2 超声检测方法 采用Aplio500超声彩色多普勒诊断仪(日本东芝)在患者自主呼吸状态下进行检测,机械通气的患者需要暂时断开呼吸机,给予人工鼻转接气管插管吸氧。取患者平卧位,用3.5 MHz探头进行腹部探查。以双侧腋前线为探查窗口,将肝脾作为测量膈肌的声窗,超声波结束方向应该指向膈顶,角度≥70°。用二维超声挑选探测线,随后用M模式沿着探测线进行解剖结构运动展示。正常情况下,吸气时膈肌运动靠近尾部,正常呼气时靠近头部。自主呼吸第0 min、5 min、30 min检测膈肌位移、吸气时间,然后计算膈肌收缩速度。每侧膈肌测量3次,取平均值。每次检测时间不超过5 min。膈肌位移低于10 mm或者出现矛盾运动,视为膈肌功能障碍[9]。
1.3 统计学处理 采用SPSS 19.0进行统计分析,计量资料用独立样本t检验或重复测量方差分析(两两比较用LSD-t检验);计数资料用卡方(χ2)检验;绘制ROC曲线分析膈肌收缩速度指导机械通气撤机的价值,计算ROC曲线下面积(area under curve,AUC),检验水准(α)为0.05。
2 结 果
2.1 一般资料的比较 结果(表1)表明:撤机失败组机械通气时间、ICU留治时间和住院总时间均高于撤机成功组,差异有统计学意义(P<0.05)。两组年龄、性别和机械通气原因的比较差异无统计学意义。
2.2 两组患者膈肌功能情况比较 结果(表2)表明:撤机失败组膈肌功能障碍19例,占90.48%,撤机成功组膈肌功能障碍41例,占56.16%,组间差异有统计学意义(P<0.05)。
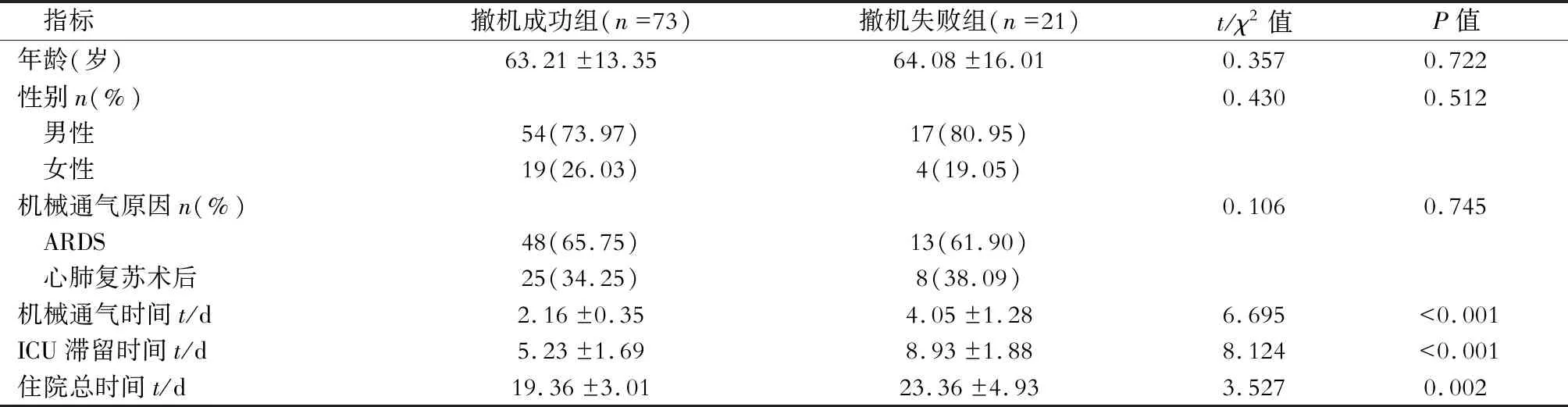
表1 两组患者一般资料的比较

表2 撤机成功组和撤机失败组膈肌功能情况比较 n(%)
2.3 两组患者膈肌收缩速度比较 结果(表3)表明:随着自主呼吸试验时间延长,撤机成功组和撤机失败组的膈肌收缩速度均有所升高(F=3.935;F=4.220,P<0.05)。撤机成功组在自主呼吸第5 min和30 min时膈肌收缩速度均低于撤机失败组,组间差异有统计学意义(P<0.05)。
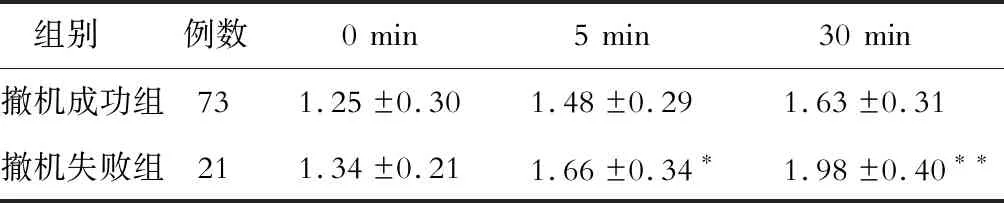
表3 两组患者膈肌收缩速度比较
*P<0.05,**P<0.001与撤机成功组相比
2.4 膈肌收缩速度预测机械通气撤机成功的价值 结果(表4)表明:自主呼吸第0 min和5 min时,膈肌收缩速度预测撤机成功的AUC分别为0.469和0.501。第30 min时预测价值最高,AUC为0.791,灵敏度和特异度分别达75.32%和69.37%(P<0.05)。

表4 膈肌收缩速度预测机械通气撤机的价值
3 讨 论
机械通气是ICU常用的一种生命支持手段,随着机械通气时间延长,呼吸机相关并发症的发生率会明显增加[10-11]。因此在治疗原发病的同时,应该早期撤机,以减少相关并发症。自主呼吸试验是临床上撤机前的常规检查,用于判断能否成功撤机拔管[12]。有研究[13]发现,对于左室舒张功能异常的患者,自主呼吸试验判断撤机时机的价值较低。近年来,随着超声技术的发展,超声可以用来评估撤机过程中心、肺、胸膜、膈肌的状态及变化情况,这为撤机时机的评估提供了临床依据。
膈肌是人体最重要的呼吸肌,其功能障碍可增加呼吸机相关并发症并延长机械通气时间。既往研究证实,机械通气会影响膈肌功能,通气12~18 h可导致膈肌收缩功能障碍[14]。膈肌在自主呼吸中发挥重要作用,膈肌无力是撤机失败的重要因素。由此可见,监测膈肌功能对预测撤机是否成功有重要意义。在本研究中,撤机失败组膈肌功能障碍19例,占90.48%,撤机成功组膈肌功能障碍41例,占56.16%,说明膈肌功能障碍的患者存在较高的撤机失败风险。
既往关于膈肌超声预测撤机时机的报道已有不少,刘丽霞等[15]发现,撤机成功组平均膈肌位移为(1.57±0.52)cm/s,明显高于撤机失败组(0.83±0.53)cm/s,膈肌位移预测呼吸衰竭患者撤机成功的灵敏度和特异度分别达到89.2%和75.0%。窦志敏等[16]用超声检测了膈肌活动度,并计算了膈肌浅快呼吸指数(D-RBSI),发现D-RBSI预测慢性阻塞性肺疾病患者撤机失败的敏感度和特异度分别为82%和81%。既往关于膈肌收缩速度预测撤机结局的报道少有。本研究采用M型超声检测了膈肌收缩速度,与传统二维超声相比,M型超声可以更好地反映膈肌收缩功能[17]。本研究结果显示,随着自主呼吸试验时间延长,患者的膈肌收缩速度有所升高,并且撤机成功组在自主呼吸第5 min和30 min时膈肌收缩速度均低于撤机失败组。采用ROC曲线法,本研究发现自主呼吸试验第30 min时,膈肌收缩速度(≤1.57 cm/s)预测机械通气撤机成功的价值最高,灵敏度和特异度分别达到75.32%和80.37%,AUC为0.791。结果表明膈肌收缩速度的预测价值较高。
本研究的局限性为:(1)本研究仅分析了膈肌运动速度,并未检测膈肌厚度等指标,二者联合是否会提高预测价值需要进一步分析;(2)由于样本量较小,并未对呼吸衰竭和心肺复苏术后患者进行分层分析;(3)未直接比较膈肌超声与自主呼吸功能试验的预测价值。
综上所述,超声检测膈肌功能较为简便,自主呼吸试验第30 min时,以膈肌收缩速度小于或等于1.57 cm/s为临界值时预测撤机成功的价值较高。
