DAA入路全髋关节置换术治疗青壮年晚期股骨头坏死
2019-12-03谢卫宁庞家省甘六央
谢卫宁 李 华 庞家省 甘六央
(玉林市中西医结合骨科医院骨病科,广西 玉林 537000)
全髋关节置换术(total hip arthropplasty,THA)是治疗晚期股骨头坏死的金标准。传统的全髋关节置换术因创伤较大,患者术后早期不能下地活动、需限制某些体位等不能满足年轻患者对术后不需限制体位、正常参加日常生活、体育活动、旅游,不需特殊照顾等的期望而导致一些年轻患者对手术效果不满意。DAA(直接前方入路)全髋关节置换因利用了真正的神经肌肉间隙,手术过程中不需切断任何肌肉韧带等,术中损伤小,对正常组织干扰小,术后疼痛轻、恢复快,因完整保留了髋周的肌肉,术后不需限制体位,患者能更快的恢复正常功能,能满足年轻患者对术后不需限制体位、正常参加日常生活、体育活动、旅游,不需特殊照顾等的期望,是年轻全髋置换患者的理想选择。我科于2016年4月-2017年12月对26例34髋青壮年晚期股骨头坏死患者实施了DAA全髋关节置换术,效果良好,现报告如下。
临床资料
1 一般资料:自2016年4月-2017年12月间,对26例34髋青壮年晚期股骨头坏死患者实施DAA全髋关节置换,术后随访3个月以上。本组:男25例,女1例,其中单侧18例,双侧8例;年龄19岁-54岁;19岁患者为该组唯一的女性,患有系统性红斑狼疮,需长期使用糖皮质激素治疗。
2 方法(1)术前准备。入院后常规检查排除手术禁忌,影像学检查了解髋关节情况,初步测量估计髋臼及股骨柄大小。进行快速康复、无痛病房管理的宣教及训练。(2)手术方法。手术床要求为能调节为过伸位的手术床。一般选用椎管内麻醉,必要时全身麻醉,麻醉实施成功后取仰卧位,采取DAA入路,切口起自髂前上棘后下2cm左右,沿阔筋膜张肌纵轴中线(于膝伸直位时指向腓骨小头)延长约8-12cm,具体以患者的胖瘦及肌肉强度做适当调整,该入路为真正的神经肌肉间隙,切口在小范围内增减不会造成明显的创伤改变。逐层切开皮肤、皮下组织、筋膜,显示阔筋膜张肌,于阔筋膜张肌纵轴中线切开阔筋膜张肌筋膜,分离阔筋膜张肌筋膜前份与阔筋膜张肌肌纤维,进入阔筋膜张肌与缝匠肌间隙,分别于大粗隆外侧及股骨颈外侧各放置一把小的hoffman拉钩,将阔筋膜向外拉开,内侧用甲状腺拉钩拉开,稍为分离筋膜后即可显露旋股外侧血管升支,分离并结扎旋股外侧血管的升支,将股直肌和阔筋膜张肌之间的筋膜切开,即进入了hutter间隙,其重要标志为关节囊前的脂肪层。于关节囊内侧放置一把小的Hoffman拉钩。拉钩将肌肉牵开暴露前方关节囊。切开前方关节囊后,“4”字征下松解前内侧关节囊至手指能轻松触及小转子或能直视小转子。用2把钝性拉钩分别插入股骨颈内后方和外后方,对股骨颈实施双平面截骨,其中远端截骨面于外侧马鞍区并垂直股骨颈,近端截骨面距该截骨面约0.5-1cm平行截骨,取出截骨块及股骨头,清理髋臼及骨赘,充分显露髋臼,磨锉髋臼植入假体和内衬。松解股骨近端后外侧关节囊,再将手术床尾下降约30°,如为单侧手术,则对侧肢体置于手术床外,如为双侧手术,则术肢置于对侧肢体之下。术肢极度外旋内收,提升显露股骨近端,如股骨近端不能充分向前外抬起,证明后外侧关节囊尚未松解到位,继续松解至股骨近端能充分向前外抬起,此时,髋后伸状态下保持膝及踝背伸下外旋内收下肢,股骨颈部开口后用髓腔锉自小到大依次扩髓至股骨柄沉入合适,股骨柄牢固,植入股骨假体和股骨头,复位关节,测试双下肢的长度、髋关节活动度及稳定性,并术中透视,确定髋关节假体位置良好后,安放引流管1根,逐层缝合组织,关闭切口。
3 观察指标:该组病例均进行为期3个月以上的随访,髋关节功能评分选用Harris髋关节评分量表,根据评分结果评估患者治疗效果。
4 结果:本组25例33髋获得随访,失访的是1例男性39岁单侧股骨头坏死的患者。随访时间3-25个月,中位随访时间5个月。术后X 线片测量下肢等长。Harris 评分:术前平均52分,术后末次随访髋关节功能Harris评分 89-100分,平均95分,同术前相比差异有统计学意义(P <0.01)。有2例术后当天在陪护看护下自行上下床及行走,1例当天可以深蹲;其余患者均于术后第1 天不需要帮助自行上下病床并扶拐行走,其中5 例可以不用拐杖短距离行走;术后3天有13 例患者可以在保护下做深蹲动作,术后平均7天出院;术后2周22例能深蹲;术后3个月髋关节功能基本稳定下来。其中有1例术后2周能深蹲,之后感觉深蹲髋后部发紧而不敢深蹲,目前术后近半年仍不能深蹲,待进一步随访分析原因。本组病例无伤口并发症。本组病例无股骨近端骨折等并发症,对于伴有明显骨质疏松的患者(本组的唯一女性,19岁,红斑狼疮患者,长期使用糖皮质激素而导致骨质疏松),对股骨近端进行了钢丝预绑处理而未发生骨折而且假体柄稳定。末次随访时本组患者中无感染、脱位、松动等失败病例。
5 典型病例:
例1 李超明,男,39岁,左股骨头坏死。2016-04-22手术。水平平卧位处理髋臼,平卧过伸位处理股骨侧。假体位置好、稳定。术后第3天可以深蹲,术后1周轻松行走。
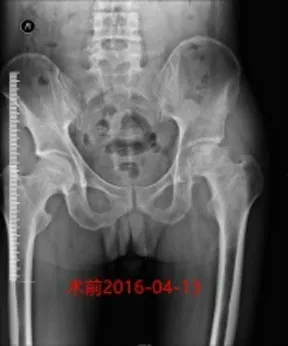

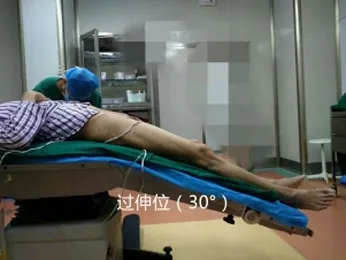
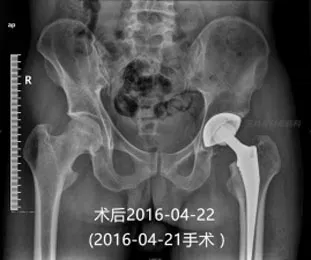
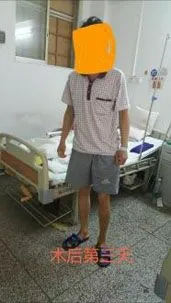
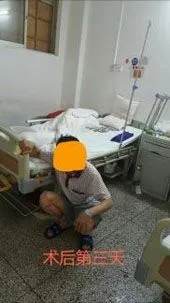


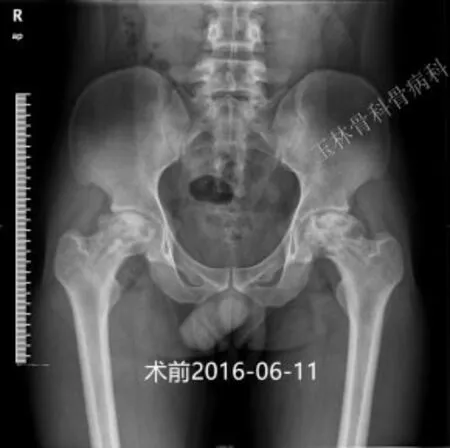
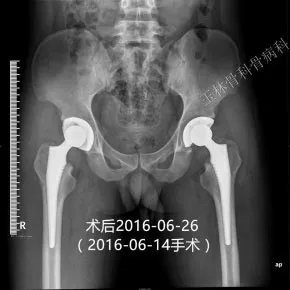
例2 李才明,男,27岁,双侧股骨头坏死。2016-6-14手术。假体位置好、稳定。术后10个月轻松跑跳、深蹲、盘腿等。





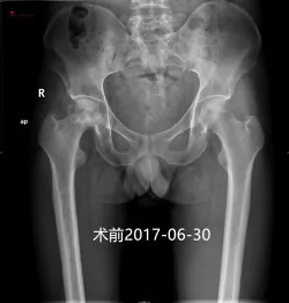
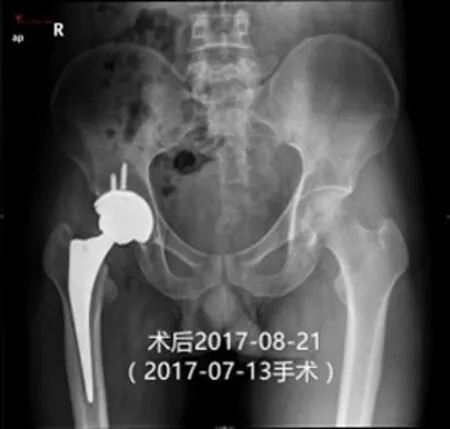
例3 黎进坤,男,41岁,右股骨头坏死。2017-7-13手术。假体位置好、稳定。手术结束时稳定性测试好,术后当晚下地、深蹲,术后半个月正常散步,术后半年正常跑跳、深蹲等。






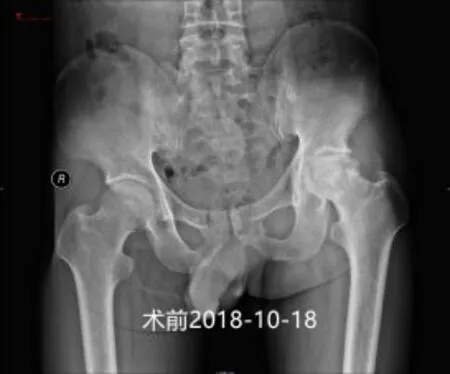
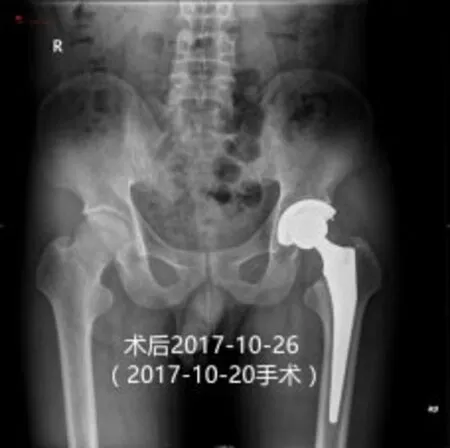
例4 潘江华,45岁,左股骨头坏死。2017-10-20手术。假体位置好,稳定。术后第2天不扶拐行走,可下蹲,术后3个月正常跑跳、盘腿等。






讨 论
全髋关节置换术(total hip arthropplasty,THA)是治疗晚期股骨头坏死的金标准。传统的全髋关节置换术因创伤较大,患者术后早期不能下地活动、需限制某些体位等不能满足年轻患者对术后不需限制体位、正常参加日常生活、体育活动、旅游,不需特殊照顾等的期望而导致一些年轻患者对手术效果不满意。DAA全髋关节置换因利用了真正的神经肌肉间隙,手术过程中不需切断或分离任何肌肉,术中损伤小,对正常组织干扰小,术后疼痛轻、恢复快,因完整保留了髋周的肌肉,术后不需限制体位,患者能更快的恢复正常功能,能满足年轻患者对术后不需限制体位、正常参加日常生活、体育活动、旅游,不需特殊照顾等的期望。基于患者的更高要求、外科技术的进步、关节假体和操作器械的改良,医疗保险部门希望缩短住院日、减少保险支付等的要求,微创全髋关节置换越来越受到骨科医生的关注并在临床应用,尤其DAA入路的全髋关节置换因具有术后康复快、住院时间短、功能恢复快而好等优势而受到骨科医生的青睐而流行起来。Keith P Connolly等[1]的研究表明,直接前入路可以让患者更早的出院,减少住院时间。王浩洋等[2]的研究发现,直接前入路可以获得很好的手术效果,有更快的术后康复速度,可以为患者带来更好的术后早期体验,患者手术后12周步态已接近正常人群。
快速康复外科的发展也促使外科手术的微创化。快速康复外科是一个综合的管理过程,通过严谨细致的围术期管理和微创化的手术技术,最终实现对患者的生理干扰最小化,术后康复最优化,在保证对疾病的疗效不降低甚至更好的前提下,实现术后的快速康复。而外科技术的微创化则是整个快速康复外科得以顺利实施的核心。髋关节直接前入路(DAA)由Smith-Peterson入路改良而来,经阔筋膜张肌和缝匠肌及股直肌的天然间隙直接进入髋关节,是真正的神经、肌肉间隙,由于不需切断任何肌肉组织,不干扰神经组织,具有损伤小、组织反应轻、疼痛轻、术后功能恢复快的特点,而且切口位于前侧,在术后最常用的坐起等动作时伤口受到的是压力而不是伤口最怕遇到的张力,伤口的疼痛感更轻。Matta JM等[3]比较了DAA入路及后外侧入路的全髋关节置换,认为DAA 入路在术后快速康复方面效果优异,相比后侧入路,DAA 平均住院时间、术后疼痛严重程度以及术后早期功能康复具有明确优势。唐竞等[4]通过22例双髋同时DAA入路全髋置换的临床分析得出DAA全髋关节置换具有损伤小、双侧同时手术术中容易比较下肢长度、术后早期恢复快等优点的结论。张旭辉等[5]的报告为术中仰卧位便于对比下肢长度,确保基本等长;利于麻醉管理,降低手术风险;促进早期下床、可做下蹲、盘腿、跷二郎腿等动作;减少长期卧床导致的深静脉血栓及褥疮等不良并发症;能有效降低住院时间及费用;术后假体脱位率远低于一般外侧及后外侧手术入路。
本组病例也提示青壮年股骨头坏死晚期的患者应用DAA全髋关节置换术治疗可获得优良的效果,患者术后不需限制体位,harries评分中失分主要为髋关节术后偶有疼痛,1例深蹲受限表现在术后3个月开始觉得下蹲幅度较大时觉得关节发紧而不能深蹲,但在术后早期是能深蹲,估计为术后瘢痕形成,目前继续随访分析原因。1例因原有胫骨远端骨髓炎,治愈后踝关节活动受限而不能深蹲。总之,DAA全髋关节置换术可以获得更好的早期疗效,包括康复更快,能早期下床活动,术后不需限制体位,更早的恢复下蹲、盘腿、跷二郎腿等传统全髋关节置换术需3个月后才能进行的动作,而长期疗效与传统全髋关节置换相当,能缩短住院日、减少住院费用等,是青壮年股骨头坏死晚期治疗的良好选择。
