腰硬联合麻醉应用于无痛分娩的疗效及安全性分析
2019-11-27丁新革
丁新革
【摘 要】目的:探讨腰硬联合麻醉应用于无痛分娩的疗效及安全性分析。方法:选择2017年6月-2018年10月收治的82例产妇作为研究对象,随机数字表分为对照组(n=41)和观察组(n=41)。对照组给予连续硬膜外麻醉,观察组采用腰硬联合麻醉,对产妇生产效果进行评估,比较两组活跃期时间和总生产时间、术后并发症发生率。结果:观察组产妇的活跃期时间和总生产时间均短于对照组,差异对比具有统计学意义(P<0.05);观察组术后并发症发生率为4.88%,对照组术后并发症发生率为2.95%,观察组低于对照组,差异比较有统计学意义(P<0.05)。结论:将腰硬联合麻醉用于无痛分娩产妇的临床效果理想,提高临床安全性,有效降低患者的阵痛效果和术后并发症的发生率,值得推广应用。
【关键词】连续硬膜外麻醉;腰硬联合麻醉;无痛分娩;安全性;临床分析
【中图分类号】R719.8【文献标识码】A【文章编号】1005-0019(2019)21-0-02
分娩是胎儿与母体进行分离成为独立个体的一个非常重要的生理过程,分娩方式分为两种自然分娩和剖腹产。在胎儿发育正常,产妇各项指标都正常,符合自然分娩的条件,在医生和助产士的帮助下让胎儿自然经产道娩出[1]。剖腹产手术在情况危急下可以挽救母婴生命,但是手术创伤大,恢复时间长易出现并发症。随着人们生活水平的提高,选择无痛分娩可以减少产妇疼痛感,提高自然分娩率。因此,本文以病例随机对照展开,探讨腰硬联合麻醉应用于无痛分娩的疗效及安全性分析,报道如下。
1 资料与方法
1.1 临床资料 选择2017年6月-2018年10月收治的82例产妇作为对象,随机数字表分为对照组(n=41)和观察组(n=41)。观察组产妇年龄 (24-40) 岁,平均年龄(30.51±3.21)岁,孕周 (37-40) 周,平均孕周(37.96±0.63)周;对照组产妇年龄 (23-42) 岁,平均年龄(31.41±2.91)岁,孕周 (37.5-40.5) 周,平均孕周(38.56±0.63)周,两组患者均为单胎,年龄及孕周均无统计学意义(P>0.05)。
1.2 纳入、排除标准 纳入标准:(1)符合分娩诊断标准,均为单胎、头胎、足月,均经超声检查确诊;(2)能严格遵循医嘱完成有关护理工作;(3)未合并其他心血管疾病。
排除标准:(1)对麻醉药物有禁忌者或病历资料不全者;(2)糖尿病、高血压产妇;(3)合并凝血功能异常、精神异常者。
1.3 方法 对照组给予硬膜外麻醉无痛分娩,需要开通静脉通道,给予林格氏液静脉滴注,同时吸入氧气,进行麻醉,指导产妇左侧卧位姿势。待产妇宫口开到3cm左右,选择L3-L4间隙进行穿刺,硬膜外穿刺针穿刺成功后,硬膜外置入专用导管。然后注入0.5% 的3mL盐酸布比卡因,在手术中根据患者的疼痛程度和肌肉松紧度进行追加0.1%的10 mL罗哌卡因[2]。分娩中注意药液的速度和产妇的血氧饱和度进行检测,宫口全开,应立即停药。观察组给予腰硬联合麻醉,穿刺时间参照对照组,穿刺部位L2-L3椎间隙,穿刺时需要直至蛛网膜下腔,若产妇有脑脊液滴出,注入2ml的0.1%罗哌卡因,注意注入速度,并且在硬膜外置入专用导管,时刻检测产妇的特征,宫口全开,应立即停药。
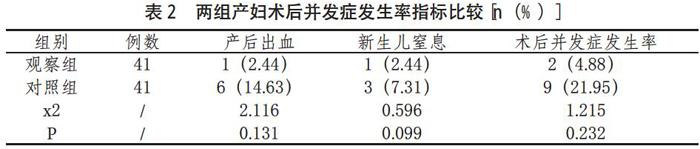
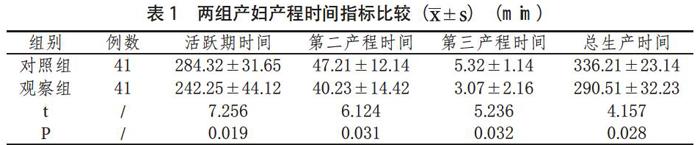
1.4 观察指标 (1) 两组产妇产程时间指标比较。(2)两组产妇术后并发症发生率指标比较。
1.5 统计分析 采用SPSS18.0软件处理,计数资料行检验,采用n(%)表示,计量资料行t检验,采用()表示,P<0.05差异有统计学意义。
2 结果
2.1 两组产妇产程时间指标比较 观察组产妇的活跃期时间和总生产时间短于对照组,差异对比具有统计学意义(P<0.05),见表1。
2.2 两组产妇术后并发症发生率指标比较
观察组术后并发症发生率为4.88%,对照组术后并发症发生率为2.95%,观察组低于对照组,差异比较有统计学意义(P<0.05)。详见表2
3 讨论
产妇具备自然分娩的情况下,自然分娩是最为理想的分娩方式,对产妇损伤小,出血量少,且产后恢复快,并发症少[3]。胎儿经产道分娩时肺功能得到锻炼,增加了婴儿抵抗力,头部受到挤压也有利于新生儿迅速正常呼吸。随着人们生活水平的提高,无痛分娩被广泛应用。选择更安全、有效的麻醉方式是备受关注的问题,及麻药产生的不良反应都要充分考虑,选择正确的麻醉方法,可以减轻产妇的疼痛度,保证母婴的生命安全,为手术的开展提供了良好的条件。本研究中,观察组产妇的活跃期时间和总生产时间均短于对照组,差异对比具有统计学意义(P<0.05)。说明硬膜外麻醉在无痛分娩过程中,会减弱产妇腹肌力量及下肢肌肉力量,从而降低产妇的产力,增加生产时间。如果胎儿过大、胎位不正、脐带绕颈、胎心微弱或者是产妇不具备自然分娩的条件,临床上会选择采用剖腹产手术将胎儿取出[4]。本研究中,觀察组术后并发症发生率为4.88%,对照组术后并发症发生率为2.95%,观察组低于对照组,差异比较有统计学意义(P<0.05)。
综上所述,将腰硬联合麻醉用于无痛分娩产妇的临床效果理想,提高临床安全性,有效降低患者的阵痛效果和术后并发症的发生率,值得推广应用。
参考文献
胡杰, 陈胜阳, 王更富,等.舒芬太尼替代芬太尼应用于分娩镇痛的安全性分析[J].中国微创外科杂志, 2017, 17(7):650-652.
李谦.腰硬联合麻醉应用于无痛分娩的疗效及安全性分析[J].中国妇幼健康研究, 2017, 28(S1):426-427.
黄亚龙.腰硬联合麻醉在无痛分娩中的应用效果及对妊娠结局的影响[J].海军医学杂志, 2016, 37(6):544-547.
房建, 赵继蓉.小剂量罗哌卡因联合舒芬太尼腰硬联合麻醉在无痛分娩中的应用[J].中华全科医学, 2018, 16(2):264-267.
