脑梗死急性期患者外周血CD4+ T细胞PD-1表达变化与血清炎症因子水平的关系
2019-11-27王玮冯筑生李俊杰牛军尹文
王玮,冯筑生,李俊杰,牛军,尹文
(1中国人民解放军空军军医大学第一附属医院,西安710032;2中国人民解放军联勤保障部队第967医院)
脑梗死的致死率、致残率均很高,部分患者可出现永久性神经功能障碍[1,2]。研究发现,脑梗死能够导致免疫抑制,易引发细菌感染,脑梗死后感染的发生率为23%~65%,严重影响患者的神经功能恢复和预后[3,4]。CD4+T细胞对脑梗死后免疫功能的维持具有重要作用,根据CD4+T细胞所处的成熟阶段和免疫功能不同,其主要分为三个亚群,即初始T细胞(CD4+CD45RA+CCR7+T细胞)、记忆T细胞(CD4+CD45RA-CCR7+T细胞)和效应T细胞(CD4+CD45RA-CCR7-T细胞),对判定免疫功能具有重要意义,这三个亚群的百分比降低表示机体免疫功能下降。程序性死亡分子1(PD-1)是表达于T细胞表面的免疫调节分子,是免疫系统参与免疫功能调节的重要分子之一。PD-1及其配体是T细胞活化的关键负性共刺激分子,PD-1与其配体结合后能够使T细胞停滞于G0/G1期,从而抑制T细胞的生物学功能,调节免疫炎症反应程度[5]。而γ干扰素(IFN-γ)、肿瘤坏死因子α(TNF-α)是T细胞发挥免疫活性功能的重要炎症因子,但PD-1与炎症因子关系的研究报道较少。为此,本研究观察了脑梗死急性期患者外周血单个核细胞(PBMCs)中PD-1表达及血清IFN-γ、TNF-α表达的变化,分析PD-1与血清炎症因子的相关性,旨在明确脑梗死急性期免疫功抑制的病理机制。
1 资料与方法
1.1 临床资料 收集2017年6月~2018年6月我院收治的脑梗死急性期患者30例(观察组),男18例、女12例,年龄46~75岁、中位年龄58岁,发病时间<24 h。纳入标准:明确的突发性神经功能障碍病史;经头颅CT或MRI检查确诊。排除标准:合并其他自身免疫性疾病;在过去的3个月中因其他疾病接受过免疫抑制剂治疗;取血前4周内出现过急性炎症性疾病。另选择性别、年龄相匹配的健康查体者30例作为对照组,男17例、女13例,年龄48~74岁、中位年龄59岁。两组性别、年龄具有可比性。本研究经过医院医学伦理委员会审核批准,受试者均签署知情同意书。
1.2 外周血的采集和PBMCs的分离 观察组起病24 h内、对照组入组时采集外周静脉血10 mL。加入等体积RPMI1640充分混匀,加入淋巴细胞分离液,采用密度梯度离心法分离PBMCs。分离出的PBMCs在显微镜下计数,然后重悬于10%胎牛血清中,调整细胞密度为1×107/mL,用于检测CD4+T细胞亚群的百分比。剩余血清置于-80 ℃保存,用于检测IFN-γ、TNF-α。
1.3 PBMCs中CD4+T细胞亚群、PD-1+细胞检测 用以下带有荧光标记素的小鼠抗人单克隆抗体(CD4-FITC、CD45RA-PE、CCR-7-APC、PD-1-PerCP)来识别CD4+T细胞三个亚群的表面分子,并使用与以上抗体相对应的同型对照来调整各个通道补偿和设定圈门参数。避光条件下用以上抗体将分离出的PBMCs染色,4 ℃孵育30 min。流式洗液洗涤3次,重悬于500 μL的1%多聚甲醛/PBS中,4 ℃保存。采用流式细胞仪检测CD4+CD45RA+CCR7+T细胞、CD4+CD45RA-CCR7+T细胞和CD4+CD45RA-CCR7-T细胞占CD4+T细胞的百分比,PD-1+细胞占CD4+T细胞各个亚群的百分比。
1.4 血清IFN-γ、TNF-α检测 采用ELISA法检测血清IFN-γ、TNF-α水平,具体步骤参照试剂盒说明书。利用酶标仪检测光密度(OD)值来计算IFN-γ、TNF-α的血清滴度。每个样本检测3次,取平均值。
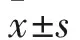
2 结果
2.1 两组外周血PBMCs中CD4+T细胞亚群比较 观察组外周血PBMCs中CD4+CD45RA+CCR7+、CD4+CD45RA-CCR7+、CD4+CD45RA-CCR7-细胞占CD4+T细胞的百分比均低于对照组(P<0.05或<0.01)。见表1。
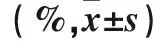
表1 两组外周血PBMCs中CD4+ T细胞亚群比较
2.2 两组外周血PBMCs中PD-1+细胞占CD4+T细胞各亚群的百分比比较 观察组外周血中PD-1+细胞占CD4+CD45RA+CCR7+、CD4+CD45RA-CCR7+和CD4+CD45RA-CCR7-细胞的百分比高于对照组(P<0.05或<0.01)。见表2。
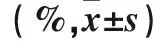
表2 两组外周血PBMCs中PD-1+细胞占CD4+ T细胞各亚群的百分比比较
2.3 两组血清IFN-γ、TNF-α水平比较 观察组血清IFN-γ、TNF-α水平均低于对照组(P<0.05或<0.01)。见表3。
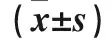
表3 两组血清IFN-γ、TNF-α水平比较
2.4 观察组外周血PBMCs中PD-1+细胞占CD4+T细胞各亚型百分比与炎症因子的相关性 观察组外周血中PD-1+细胞占CD4+CD45RA+CCR7+、CD4+CD45RA-CCR7+和CD4+CD45RA-CCR7-细胞的百分比与血清IFN-γ、TNF-α水平呈负相关(P均<0.05)。见表4。
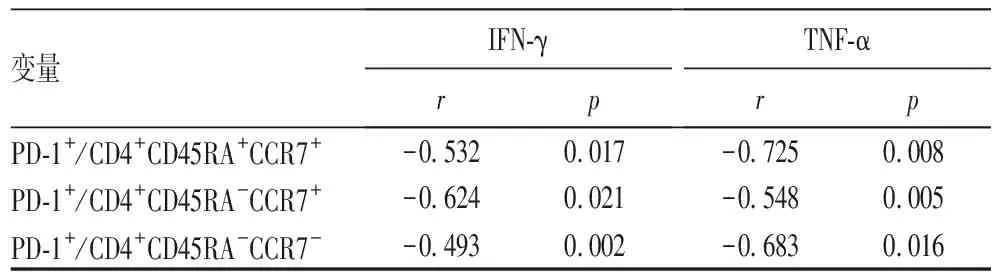
表4 脑梗死急性期患者外周血PD-1+细胞占CD4+ T细胞各亚群百分比与炎症因子相关性分析
3 讨论
T细胞免疫功能异常在脑梗死急性期的免疫抑制和易发感染的病理机制中发挥重要作用。临床研究显示,脑梗死急性期患者外周血PBMCs中T细胞免疫功能受到明显抑制[6,7]。动物实验证实,脑梗死可引起外周免疫抑制,特别是T细胞免疫功能障碍[8,9]。
外周血PBMCs中的CD4+T淋巴细胞活化后,诱导T细胞表面分子PD-1广泛表达,PD-1与其配体结合,发挥抑制T淋巴细胞的功能,从而抑制自身免疫应答[5]。PD-1与免疫功能存在密切关系,而炎症因子IFN-γ、TNF-α水平是反映T细胞免疫功能的重要指标。为了明确脑梗死急性期免疫抑制的发生机制,本研究分析了脑梗死患者PBMCs中CD4+T细胞三个亚群百分比、PD-1相对表达水平和炎症因子水平的差异以及PD-1相对表达水平和血清炎症因子水平的相关性。结果显示,观察组外周血PBMCs中CD4+T细胞三个亚群百分比和炎症因子水平低于对照组,而PD-1在CD4+T细胞三个亚群的相对表达水平高于对照组,说明PD-1对CD4+T细胞的免疫功能具有抑制作用。相关性分析显示,观察组外周血PBMCs中PD-1在CD4+T细胞三个亚群的相对表达水平与炎症因子水平呈负相关。
CD4+T细胞分为三个亚群,即初始T细胞、记忆T细胞和效应T细胞。经抗原刺激后,初始T细胞开始抗原提呈特异性T细胞反应,并逐渐分化成熟为记忆T细胞和效应T细胞。记忆T细胞和效应T细胞比初始T细胞有更强的抗原识别能力和释放炎症因子(如IFN-γ、TNF-α等)、激活免疫反应的能力,从而在清除病原体中发挥重要作用[10,11]。CD4+T细胞表面的某些特定分子如PD-1与其免疫功能的发挥密切相关,PD-1信号通路与脑梗死后的中枢炎症反应和神经功能缺失有重要联系[12,13]。动物实验发现,PD-1在抑制中风模型小鼠T细胞免疫功能的过程中发挥作用[14,15]。本研究结果显示,脑梗死急性期患者外周血PD-1在CD4+T细胞三个亚群的相对表达量明显升高,而与炎症因子的血清水平呈负相关。
综上所述,脑梗死急性期患者外周血PBMCs中CD4+T细胞膜表面分子PD-1的表达与血清炎症因子IFN-γ、TNF-α水平有关。这为明确脑梗死急性期免疫抑制的病理机制提供了理论参考,也为探索通过抑制PD-1的表达减少脑梗死后感染并发症的策略提供了理论依据。
