重组人干扰素α2b凝胶治疗高危人乳头瘤病毒感染的药物经济学评价
2019-11-27张学斌管海静刘国恩
张学斌 管海静 刘国恩
宫颈癌是严重威胁女性健康的第二大恶性肿瘤,给社会和家庭带来沉重负担[1-3]。我国每年约有10万新发病例,占全球新发病例1/4左右;每年因宫颈癌死亡病例约3万人;2010年北京市常住人口宫颈癌疾病负担分析显示,每1 000名妇女由于宫颈癌损失0.47个质量调整生命年(QALYs)[4]。近年来,随着人们生活方式变化,宫颈癌的发病率逐渐上升并呈年轻化趋势。宫颈癌也是目前唯一病因明确的恶性肿瘤,99%宫颈癌由高危人乳头瘤病毒(human papillomavirus, HPV)持续感染引起,因此,如何有效预防HPV感染和阻断高危HPV持续感染为预防宫颈癌发病的关键[5]。目前针对宫颈癌一级预防的HPV疫苗已经在中国上市,但针对宫颈癌二级预防的治疗性药物或疫苗还没有上市产品[6-8]。虽然目前还没有针对HPV感染的特异性的药物,但临床上多采用治疗宫颈炎的重组人干扰素 α2b和中成药作为抗HPV治疗措施[9-15]。尤靖安(重组人干扰素α2b凝胶)通过诱导细胞内产生具有酶活性的抗病毒免疫蛋白,间接抑制病毒复制,同时还具有抗肿瘤和调节免疫作用。既往研究表明其在阻断HPV感染方面具有一定疗效[16-18]。本研究通过前瞻性队列研究设计[19],收集目前临床3种针对高危HPV感染治疗方案数据,探索尤靖安、保妇康栓以及不使用药物治疗清除 HPV的效果;从社会学角度出发,对上述3种治疗方案进行药物经济学评价,比较3种治疗方案的成本-效果和成本-效用,以期找出治疗HPV较好的方案,优化资源配置,为相关政策准入和临床选择提供依据。
1 资料与方法
1.1 一般资料
本研究数据来源于一项2015年6月至2017年8月开展的队列研究。研究对象来自北京、重庆、陕西、贵州、浙江、河北、山西等17家二级以上医院1 138例慢性宫颈炎合并高危HPV阳性的门诊患者。根据诊疗情况自然形成尤靖安组、保妇康栓组和非药物治疗组,全部患者进入队列后观察1年。523例尤靖安组患者、495例保妇康栓组患者和120例非药物治疗组患者年龄、生育次数、妇科症状和体征、高危 HPV分型、进入队列时欧洲五维健康量表(EQ-5D)评分比较,差异无统计学意义(P>0.05)。见表1。
1.2 患者用药
尤靖安组中,503例(96.18%)患者观察期内单独使用尤靖安,治疗时间(97.06±55.44)d。保妇康栓组中,457例(92.32%)患者观察期内单独使用保妇康栓,治疗时间(102.38±65.83)d。两组患者治疗时间比较,差异无统计学意义(Z=0.879 6,P=0.379 1)。
1.3 研究方法和指标
1.3.1 研究方法本研究采用决策树模型进行成本-效果和成本-效用分析。决策树模型结构见图 1。所有高危HPV感染患者根据医师处方决策分为3组队列,该模型的患者均有以下5种可能的路径。
路径1:3个月HPV检测阴性。
路径2:3个月HPV检测阳性,6个月时HPV检测阴性。
路径3:3个月HPV检测阳性,6个月时HPV检测阳性,9个月时检测阴性。
路径4:3个月HPV检测阳性,6个月和9个月时检测均阳性,12个月时HPV检测阴性。
路径5:3个月HPV检测阳性,6个月和9个月时检测均阳性,12个月时HPV检测阳性。
1.3.2 效果指标本研究效果指标为高危HPV转阴率,根据高危HPV检查结果,分别计算治疗后3个月、6个月、9个月和12个月高危HPV转阴率。
1.3.3 效用指标本研究选择的效用指标为QALYs。生命质量相关数据采用EQ-5D进行测量,分别于患者进入队列时和每次访视时填写 EQ-5D问卷,将EQ-5D评分代入相应积分方程得到患者效用值。本研究选择同为亚洲国家的日本效用值积分体系,效用值换算公式如下:U=1-(0.152+0.075×M2+0.418×M3+0.054×S2+0.102×S3+0.044×U2+0.133×U3+0.080×P2+0.194×P3+0.063×A2+0.112×A3)。M2-A3为 10个主要变量,其中 M2、S2、U2、P2、A2为 1分别表示行动、自我照顾、日常活动、疼痛/不舒服、焦虑/沮丧处于第 2水平,其他为 0;M3、S3、U3、P3、A3为 1分别表示行动、自我照顾、日常活动、疼痛/不舒服、焦虑/沮丧处于第3水平,其他为0。行动、自我照顾、日常活动、疼痛/不舒服、焦虑/沮丧均处于第1水平则健康效用值为1。

图1 高危HPV感染患者治疗决策树模型
1.4 成本的选择与确认
药物经济学评价中的成本包括直接成本(直接医疗成本和直接非医疗成本)、间接成本和隐性成本。隐性成本已包括在测量结果中,一般不单独测量。本研究从社会角度,全面测量高危 HPV感染患者在12个月观察期内直接医疗成本、直接非医疗成本和间接成本。直接医疗成本包括挂号费、检查费、药品费用、其他治疗费用等;直接非医疗成本包括交通费和住宿费;间接成本包括患者工资损失。
1.5 成本-效果和成本-效用分析方法
本研究采用成本-效果分析(CEA)和成本-效用分析(CUA)对尤靖安组、保妇康栓组、非药物治疗组高危HPV进行药物经济学评价,分别以高危HPV转阴率和QALYs来衡量。药物经济学评估结果使用增量成本-效果比(ICERs)和增量成本-效用比(ICEUs)表示。药物经济学研究者所用的变量通常较难完全准确测量,存在一定偏倚和随机误差,因此,需要对研究中具有不确定性的变量进行敏感性分析。
1.6 统计学分析
本研究运用SAS 9.3进行数据分析,计量资料比较采用方差分析或Wilcoxon秩和检验;计数资料采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 3组治疗效果比较
治疗后3个月,尤靖安组高危HPV转阴率明显高于保妇康栓组和非药物治疗组,差异有统计学意义(P<0.05);治疗后6个月,尤靖安组高危HPV转阴率明显高于保妇康栓组和非药物治疗组,差异有统计学意义(P<0.05);3组患者治疗后9个月高危HPV转阴率比较,差异无统计学意义(P>0.05)。见图2。
2.2 3组不同阶段人均成本和效用值比较
为了模拟患者整个治疗期间的生命质量状况,假设在任何时间的EQ-5D评分的均值为患者过去一段时期内生命质量的平均状况。图3为不同组患者在不同时段的成本和效用值数据。
2.3 3组不同阶段人均成本比较

图2 不同队列单独药物暴露人群不同时间HPV转阴率

图3 3组患者不同阶段人均成本和效用值比较
3组患者在真实医疗环境下就诊以及根据决策树模型测算的人均成本见表3。从表中可以看出,从直观上来看,在任何一段时间内,尤靖安组平均成本均高于保妇康栓组,但通过决策树模型进行成本测算发现,短期内尤靖安组人均成本高于保妇康栓组,但随着时间推移,尤靖安组和保妇康栓组人均成本差异逐渐变小。半年后,随着转阴率提高,治疗人数变化,尤靖安组成本低于保妇康栓组。
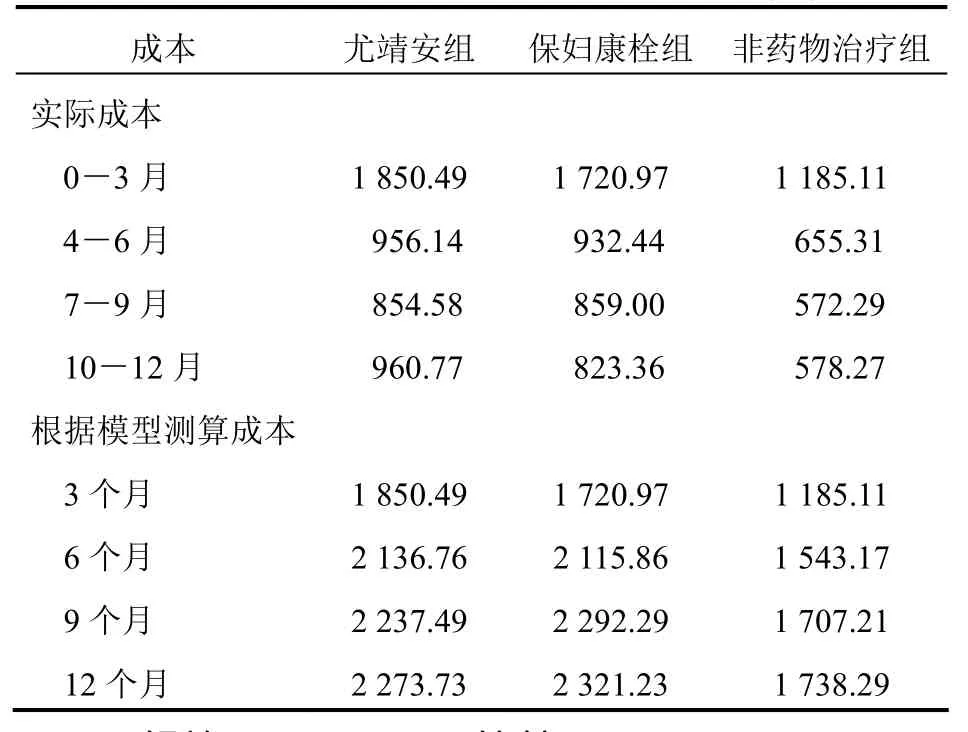
表2 3组患者不同阶段人均成本比较(元)
2.4 3组效用(QALYs)比较
效用的计算首先假定HPV阳性患者在任何时点如果HPV转阴,则患者后续的生命质量保持不变。按照决策树模型计算不同队列患者不同时间点与基线比较人均增加的 QALYs,见表 3。结果显示,药物治疗组人均获得的QALYs高于非药物治疗组,尤靖安组人均获得的QALYs高于保妇康栓组。

表3 3组患者不同时点与基线比较人均获得质量生命年(QALYs)
2.5 3组成本-效果比较
根据世界卫生组织(WHO)建议,ICER<人均国内生产总值(GDP),所增加的成本完全值得;人均GDP<ICER<3倍人均GDP,增加的成本可以接受;ICER>3倍人均GDP,增加的成本不值得。中国人均GDP已接近1万美元,因此,从全社会角度来看,无论是尤靖安组和保妇康栓组与非药物治疗组比较,还是尤靖安组与保妇康栓组比较,所增加的成本是完全值得的。
治疗后3个月,尤靖安组与非药物治疗组比较增量成本为26.94元,保妇康栓组与非药物治疗组比较增量成本为 43.60元,尤靖安组与保妇康栓组比较增量成本为10.44元。治疗后6个月,尤靖安组与非药物治疗组比较增量成本为30.38元,保妇康栓组与非药物治疗组比较增量成本为52.93元,尤靖安组与保妇康栓组比较增量成本为2.40元。在前6个月,高产出队列相对于低产出队列,HPV转阴率每提高1个百分点,增加的成本最高为50元左右。到9个月以后,随着3组患者HPV转阴率均达到90%以上,尤靖安组和保妇康栓组药物治疗与非药物治疗组比较,增量成本均增加到几百元,而尤靖安组与保妇康栓组转阴率差不多,且成本略低。见表4。
2.6 3组成本-效用比较
表5为不同时间点成本-效用分析结果。在任何时间点,3组患者中,尤靖安组人均获得的QALY最多,其次为保妇康栓组,非药物治疗组人均获得的QALY最少。从效用角度,与不使用抗HPV药物的临床观察比较,尤靖安组治疗方案在治疗后3个月、6个月、9个月和12个月的增量成本分别为38 911元、22 400元、28 057元和12 086元,保妇康栓组为39 693元、27 014元、15 0021元和47 782元。尤靖安组与保妇康栓组比较,在治疗后3个月、6个月、9个月和12个月的增量成本分别35 978元、3 943元、-3 654元和-1 480元。尤靖安组与保妇康栓组比较每多获得1个QALY,在治疗后3个月、6个月、9个月和12个月需多付出的成本分别为35 978元、3 943元、-3 654元和-1 480元。根据WHO 建议,ICUR<GDP,所增加的成本完全值得;人均 GDP<ICUR<3倍人均GDP,增加的成本可以接受;ICUR>3倍人均GDP,增加的成本不值得。中国人均GDP已接近1万美元,因此,从全社会角度来看,无论是尤靖安组和保妇康栓组与非药物治疗组比较,还是尤靖安组与保妇康栓组比较,所增加的成本是完全值得的。
2.7 3组敏感性分析结果
药物经济学评价中,各种参数由于具有一定的不确定性,如药品价格、产出数据偏倚等对评价结果会产生一定影响。本研究用药品价格变化(上下浮动 10%和20%)进行单因素敏感性分析,结果以旋风图(Tornado diagram)表示。药品价格单因素敏感性分析结果表明,即使尤靖安组成本增加 20%,或保妇康栓组成本降低 20%,尤靖安组与保妇康栓组比较,两者之间药物经济学评价结果不会发生变化。见图4~9。
3 讨论
本研究采用流行病学前瞻性队列研究方法,通过收集高危HPV感染患者临床实际诊疗数据,通过成本和产出指标评估尤靖安组、保妇康栓组和非药物治疗组 3种临床方案的经济学。结果表明,药物干预能更快地清除高危 HPV,且尤靖安组的治疗效果优于保妇康栓组。虽然尤靖安组治疗队列在治疗后3个月内和和6个月内成本最高,保妇康栓组治疗队列次之,非药物治疗组队列最低,但在治疗后3个月、6个月时,尤靖安组与保妇康栓组比较,ICER仅为10.44元/HPV清除率和2.40元/HPV清除率;尤靖安组与非药物治疗组比较的ICER也只有为26.94元/HPV清除率和30.38元/HPV清除率;尤靖安组与保妇康栓组、非药物治疗组比较ICER分别为43.60元/ HPV清除率和52.93元/HPV清除率。在治疗后9个月和12个月时,由于HPV自动清除等原因,尤靖安组与保妇康栓组比较由于成本已低于保妇康栓组,具有绝对经济学优势;与非药物治疗组比较 ICER也仅为239.95元/HPV清除率和182.74元/HPV清除率。

表4 3组患者成本-效果比较
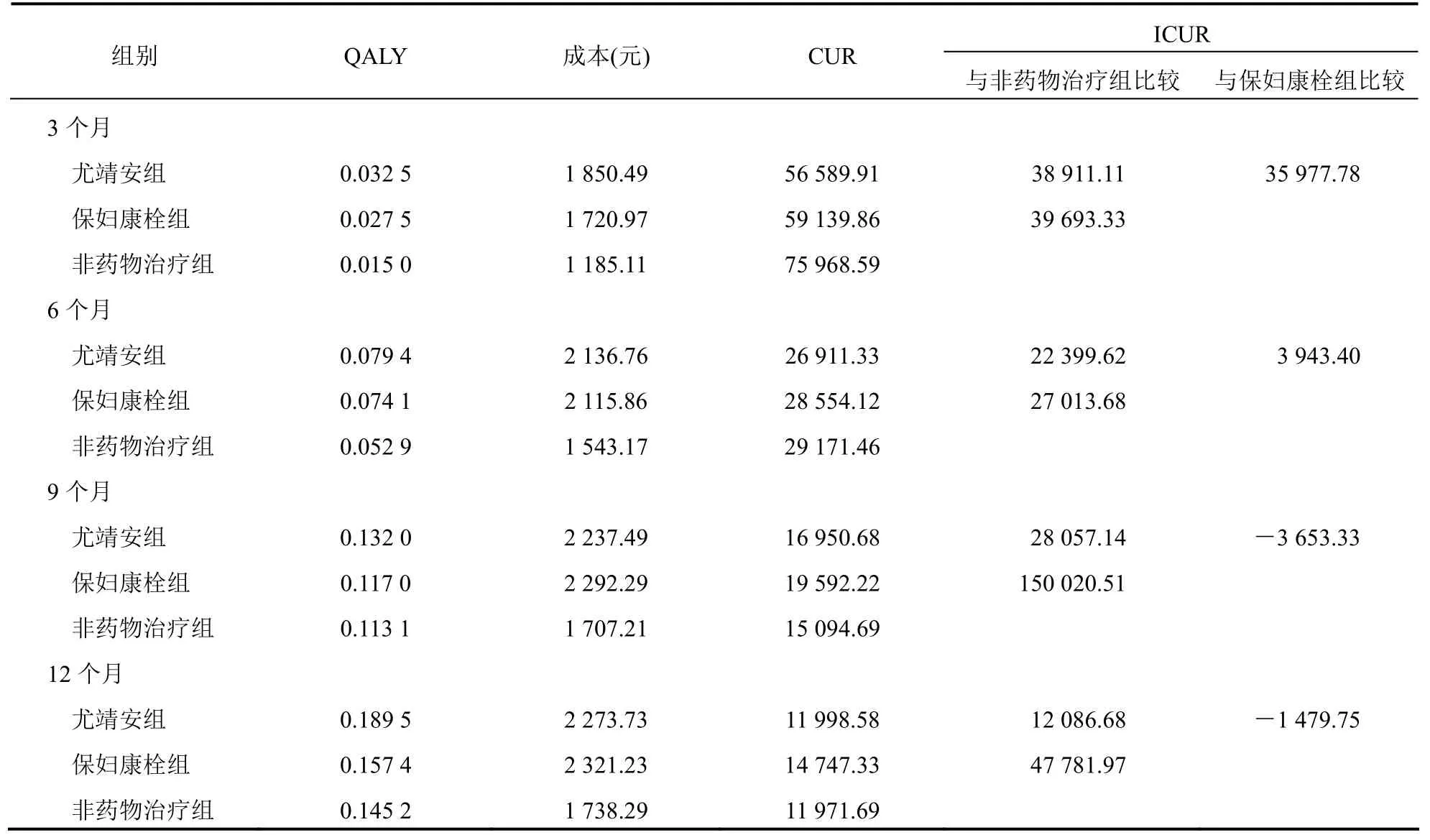
表5 3组患者成本-效用比较

图4 高危HPV转阴率成本-效果药品价格敏感性分析(尤靖安组比保妇康栓组)

图5 QALY成本-效用价格敏感性分析(尤靖安组比保妇康栓组)

图6 高危HPV转阴率成本-效果药品价格敏感性分析(尤靖安组比非药物治疗组)

图7 QALY成本-效用价格敏感性分析(保妇康栓组比非药物治疗组)

图8 QALY成本-效用价格敏感性分析(尤靖安组比非药物治疗组)
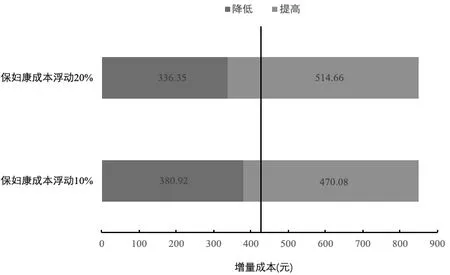
图9 高危HPV转阴率成本-效果药品价格敏感性分析 (保妇康栓组比非药物治疗组)
从行动、自我照顾、日常活动、疼痛/不适、焦虑/沮丧5个维度对高危HPV感染患者生命质量进行评估,由于影响HPV感染患者生命质量的主要因素为局部疼痛/不适、以及高危 HPV感染给患者带来精神上的焦虑/沮丧,因此,HPV转阴越快,患者获得的QALYs就多。尤靖安组患者在治疗后3个月和6个月的成本高于保妇康栓组,但其ICUR分别为35 977.78元/QALY和3 943.40元/QALY,6个月后,尤靖安组患者成本已低于保妇康栓组,获得的QALYs更多。尤靖安组与非药物治疗组比较,虽然成本一直较高,但获得的QALYs也多,ICUR最高只有38 911.11元/QALY(3个月、6个月、9个月和12个月的ICUR分别为38 911.11元/QALY、22 399.62元/QALY、28 057.14元/QALY和12 086.68元/QALY)。中国人均GDP已接近1万美元,因此,从全社会角度来看,无论是尤靖安组和保妇康栓组与非药物治疗组比较,还是尤靖安组与保妇康栓组比较,所增加的成本是完全值得的。从全社会角度来看,在高危HPV感染治疗中,尤靖安组和保妇康栓组药物治疗与非药物治疗组比较,能更快地清除高危 HPV,减少持续感染时间,具有更高的临床价值,同时具有成本-效果和成本-效用优势。药物干预中,尤靖安组与保妇康栓组比较,HPV清除速度更快,具有一定临床优势,且药物经济学价值更高。
