术前CONUT评分在接受手术治疗胃癌患者中预后价值的Meta分析
2019-11-25游慧慧周艳兰王伯阔
游慧慧,丁 燕,周艳兰,王伯阔
(1.华中科技大学同济医学院附属武汉中心医院消化内科,武汉 430014;2.华中科技大学同济医学院附属武汉中心医院肿瘤科,武汉 430014;3.武汉血液中心供血科,武汉 430030)
胃癌作为最常见的恶性肿瘤之一,据GLOBOCAN最新统计数据,2015年全球胃癌新发病约103.4万例,死亡约78.3万例,分别位于所有恶性肿瘤发病率第6位、病死率第2位,严重威胁人类的生命健康[1]。我国作为胃癌高发国家,发病和死亡数均约占世界的50%,疾病负担相当严重[2]。近年来,随着早期诊断理念的普及,以及手术、放化疗和分子靶向等多种治疗手段的不断成熟与进步,胃癌的治疗效果已得到一定程度的改善,但患者的总体结局仍然较差[3]。因此,寻找合适的预后评估标志物,尤其是非侵入性和高效的生物标志物,对于胃癌患者的综合管理显得尤为重要。近年来,CONUT评分系统逐渐引起人们的关注。作为一种新近提出的营养状况筛查工具,其可通过血清清蛋白、淋巴细胞计数及胆固醇浓度3项外周静脉血检验值计算得出,具有简单、方便等特点[4]。最近的研究表明,CONUT评分可用于协助评估恶性肿瘤的预后,与肺癌、结直肠癌、肝癌等肿瘤患者的预后明显相关[5-7]。然而,关于其在接受手术治疗胃癌患者中的预后评估价值却仍存在争议[8-12]。因此,本研究对既往发表的相关研究结果进行汇总分析,以综合评估术前CONUT评分在接受手术治疗胃癌患者中的预后价值,从而为胃癌的预后评估提供潜在标记物。
1 资料与方法
1.1文献检索 计算机检索PubMed、Web of Science、Embase、Cochrane图书馆、中国期刊全文数据库(CNKI)、万方数据库等数据库,检索语言为中、英文,查找关于术前CONUT评分与接受手术治疗胃癌患者预后关系的相关研究,检索时间为建库至2018年10月,并手工检索相关专业杂志,追溯纳入文献的参考文献。文献检索采用主题词和自由词相结合的方法,其中,英文检索策略为 (“controlling nutritional status” OR “CONUT” OR “controlling nutritional index”) AND (“gastric neoplasms[Mesh]” OR “gastric tumors[tiab]” OR “gastric carcinoma[tiab]” OR “gastric cancer[tiab]” OR “GC”);中文检索策略为(“controlling nutritional status”或“CONUT”)和(“胃癌”或“胃恶性肿瘤”或“胃食管结合部腺癌”或“胃肿瘤”)。
1.2文献纳入与排除标准 纳入标准:(1)研究类型为原创性研究,文种限英文或中文;(2)研究对象均为经病理组织学证实为胃恶性肿瘤的患者;(3)暴露因素为进行了术前CONUT评分,并分为两组;(4)研究目的为研究术前CONUT评分与接受手术治疗胃癌患者预后的关系;(5)文献中有关于总生存期(OS)或无复发生产期(RFS)的预后风险比(hazard ratio,HR)和其95%的可信区间(confidence intervals,CI)值或可从提供的数据中计算获得。排除标准:(1)基于同一群患者的重复研究;(2)包含未进行手术治疗患者的研究。
1.3文献筛选和资料提取 根据事先制订好的纳入、排除标准,由2名研究者各自独立地筛选符合标准的相关文献,若有分歧,则由第3名研究者评估后做出决断。确定纳入文献后,2名研究者各自独立地从每一篇参考文献中提取以下信息:(1)第一作者姓名、文章发表年份、国家、纳入患者例数、年龄、肿瘤分期、截止值、结局指标、是否行根治性手术、是否行多因素分析;(2)生存分析数据包括OS和RFS的HR及其95%CI。提取完成后,双方交叉检查对方提取的信息,有异议之处通过双方讨论或交由第3名研究者裁定解决。若原文中没有直接提供关于预后指标的HR及95%CI值,则根据TIERNEY等[13]提供的方法,用Engauge Digitizer 4.1软件析出原始数据,再经过推理得出,意见不一致时则通过查阅原始资料核实。
1.4质量评价 由2名研究者根据纽卡斯尔-渥太华量表(newcastle-ottawa scale,NOS)分别对纳入文献的质量进行评价。NOS评分满分为9分,包括观察组和对照组研究对象的定义和选择、两组的可比性和研究结局3方面内容,0~6分为低质量,7~9分为高质量[14]。如遇分歧,由2名研究者通过讨论或交由第3名研究者裁定解决。
1.5统计学处理 利用Stata 12.0 统计软件进行分析。HR和95%CI作为效应量。采用Q检验(检验水准为P=0.10)和I2检验(检验水准为I2=50%)进行异质性分析,若P>0.10且I2≤50%,表明纳入研究将无明显异质性,选用固定效应模型进行效应量合并,反之则使用随机效应模型。亚组分析和敏感性分析用于进一步探究各项纳入研究对合并结果的影响,以P<0.05为差异有统计学意义。发表偏移的评估采用Begg′s和Egger′s检验,P<0.05为存在发表偏移。
2 结 果
2.1文献检索结果 初步检索共筛出14篇文献,其中英文14篇,中文0篇。按照纳入及排除标准进行筛选,最终共有5篇英文文献纳入最终分析[8-12],筛选流程见图1。

表1 纳入文献的基本特征

表2 NOS评分评价文献质量
REC:暴露队列的代表性;SNEC:非暴露队列的选择;AE:暴露的确定;DO:研究开始前有没有研究对象发生结局事件;SC:研究控制了年龄和性别因素;AF:研究控制了其他混杂因素;AO:结局事件的评估;FU:随访是否充分(≥36个月);AFU:随访的完整性(≥90%)。
2.2纳入文献的基本特征 文献发表年限在2017-2018年,发表国家为中国和日本,总计包含1 822例Ⅰ~Ⅳ期胃癌患者,文献基本特征见表1。其中文献[10-11]为网络提前发表,时间分别为2017年、2018年。按照NOS量表进行文献质量评估,所有纳入文献NOS评分为7~8分,其中3篇7分[8,11-12],2篇8分[9-10],各纳入文献的质量评价见表2。
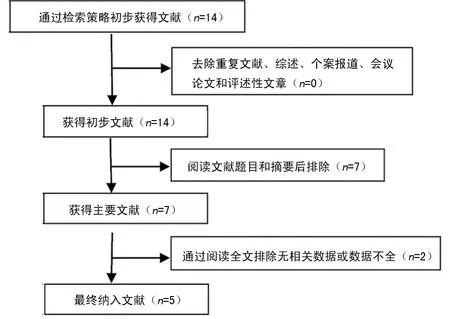
图1 文献筛选流程
2.3Meta分析
2.3.1术前CONUT评分与OS的关系 所有纳入文献均评估了术前CONUT评分与患者OS的关系[8-12],异质性检验提示各研究间存在异质性(I2=86.5%,P<0.001),故采用随机效应模型进行合并分析。Meta分析结果显示:与低CONUT评分患者相比,术前高CONUT评分患者的OS明显缩短,差异有统计学意义(HR:1.71,95%CI:1.03~2.85,P=0.038),见图2。

图2 术前CONUT评分与胃癌患者OS关系的森林图
2.3.2术前CONUT评分与RFS的关系 仅有1篇文献[12]评估了术前CONUT评分与患者PFS的关系,无法进行合并分析。该研究根据胃癌患者术前的CONUT评分,将532例接受胃癌根治术的纳入患者分为3组:正常组、轻度升高组和中重度升高组。多因素分析结果表明:与术前CONUT评分正常组患者相比,术前CONUT评分轻度升高组患者的RFS明显缩短(HR:1.376,95%CI:1.005~1.884),而中高度升高组患者的RFS无明显变化(HR:1.154,95%CI:0.726~1.836)。
2.3.3亚组和敏感性分析 由于各研究间异质性较大,为进一步探究各研究间异质性的来源,笔者通过分析纳入研究及查阅文献,考虑到截断值和患者来源国家的不同可能影响研究结果,因此,根据不同的截断值(3vs. 其他)和不同的患者来源国家(中国vs. 日本)进行了亚组分析。结果显示:在中国和截止值为3的研究中,术前CONUT评分与胃癌患者的OS明显缩短(中国,HR:1.44,95%CI:1.13~1.84,P=0.003;截止值为3,HR:3.27,95%CI:1.96~5.48,P<0.001),研究间均无明显异质性(中国,I2=0.0%,P=0.593;截止值为3:I2=33.1%,P=0.222);但在日本和截止值不为3的研究中,术前CONUT评分与胃癌患者的OS无明显相关性(日本,HR:2.05,95%CI:0.68~6.18,P=0.203;截止值不为3,HR:1.16,95%CI:0.75~1.80,P=0.491),研究间的异质性均较为明显(日本:I2=93.2%,P<0.001;截止值不为3:I2=78.0%,P=0.011),见图3。进一步的敏感性分析显示:所有纳入文献均位于参考线之内,去除任意一项研究均不能改变总体趋势,研究结果高度稳定,可信度较高,见图4。
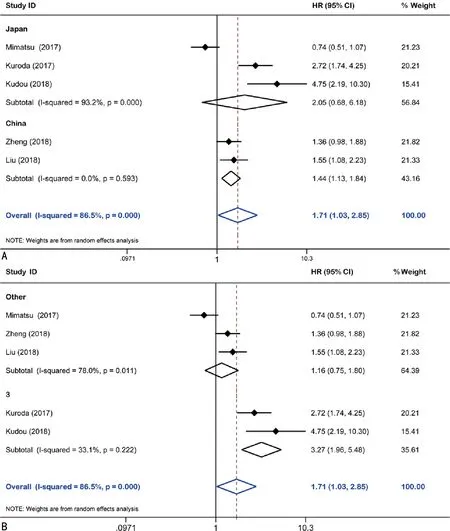
A:国家(中国vs. 日本);B:截止值(3vs. 其他)
图3基于不同国家和截止值进行亚组分析的森林图

图4 敏感性分析
2.3.4发表偏倚分析 采用Begg′s和Egger′s检验对项纳入文献进行发表偏移分析,Begg′s检验(Z=1.22,P=0.221)和Egger′s检验(t=1.61,P=0.205)均提示无发表偏倚,纳入研究具有良好的代表性,见图5。
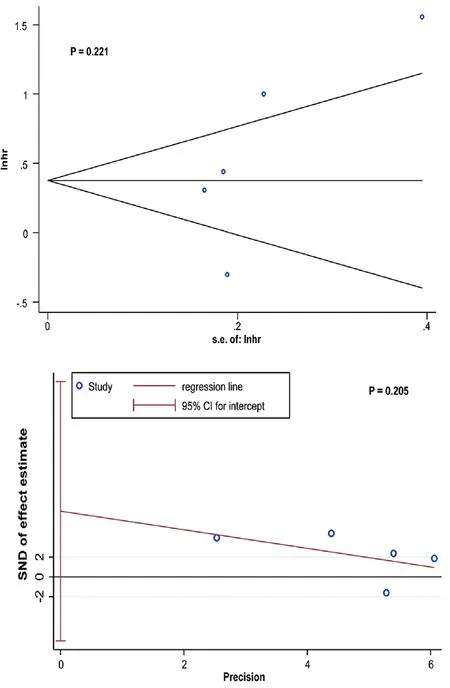
图5 Begg′s和Egger′s检验发表偏倚漏斗图
3 讨 论
本文综合分析既往5项高质量研究,结果显示术前高CONUT评分与胃癌患者的不良OS和RFS明显相关。而且,本研究的所有纳入文章均发表于2017年和2018年,突出了当前对CONUT评分作为胃癌预后标志的强烈研究兴趣。
临床上恶性肿瘤相关的营养不良是一个非常普遍又不被重视的问题,特别是在消化道恶性肿瘤中[15]。越来越多的临床证据表明,营养不良与多种临床不良事件密切相关,包括生活质量差,化疗反应降低,以及辅助治疗期间严重毒副作用的发生率高等。而严重的不良事件往往又会导致患者摄入口服食物减少,治疗计划改变或中断,更加损害患者的生活质量,从而导致更严重的营养不良[16]。这一恶性循环的形成,严重影响恶性肿瘤患者的治疗效果和临床预后[17]。因此,临床医生一直致力于寻找可靠的生物标志物,以识别恶性肿瘤相关的营养不良,从而改善患者的综合管理。
最近,CONUT评分作为一种评估患者免疫营养状况的指标,已被报道能独立预测多种恶性肿瘤的预后[18]。关于CONUT评分在所有实体肿瘤中的临床意义和预后评估价值,在2017年的一项Meta分析已经得到证实[18]。然而,该研究仅仅纳入了4篇文献,而关于胃癌的仅有1篇[8],无法进行亚组分析以明确CONUT评分在胃癌中的预后价值。同时,该研究结果表明,CONUT评分与接受手术治疗的胃癌患者的OS不相关(HR:0.738,95%CI:0.509~1.069,P=0.061)。在该研究发表之后,在2017年和2018年又有4项相关研究针对这一主题进行了报道[9-12],均得出了前一项研究[8]相反的结论。基于上述研究现状,同时考虑到单个研究纳入样本量较小,可能影响了研究结果的准确性,笔者进行了本项Meta分析,通过定量合并既往多项研究间的效应值,达到类似于大样本、多中心的临床对照试验的效果。
关于高CONUT评分导致胃癌患者不良预后的具体机制,目前仍不清楚。但是,作为一个基于血清清蛋白水平、总胆固醇水平和外周淋巴细胞计数的组合标记物,术前CONUT评分在胃癌中的预后预测价值或许可以通过这3个变量的功能来阐明。其中,血清清蛋白不仅是宿主营养状况的有力标志,也可能受到非营养因素如肝功能储备和炎症的影响[19]。相关研究表明,低血清清蛋白水平与肿瘤的炎性反应增加相关,肿瘤细胞释放的炎性细胞因子可能会导致肝细胞清蛋白的产生减少[20]。因此,CONUT评分影响胃癌患者预后的潜在机制可能在于基线水平的低血清清蛋白恶化了患者的营养状况和免疫状态,从而为肿瘤细胞的侵袭、迁移和定植创造了有利条件。淋巴细胞计数是患者免疫状态的重要指标,在癌症免疫监视中发挥重要作用[21]。高淋巴细胞水平通过启动细胞毒性免疫应答增强机体的免疫防御功能,从而发挥抗肿瘤效应,抑制肿瘤细胞的增殖、生长和侵袭[22]。相反,低淋巴细胞计数可能导致肿瘤进展,并与胃癌的不良预后相关[23]。总胆固醇水平是CONUT评分与其他炎症标志物的主要区别,作为细胞膜的重要组成部分,它参与了多种与肿瘤发生、发展及免疫应答相关的信号通路[24-25]。既往研究证实,低胆固醇血症与胃癌的进展和不良预后有关[26]。低胆固醇水平可能通过削弱抑制肿瘤扩散的机体免疫系统,影响肿瘤细胞内的信号传导和促进肿瘤细胞的增殖、迁移和侵袭,从而促进肿瘤的进展[27-28]。因此,CONUT评分实际上是一个营养-免疫标志物,通过CONUT评分可间接评估机体的营养状况和免疫状态,从而达到预测肿瘤患者预后的目的。
本研究也存在一些局限性:(1)所有纳入研究都是回顾性研究,且总数仍相对较小;(2)纳入研究的所有患者仅来自中国和日本2个亚洲国家,这从一定程度上限制了研究结果在其他国家和种族群体中的应用;(3)关于CONUT评分在胃癌患者其他预后指标[RFS、无进展生存期(PFS)]中的预测价值目前仅有1篇文献进行报道,无法进行Meta分析;(4)各研究之间定义高和低CONUT评分的截止值不同,在将CONUT评分应用于临床实践之前,对其进行标准化显得尤为重要;(5)疾病的分期也可能是异质性的主要来源,但由于纳入文献较少且主要集中在Ⅰ~Ⅲ期,无法进行亚组分析。
此外,在纳入研究中MIMATSU等[8]的研究结果与其他研究不同,分析原因可能在于:(1)该研究纳入的患者均为Ⅳ期患者,且人数较少,仅为33例;(2)患者接受的手术不是根治性手术,是姑息性手术。而其他的纳入研究均为Ⅰ~Ⅲ期患者,接受的均为根治性手术。由于晚期患者的预后与非晚期患者的预后明显不一样,且两类患者的营养免疫状况也不同,再加上纳入的患者数相对较少,可能导致了MIMATSU等[8]上述结果的产生。尽管如此,本研究结果发现对于接受手术治疗胃癌患者,术前高CONUT评分预示着患者的预后较差,这为临床医生评估患者的预后提供了一个可选择的指标。在实际的临床实践中,临床医生也应该综合考虑患者的其他指标,以综合评估病情,制订出最佳的治疗方案,但对于CONUT评分较高、需进行手术治疗的患者,临床医生应该在术前进行必要的营养和免疫支持,以提高患者的营养免疫状况,然后再实施手术,这可能更有利于改善患者的临床结局。同时,该研究中存在的局限性也为未来的相关研究提供了方向,大样本、分期一致性和多个预后指标的前瞻性研究显得尤为迫切。
综上所述,本研究分析证实CONUT评分是术前预测接受手术治疗胃癌患者生存情况的可靠指标,术前高CONUT评分的患者预后较差。
