温州地区1~3岁孤独症患儿的睡眠问题及相关因素分析*
2019-11-25潘秋飞
潘秋飞,张 宇
(浙江省温州市人民医院儿童保健科 325000)
孤独症发病时机为婴儿阶段,是一种全面性精神发育功能障碍,临床大量实践证实是因不同生物学因素诱发的神经发育障碍,不同原因均会影响患儿的正常睡眠与觉醒周期,出现睡眠问题[1-2]。以儿童为主体而言,睡眠在其生长发育环节中至关重要,1~3岁时期是大脑生长发育的主要时期,不管是儿科医生或家长,若及早发现儿童疾病情况并采取有效地干预或治疗产生的睡眠障碍,一方面可改善其睡眠质量,提高临床治疗效果,另一方面可促进生长发育,提高生活质量等[3-4]。本文分析孤独症患儿睡眠问题与影响睡眠质量的相关因素。
1 资料与方法
1.1一般资料 选取2017年4月至2019年9月本院诊断为孤独症患儿(1~3岁)60例作为研究对象。纳入标准:(1)符合美国精神障碍诊断与统计手册第5版(DSM-IV)孤独症诊断标准[5];(2)神志清楚,无外伤或因外伤所致肢体残障;(3)经脑电图检查均无癫痫发作病灶。排除标准:(1)伴心、肺功能障碍等系统性疾病;(2)伴甲状腺功能亢进或低下或先天缺陷病史。同期在本院做儿童保健的健康幼儿(1~3岁)60例作为对照组。纳入标准:所有入选对象均无肝、肾、心功能异常;排除标准:伴精神障碍及癫痫、脑瘫等严重躯体疾病。
1.2方法 本研究采用问卷调查法,参照《睡眠障碍诊断与治疗》[6]结合1~3岁幼儿睡眠状况自行设计。问卷第一部分包含一般情况、围生期情况、父母睡眠情况、家庭情况,父母睡眠情况采用《失眠与睡眠障碍疾病》[7]评估;问卷第二部分包含夜间睡眠习惯、睡眠状况。本调查量表经信效度检验,总量表Cronbach α系数为0.918,分半系数为0.837,各分量表α系数为0.701~0.852,说明本量表与分量表内部一致性,符合幼儿睡眠问题诊断。
1.3统计学处理 采用SPSS23.0统计软件进行分析。单因素分析采用χ2检验,多因素分析采用非条件多因素Logistic回归分析,以P<0.05为差异有统计学意义。
2 结 果
2.1单因素分析 孤独症组与对照组在体质量、早产、新生儿疾病、父母文化程度、父母职业、父母睡眠情况、独生子女、家庭住址、家庭氛围、居住环境及看护人变动等方面比较,差异有统计学意义(P<0.05),见表1。两组在每天看电视时间、睡眠场所、睡姿、睡前安慰物需求、睡前活动时间方面比较,差异有统计学意义(P<0.05),见表2。
2.2多因素分析 经Logisitic分析,影响孤独症患儿睡眠问题的相关因素包括体质量、早产、新生儿疾病、父母文化程度、父母职业、父母睡眠情况、家庭住址、家庭氛围、居住环境、看护人变动、每天看电视时间、睡眠场所、睡姿、睡前安慰物需求及睡前活动时间相关,见表3。
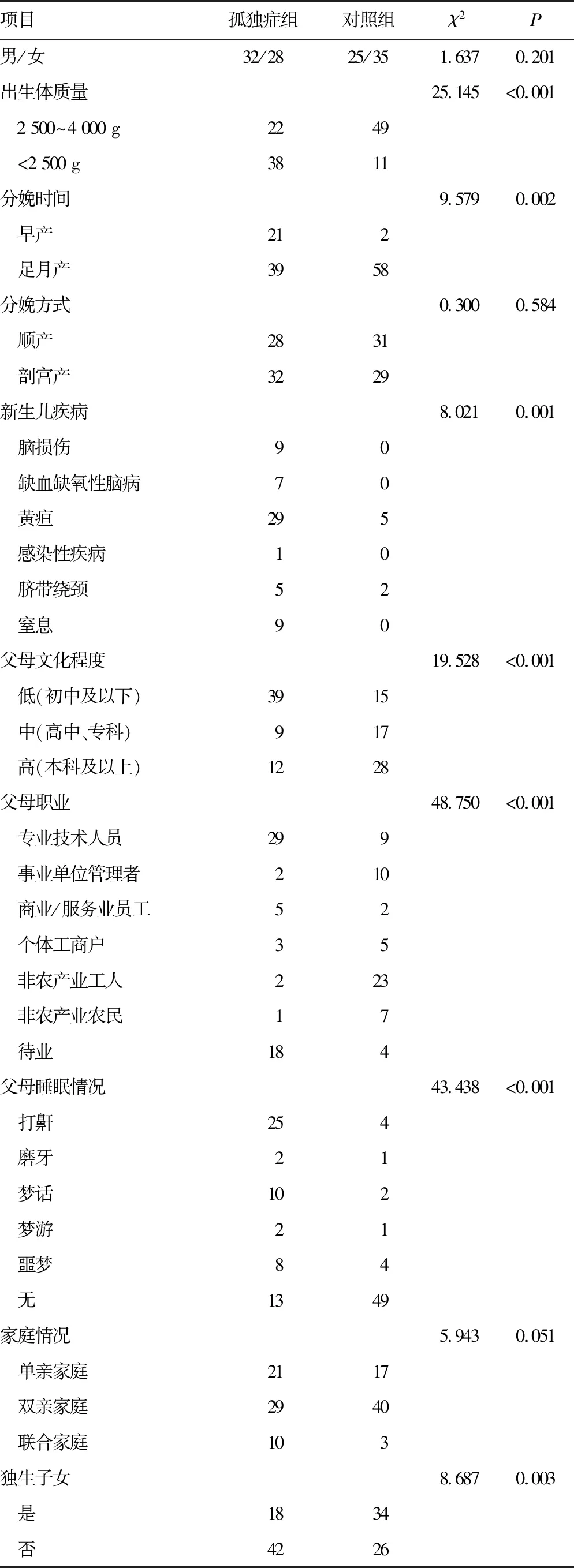
表1 两组一般情况、围生期情况、父母情况及家庭情况单因素分析(n=60,n)
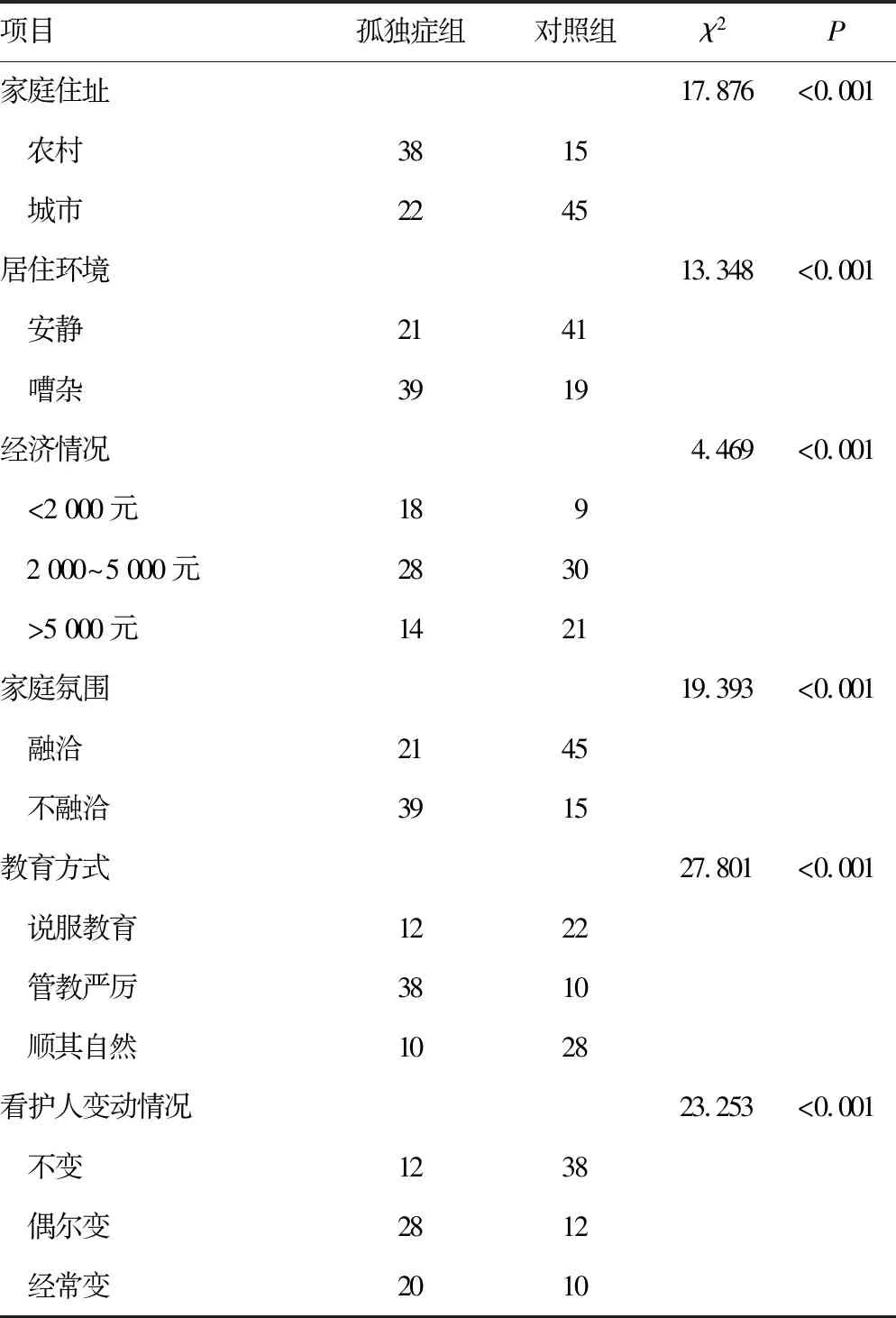
续表1 两组一般情况、围生期情况、父母情况及家庭情况单因素分析(n=60,n)
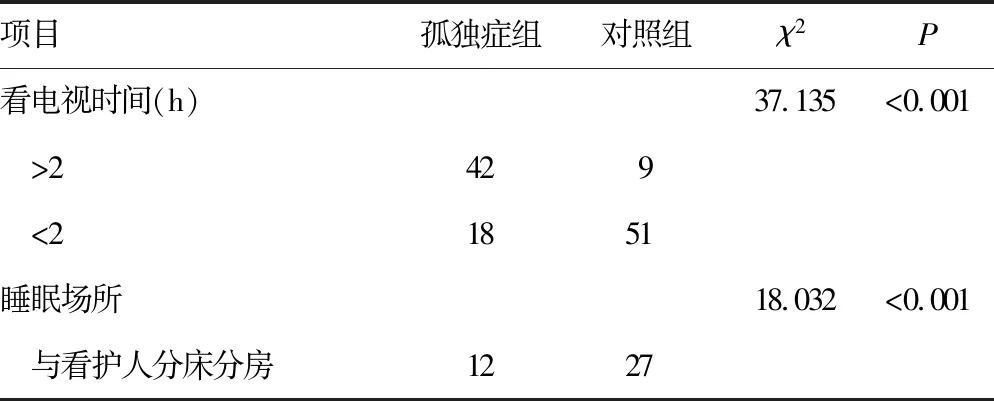
表2 两组睡觉习惯与睡眠问题的单因素分析(n=60,n)
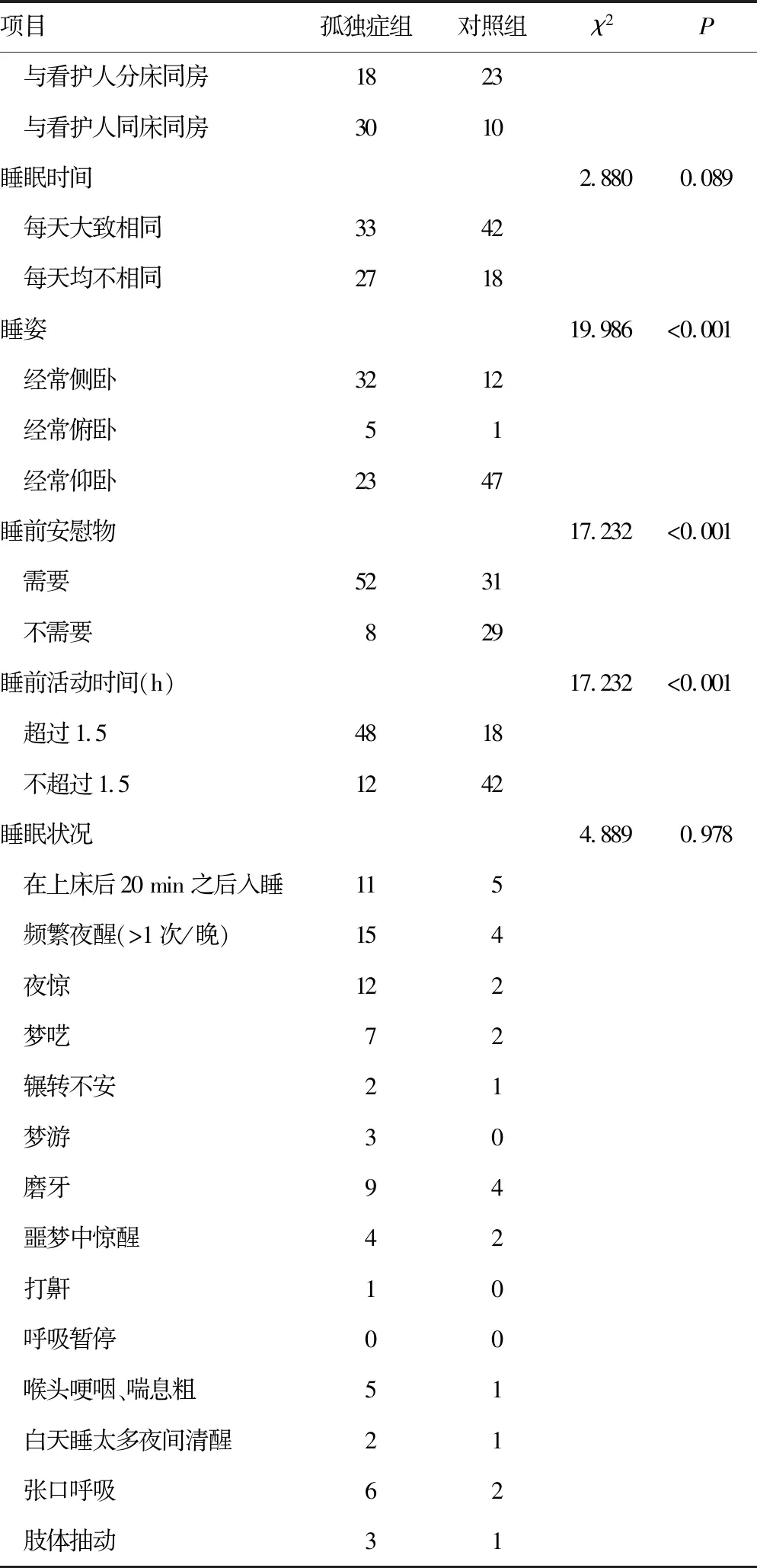
续表2 两组睡觉习惯与睡眠问题的单因素分析(n=60,n)
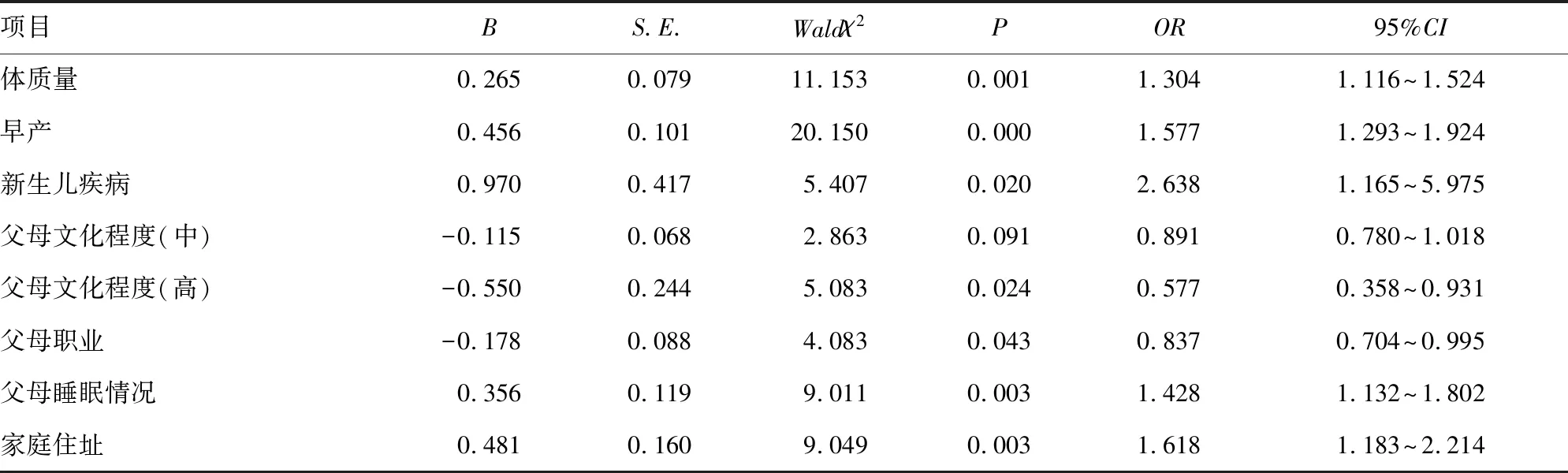
表3 孤独症患儿的睡眠问题Logistic回归分析

续表3 孤独症患儿的睡眠问题Logistic回归分析
3 讨 论
本研究针对孤独症患儿的睡眠问题及相关因素展开探讨,目的是为及早诊断与干预患儿疾病提供参考。本研究结果发现,孤独症患儿睡眠问题发生率明显高于健康儿童,与既往研究结论相符[7]。国外研究发现,40%~80%的患儿既往均存在睡眠问题,在孤独症患儿中不同类型的睡眠障碍均较为常见[8]。本研究显示,两组在每天看电视时间、睡眠场所、睡姿、睡前安慰物需求、睡前活动时间方面比较,差异有统计学意义(P<0.05)。姚雪等[9]研究发现,即便孤独症患儿夜间觉醒次数较多,但失眠障碍仍然是患儿发生率较高的问题。张海军等[10]研究提示,孤独症儿童入睡困难发生率明显超过夜间觉醒发生率。
本研究对患儿一般情况、围生期情况、父母情况及家庭情况分析发现,孤独症患儿睡眠问题与出生体质量、早产、新生儿疾病密切相关,而诱发机制尚不清楚,有文献报道可能是由于低体质量胎儿伴脑发育侵损风险更高[11]。本研究从父母的文化程度、职业及睡眠情况分析发现,健康儿童的父母在各方面均良好,可能是由于父母文化水平低,在孤独症患儿睡眠问题知识掌握方面较为薄弱,且由于1~3岁儿童绝大部分均处于与父母同房不同床或同床同房的情况下,往往会受父母睡眠质量优劣的影响,所以应当提高社会支持同时采取适当的心理辅导与治疗[12-14]。临床研究指出孤独症儿童伴睡眠障碍概率高,存在大量假设性论证,有研究指出,可能与环境、身体及行为等多方面因素具有相关性[15],而本研究中孤独症患儿大部分受家庭住址、家庭氛围、居家环境及看护人行为等影响,加重了患儿的睡眠问题。此外,相关研究指出,孤独症患儿生物学年龄、本体感知侵损与药物的应用均与睡眠障碍具有相关性,但由于本研究的主体为1~3岁,尚未采取药物干预,孤独症的睡眠问题并非为单一因素诱发的结果,需采用更多的研究来进一步明确其发生机制。现阶段在临床中采用的治疗孤独症睡眠问题的方法有褪黑素,既往研究中均验证了该类药物治疗的效果,尤其是针对初期伴睡眠减少的隐匿性阶段,褪黑素联合行为干预共治疗孤独症患儿睡眠障碍,被患儿的父母所接受[16]。除部分药物联合行为干预的措施外,传统治疗中还有深部按压刺激、本体感觉刺激、中草药疗法、限制饮食等[17];临床中部分机械辅助的治疗方法同样可达到一定的治疗效果,譬如国内目前应用的神经穴位治疗,其临床疗效可改善儿童孤独症睡眠问题,同时可增强患儿与家属的生活质量[18-19]。
综上所述,本研究发现1~3岁孤独症患儿睡眠问题与多方面因素有关,临床中应尽早针对患儿隐匿期采取诊断与评估,及时采取干预方案来改善患儿的睡眠状况,以提高患儿及家属的生活质量。
