丹参川芎嗪注射液联合常规治疗对妊娠期高血压-子痫前期患者的临床疗效
2019-11-21尧小云
陈 蓉,尧小云
(贵州中医药大学第一附属医院,贵州 贵阳550000)
妊娠期高血压疾病为产科常见疾病,患病率5%~10%,是导致孕产妇、围产儿死亡的重要原因[1],全身小动脉痉挛及脏器血流灌注减少是其主要病理生理基础,肾脏是其主要受累器官,一旦伴发蛋白尿或脏器系统受累时,即为子痫前期,如未及时治疗可能发展为重度子痫前期或子痫,严重威胁母婴健康[2]。目前,临床上对妊娠期高血压-子痫前期仍缺乏确切治疗方案,大多依靠有指征性降压、利尿、镇静、解痉等对症治疗,但其发病机制复杂,单纯降压等治疗效果有限[3]。
中医认为,妊娠期高血压-子痫前期属于“子肿”“子晕”“子痫”等范畴,“瘀”为其病理机制核心。丹参川芎嗪注射液具有活血化瘀之功效,而且有着钙离子拮抗、降血压、改善血液高凝状态等作用,故本研究观察丹参川芎嗪注射液联合常规治疗对妊娠期高血压-子痫前期患者妊娠结局的影响,并从炎症反应-血管内皮功能等方面探讨其作用机制,现报道如下。
1 资料与方法
1.1 一般资料 选取贵州中医药大学第一附属医院2017年1月至2018年1月收治的120例妊娠期高血压-子痫前期患者,研究获得医院伦理委员会审核批准,所有受试对象均自愿参与,并签署知情同意书。随机数字表法将患者分为观察组与对照组,每组60例,观察组年龄22~40岁,平均年龄(28.19±3.65)岁;体质指数(BMI)20~26 kg/m2,平均BMI(23.56±2.31)kg/m2;孕周24~30周,平均孕周(30.83±3.12)周;45例初产妇,15例经产妇,孕次1~4次,平均孕次(1.56±0.52)次;29例妊娠期高血压,31例子痫前期;4例吸烟史,17例流产史,3例高血压家族史;53例孕期补充叶酸,而对照组年龄22~40岁,平均年龄(28.56±3.94)岁;BMI 20~27 kg/m2,平均BMI(23.19±2.24)kg/m2;孕周24~34周,平均孕周(30.02±3.34)周;49例初产妇,11例经产妇,孕次1~4次,平均孕次(1.43±0.40)次;3例妊娠期高血压,27例子痫前期;2例吸烟史,14例流产史,2例高血压家族史;55例孕期补充叶酸。2组患者年龄、BMI、入组孕周、生产情况、疾病类型、既往史、用药情况等比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 中医 参照《中医妇科》(第七版)[4]及《中药新药治疗高血压病的临床研究指导原则》[5],属血瘀证,主症为头痛;次症包括腹痛、眩晕、水肿、胸部不适、肌肤甲错、面色黧黑,舌紫暗,有瘀点或瘀斑,舌苔薄白,脉象沉涩。必见主症,次症≥3项结合舌脉,即可诊断。
1.2.2 西医 符合《妊娠期高血压疾病诊治指南(2015)》[1]及《妇产科学》(第8版)[6]。(1)妊娠期高血压,妊娠20周后首次出现高血压,即收缩压≥140 mmHg(1 mmHg=0.133 kPa)和(或)舒张压≥90 mmHg,产后12周左右血压恢复正常,尿蛋白检查呈阴性。(2)子痫前期,符合妊娠期高血压诊断标准并伴有以下任意一项:①随机尿蛋白呈阳性,或24 h 尿蛋白≥0.3 g,或尿蛋白/肌酐比≥0.3;②无蛋白尿,但伴有心、肝、肺、肾、消化系统、血液系统、神经系统等任一脏器系统受累,或胎盘-胎儿受累。
1.3 纳入标准 (1)符合妊娠期高血压-子痫前期中医、西医诊断标准;(2)年龄20~40岁;(3)单胎妊娠;(4)孕周24~34周;(5)入组前无其他相关用药史。
1.4 排除标准 (1)重度妊娠期高血压、重度子痫前期、子痫;(2)妊娠前存在慢性高血压史或血压波动明显、糖尿病、妊娠期糖尿病;(3)合并严重心、脑、肝、肺、肾等重要脏器功能不全、凝血功能障碍、血液系统疾病、内分泌系统疾病、严重感染性疾病、系统性红斑狼疮、恶性肿瘤;(4)存在严重视听功能障碍、精神障碍、认知功能障碍等症状,难以配合治疗;(5)存在明显颅内高压症状;(6)非自然受孕者,如试管婴儿;(7)过敏性体质,或对本研究用药成分过敏;(8)正在参与其他研究,同期采用其他中成药或中药治疗,可能影响疗效评价。
1.5 给药 对照组予以常规治疗,即合理饮食、取侧卧位充分休息,必要时睡前口服2.5~5.0 mg地西泮镇静(天津金耀药业有限公司,国药准字H12020957);口服盐酸拉贝洛尔片降血压(江苏迪赛诺制药有限公司,国药准字H32026120),50~150 mg/次,3~4次/d,如血压难以控制可考虑改为拉贝洛尔注射液(海南灵康制药有限公司,国药准字H20052263)静脉滴注,初始剂量为20 mg,给药10 min 后如降压无效则加倍用药,单次最大用量80 mg 直至血压控制满意,最大剂量220 mg/d;25%硫酸镁5 g 溶于20 mL 10%葡萄糖溶液中缓慢静脉推注(15~20 min),继而10 g 25%硫酸镁溶于500 mL 5%葡萄糖溶液中,以1~2 g/h速度维持静脉滴注,总剂量<30 g/d;子痫前期孕妇限制补液量,预防肺水肿,不常规应用利尿剂,仅出现脑水肿、肺水肿、全身性水肿等情况下小剂量应用呋塞米注射液(上海禾丰制药有限公司,国药准字H31021063)等快速利尿剂。观察组在对照组基础上,加用丹参川芎嗪注射液(贵州拜特制药有限公司,国药准字H52020959)10 mL,5%葡萄糖注射液(贵州科伦药业有限公司,国药准字H52020726)稀释后静脉滴注,1次/d。2组均以7 d 为1个疗程。连续治疗4周或孕37周以后,如发现上述措施仍不能有效控制病情,则个体化评估病情,并根据指征适时终止妊娠。
1.6 指标检测 (1)一般情况,治疗前1 d 及治疗后(未满疗程终止妊娠者在终止妊娠前测定)留取尿液标本,艾斯巴赫氏定量法检测24 h 尿蛋白;常规测定静息血压变化,测定3次,取平均值;(2)中医证候评分,治疗前后根据临床症状进行评价,主症按无、轻、中、重度分别以0、2、4、6分计,次症中腹痛、眩晕、水肿按无、轻、中、重度分别以0、1、2、3分计,面色黧黑、胸部不适、肌肤甲错按无、有分别以0、1分计,总分0~18分,得分越高,症状越重,疗效指数=[(治疗前积分-治疗后积分)/治疗前积分]×100%;(3)血液指标检测,治疗前后早上空腹取静脉血各5 mL,3 000 r/min 离心10 min,血清置于-80 ℃冰箱中保存,酶联免疫吸附法(ELISA)检测血清晚期糖基化终末产物(AGEs)、AGEs 受体(RAGE)、转化生长因子-β1(TGF-β1)、一氧化氮(NO)、内皮素-1(ET-1)、血管内皮生长因子受体-1(sFlt-1)、胱抑素C(cys-C)、基质金属蛋白酶-9(MMP-9)、白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)水平;(4)妊娠结局,随访至产后,记录母儿妊娠结局,孕妇结局包括分娩孕周、分娩方式、胎盘早剥、羊水过少、产后出血等,围产儿结局包括出生1 min Apgar 评分、出生体质量、死胎死产、胎儿宫内窘迫、低出生体重儿、新生儿窒息等。
1.7 疗效判定 治愈,水肿、蛋白尿等症状及体征消失,血压<140/90 mmHg,中医疗效指数≥90%;显效,临床症状及体征明显改善,血压有明显降低,但尚未恢复正常,中医疗效指数70%~89%;有效,症状及体征有所改善,血压有所降低且<150/100 mmHg,但尚未恢复正常,有轻微蛋白尿(<0.5 g/24 h),中医疗效指数30%~70%;无效,临床症状及体征无明显改善,甚至加重,有轻微水肿、蛋白尿,血压≥150/100 mmHg,中医疗效指数<30%。总有效率=[(治愈例数+显效例数+有效例数)/总例数]×100%。
1.8 统计学分析 通过SPSS 20.0软件进行处理,计量资料以()表示,组间比较采用t检验;计数资料以百分率表示,组间比较采用卡方检验。P<0.05表示差异有统计学意义。
2 结果
2.1 临床疗效 观察组总有效率显著高于对照组(P<0.05),见表1。

表1 2组临床疗效比较[例(%), n=60]Tab.1 Comparison of clinical efficacy between the two groups [case(%), n=60]
2.2 24 h 尿蛋白、血压 治疗前,2组24 h 尿蛋白及血压差异无统计学意义(P>0.05);治疗1、2、3、4周后,2组上述指标显著降低(P<0.05),以观察组更明显(P<0.05),见表2。
表2 2组24h尿蛋白及血压比较(, n=60,1 mmHg=0.133 kPa)Tab.2 Comparison of 24 h urine proteins and blood pressures between the two groups(x± s, n=60,1 mmHg=0.133 kPa)

表2 2组24h尿蛋白及血压比较(, n=60,1 mmHg=0.133 kPa)Tab.2 Comparison of 24 h urine proteins and blood pressures between the two groups(x± s, n=60,1 mmHg=0.133 kPa)
注:与同组治疗前比较,∗P<0.05;与对照组治疗后比较,#P<0.05
2.3 AGEs、RAGE、TGF-β1、ET-1、NO、sFlt-1 治疗前,2组AGEs、RAGE、TGF-β1、ET-1、NO、sFlt-1水平差异无统计学意义(P>0.05);治疗后,2组AGEs、RAGE、TGF-β1、ET-1、sFlt-1水平显著降低,NO 水平显著升高(P<0.05),以观察组更明显(P<0.05),见表3。
表3 2组AGEs、RAGE、TGF-β1、ET-1、NO、sFlt-1水平比较(, n=60)Tab.3 Comparison of AGEs,RAGE,TGF-β1,ET-1,NO and sFlt-1 levels between the two groups(, n=60)

表3 2组AGEs、RAGE、TGF-β1、ET-1、NO、sFlt-1水平比较(, n=60)Tab.3 Comparison of AGEs,RAGE,TGF-β1,ET-1,NO and sFlt-1 levels between the two groups(, n=60)
注:与同组治疗前比较,∗P<0.05;与对照组治疗后比较,#P<0.05
2.4 cys-C、MMP-9、IL-6、TNF-α 治疗前,2组cys-C、MMP-9、IL-6、TNF-α 水平差异无统计学意义(P>0.05);治疗后,2组cys-C、IL-6、TNF-α水平显著降低,以观察组更明显(P<0.05),而观察组MMP-9水平显著升高(P<0.05),但对照组无明显变化(P>0.05),见表4。
表4 2组cys-C、MMP-9、IL-6、TNF-α 水平比较(, n=60)Tab.4 Comparison of cys-C,MMP-9,IL-6 and TNF-α levels between the two groups(, n=60)
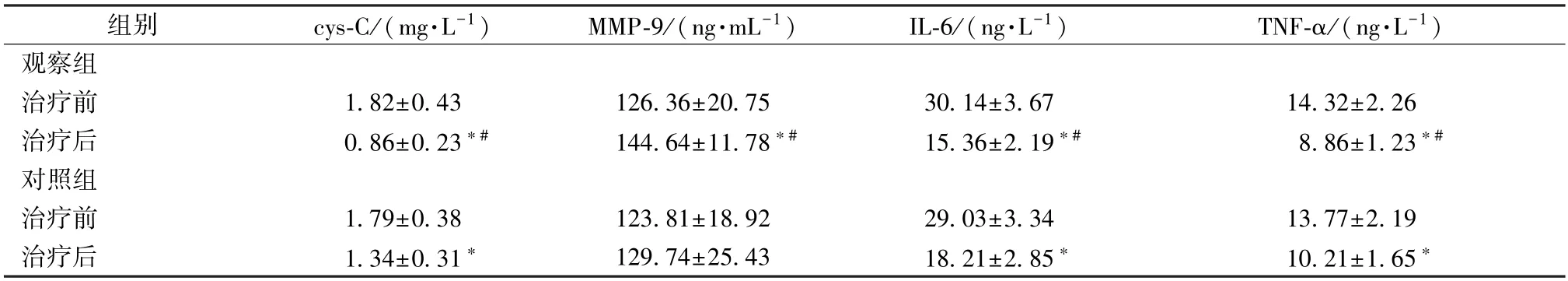
表4 2组cys-C、MMP-9、IL-6、TNF-α 水平比较(, n=60)Tab.4 Comparison of cys-C,MMP-9,IL-6 and TNF-α levels between the two groups(, n=60)
注:与同组治疗前比较,∗P<0.05;与对照组治疗后比较,#P<0.05
2.5 妊娠结局 观察组剖宫产率、产后出血率显著低于对照组(P<0.05),而终止妊娠孕周有所延迟,发展为重度子痫前期/子痫、胎盘早剥、羊水过少率有所降低,但不明显(P>0.05),见表5。
表5 2组妊娠结局比较[例(%),, n=60]Tab.5 Comparison of pregnancy outcomes between the two groups [case(%),, n=60]

表5 2组妊娠结局比较[例(%),, n=60]Tab.5 Comparison of pregnancy outcomes between the two groups [case(%),, n=60]
注:与对照组比较,#P<0.05
2.6 围产儿结局 观察组新生儿出生体质量显著高于对照组(P<0.05),而1 min Apgar 评分有所增加,胎儿窘迫、低出生体重儿、新生儿窒息率有所降低,但不明显(P>0.05),见表6。
表6 2组围产儿结局比较[例(%),, n=60]Tab.6 Comparison of perinatal infant outcomes between the two groups [case(%),, n=60]

表6 2组围产儿结局比较[例(%),, n=60]Tab.6 Comparison of perinatal infant outcomes between the two groups [case(%),, n=60]
注:与对照组比较,#P<0.05
2.7 安全性评价 2组均未见心电图、肝功能、血尿常规异常及过敏反应,观察组有2例头晕,1例恶心,1例轻度腹泻,不良反应发生率为6.67%;对照组有1例头晕,1例恶心呕吐,1例腹泻,不良反应发生率为5.00%,但2组差异无统计学意义(P>0.05)。
3 讨论
西医治疗妊娠期高血压-子痫前期主要是采取指征性降压,但关于降压目标值并未形成统一标准,而且并无任何一种降压药物对孕妇是绝对安全的,导致选择有限[1]。本研究采用拉贝洛尔降压治疗,兼具α、β 受体阻滞剂效应,对妊娠期高血压-子痫前期具有良好的适应性,但其半衰期较短,患者每天需服药2~3次,血压变异风险增高,盲目加量可能导致血压波动过大,引起胎盘早剥[7]。
中医认为,妇人以血为本,脏腑虚损则阴血不足,加之风、火、湿、邪等干扰而致气血运行不畅,诱发血虚,发为子肿、子晕、子痫,故“瘀”为本病的主要病理产物,也是病机之根本;现代医学认为,妊娠期高血压-子痫前期是由于全身小动脉痉挛而导致脏器组织缺氧缺血、血流动力学异常,导致子宫-胎盘血流灌注减少,这为中医“血瘀论”提供了客观依据[8]。丹参川芎嗪注射液主要成分为丹参和盐酸川芎嗪,具有活血祛瘀、安神养神之功效,常用于治疗多种血瘀相关妇科疾病、心脑血管疾病,现代药理研究表明,丹参、川芎嗪均有抗炎、抗凝、抗栓、抗氧化、扩张血管、降血压、改善微循环等作用,并有一定脏器保护功效[9];动物研究表明,两者能抑制血小板聚集,改善胎盘血流,可有效改善妊娠期高血压-子痫前期大鼠症状及妊娠结局[10];孟红娟等[11]对重度子痫前期患者采用丹参、川芎嗪注射液联合治疗,发现患者血压昼夜节律、肝肾功能得到明显改善,而且可优化患者血管内皮功能指标及机体微环境平衡;本研究发现,观察组(丹参川芎嗪注射液联合常规治疗)临床疗效较对照组(单用常规治疗)明显提高,而且24 h 尿蛋白、血压下降程度更明显,表明联合用药可能起到协同作用,能更好地减少蛋白尿,改善临床症状及体征,而且结束妊娠时间有所延长,剖宫产率、产后出血率明显降低,新生儿平均出生体质量明显升高,虽然2组进展为重度子痫前期或子痫,以及其他不良母婴结局发生率无明显差异,但观察组仍表现出降低趋势,提示联合用药可能更有利于稳定妊娠期高血压-子痫前期病情,在一定程度上可保护孕妇的靶器官功能,合理延长孕周,在一定程度上改善妊娠结局。
近年来,炎症反应及血管内皮功能损伤在妊娠期高血压发生发展过程中的作用逐渐受到重视。AGEs 是一组高度活性物质,可通过其受体RAGE而参与炎症反应,介导细胞内氧化应激及其所致细胞损伤,并可呈时间-剂量依赖性地刺激滋养细胞分泌出生长因子(如TGF-β1)、炎症细胞因子(如IL-6,TNF-α 等)、粘附分子等,同时抑制MMP 生成及基质降解,从而介导组织损伤[12],其中,TGF-β1可通过自分泌、旁分泌等作用而调节细胞生长、增殖和分化,对滋养细胞侵袭、浸润具有抑制作用,故其异常表达可能引起滋养细胞浸润不足,从而导致胎盘浅着床,诱发妊娠期高血压-子痫前期,有学者认为其水平可作为子痫前期重要预测指标[13];sFlt-1则可介导血管新生障碍与血管内皮功能损伤,诱发胎盘局部及全身脏器血流灌注减少,也可作为重要相关指标[14];血管内皮损伤时,导致NO 分泌受抑,ET 分泌增多,ET/NO 失衡则可进一步加重血管内皮损伤[15];cys-C也是内源性组织蛋白酶抑制剂之一,能反映早期肾损害情况,并可间接反映血管内皮损伤及氧化应激情况[16]。本研究发现,2组治疗后NO 水平明显升高,AGEs、RAGE、TGF-β1、sFlt-1、ET-1、cys-C、IL-6、TNF-α 水平明显降低,以观察组更明显,提示联合用药有利于降低AGEs-RAGE 系统活性,下调炎症因子表达,保护血管内皮功能,减轻组织损伤。
综上所述,丹参川芎嗪注射液联合常规治疗治疗妊娠期高血压-子痫前期时,有利于改善临床症状、妊娠结局,其机制可能与下调AGEs-RAGE 水平及其下游炎症生长因子(TGF-β1等),削弱炎症反应、氧化损伤,从而改善血管内皮功能有关。
